Erinnern wir uns kurz daran, dass Insulin ein essentielles Hormon ist, um den Übergang von Glukose aus dem Blut in die Zellen zu ermöglichen und zu verhindern, dass die Blutkonzentration (Glykämie) zu hoch ansteigt. Nicht alle Körperzellen benötigen Insulin, um Glukose aufzunehmen; "Hormon jedoch, ist essentiell für Muskel- und Fettgewebe, die allein etwa 60 % der Körpermasse ausmachen.
Als Reaktion auf eine Insulinresistenz setzt der Körper einen Kompensationsmechanismus ein, der auf einer erhöhten Insulinausschüttung beruht, in diesen Fällen spricht man von Hyperinsulinämie, also einem erhöhten Hormonspiegel im Blut.Wenn diese Kompensation im Anfangsstadium in der Lage ist, den Blutzuckerspiegel auf einem normalen Niveau zu halten (Euglykämie), können im fortgeschrittenen Stadium die Pankreaszellen, die für die Insulinproduktion verantwortlich sind, seine Synthese nicht anpassen; Das Ergebnis ist ein Anstieg des postprandialen Blutzuckers.

In der ausgewachsenen Phase schließlich bestimmt die weitere Verringerung der Plasmainsulinkonzentration - aufgrund der fortschreitenden Erschöpfung der Betazellen der Bauchspeicheldrüse - das Einsetzen einer Hyperglykämie auch unter Fastenbedingungen.
Daher überrascht es nicht, dass Insulinresistenz oft das Vorzimmer von Diabetes ist.
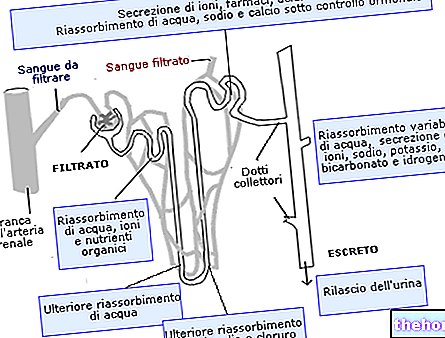
Um die biologischen Gründe für diese negative Entwicklung zu verstehen, ist es notwendig, ausreichende Kenntnisse über die Regulationsmechanismen der Glykämie und die daran beteiligten Hormone zu haben.
- eine Zunahme der Hydrolyse von Triglyceriden im Fettgewebe mit einer Zunahme der Fettsäuren im Plasma;
- eine Abnahme der Glukoseaufnahme in den Muskeln mit einer daraus folgenden Abnahme der Glykogenablagerungen;
- eine stärkere hepatische Glukosesynthese als Reaktion auf die "erhöhte Konzentration von Fettsäuren im Blut und das Verschwinden der Prozesse, die sie hemmen; folglich kommt es zu einem Anstieg des glykämischen Nüchternspiegels.
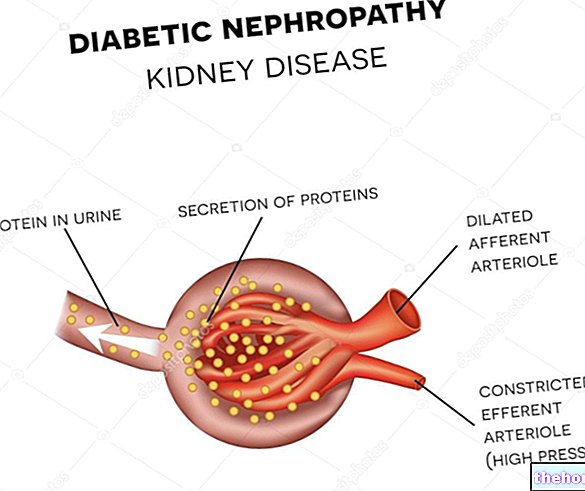
- Es wird angenommen, dass die kompensatorische Hyperinsulinämie dazu führt, dass die Beta-Zelle nicht in der Lage ist, alle molekularen Mechanismen zu aktivieren, die für ihre ordnungsgemäße Funktion und ihr normales Überleben erforderlich sind.Die verminderte Funktionalität der für die Insulinsynthese verantwortlichen Pankreaszellen öffnet die Türen für Diabetes mellitus Typ II .
Muskelgewebe stellt den Hauptort der peripheren Insulinresistenz dar, bei körperlicher Aktivität verliert dieses Gewebe jedoch seine Abhängigkeit von Insulin und Glukose kann auch bei besonders niedrigen Insulinspiegeln in die Muskelzellen eindringen.
, Cortisol und Glucagon, die in der Lage sind, die Wirkung von Insulin zu antagonisieren, bis hin zur Bestimmung einer Insulinresistenz, wenn sie im Übermaß vorhanden sind (wie es typischerweise beim Cushing-Syndrom auftritt).
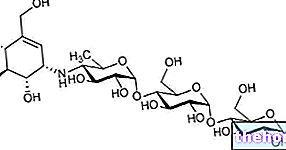
Die Art und Weise, in der diese Hormone dem Insulin entgegenwirken, ist am unterschiedlichsten: Sie können beispielsweise auf Insulinrezeptoren wirken, indem sie deren Anzahl reduzieren (dies ist bei GH der Fall) oder auf die Übertragung des Signals, das durch die Insulin-Rezeptor-Bindung übertragen wird ( notwendig, um die zelluläre Antwort zu regulieren.) Diese letzte biologische Aktion besteht in der Umverteilung der Glukosetransporter GLUT4 * vom intrazellulären Kompartiment zur Plasmamembran; All dies ermöglicht eine Erhöhung der Glukosezufuhr, auch die exogene Zufuhr dieser Hormone (zB Kortison oder Wachstumshormon) kann eine Insulinresistenz bestimmen. Es kann auch genetische Ursachen geben, die durch Mutationen im Insulinrezeptor verursacht werden. In den meisten Fällen sind die Ursachen der Insulinresistenz jedoch nicht eindeutig bestimmbar.
Neben der unvermeidlichen erblichen Komponente betrifft die Insulinresistenz in den meisten Fällen Menschen, die von Krankheiten und Zuständen wie Bluthochdruck, Fettleibigkeit (insbesondere der androiden oder abdominalen), Schwangerschaft, Fettleber, metabolischem Syndrom, Einnahme von anabolen Steroiden, Arteriosklerose, polyzystisches Ovarialsyndrom, Hyperandrogenismus und Dyslipidämie (hohe Werte von Tiglyceriden und LDL-Cholesterin verbunden mit einer reduzierten Menge an HDL-Cholesterin). Diese Erkrankungen, verbunden mit der unvermeidlichen genetischen Komponente, stellen auch mögliche Ursachen/Folgen einer Insulinresistenz dar und sind wichtig für seine Diagnose.
.
Manchmal wird auch die klassische glykämische Kurve verwendet, die bei Vorliegen einer Insulinresistenz einen relativ normalen Trend darstellt, nur um nach mehreren Stunden einen raschen Abfall des Blutzuckers (aufgrund einer Hyperinsulinämie) darzustellen.
. Hilfreich sind auch die Hilfsmittel, die die Aufnahme von Zucker im Darm reduzieren oder verlangsamen können (Acarbose- und Ballaststoff-Ergänzungen wie Glucomannan und Flohsamen). Einige Medikamente, die bei der Behandlung von Diabetes verwendet werden, wie Metformin, haben sich auch bei der Behandlung von " Insulinresistenz; Es ist jedoch sehr wichtig, vor allem in die Ernährung und das Niveau der körperlichen Aktivität einzugreifen und nur dann auf eine medikamentöse Therapie zurückzugreifen, wenn eine Änderung des Lebensstils nicht ausreicht.* Muskel- und Fettgewebezellen „absorbieren“ Blutzucker durch die Plasmamembran. Es ist ein Prozess der erleichterten Diffusion, der von einer Familie von Glukosetransportern durchgeführt wird, die teilweise konstitutiv auf der Zelloberfläche vorhanden sind (GLUT1) und teilweise als Reaktion auf verschiedene Stimuli auf der Membran transloziert werden (GLUT4). Unter diesen Reizen ist Insulin der stärkste und bekannteste.