Bei noch ungeklärter Ursache und sehr oft asymptomatisch kann sich die monoklonale Gammopathie in seltenen Fällen zu sehr schweren malignen Erkrankungen wie dem multiplen Myelom oder Lymphom entwickeln.
Um eine monoklonale Gammopathie zu erkennen, reichen einige Bluttests aus; Dennoch ziehen es viele Ärzte vor, die Situation mit weiteren Tests zu untersuchen.
Solange der Zustand asymptomatisch bleibt, wird keine Behandlung angeboten.
Tatsächlich besteht die einzige medizinische Indikation darin, das Fortschreiten der Erkrankung regelmäßig durch geeignete Bluttests zu überwachen.
Kurze Erinnerung an das Knochenmark und seine Funktionen
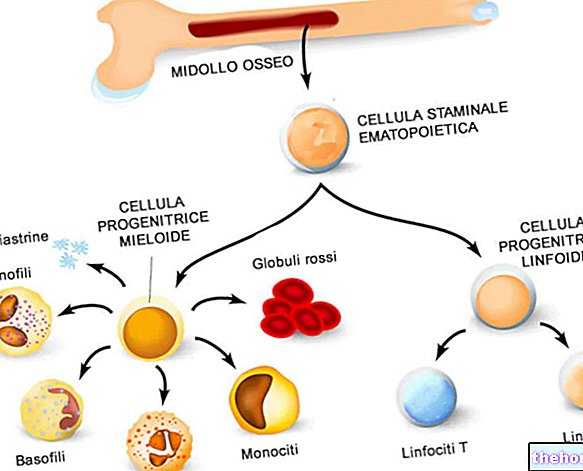
Das Knochenmark ist ein Weichgewebe, das in der inneren Höhle einiger Knochen (Femur, Humerus, Wirbel usw.) vorhanden ist. Seine Aufgabe ist es, Blutkörperchen zu produzieren, das heißt rote Blutkörperchen (oder Erythrozyten), weiße Blutkörperchen (oder Leukozyten) und Blutplättchen (oder Thrombozyten).
Dieser Prozess wird Hämatopoese (oder Hämatopoese) genannt und beginnt mit bestimmten Zellen, die als hämatopoetische Stammzellen bekannt sind. Letztere sind echte Vorläuferzellen, die in der Lage sind, sich ständig zu replizieren und verschiedene Schicksale zu treffen, sich zu verwandeln in:
- Rote Blutkörperchen: transportieren Sauerstoff zu den Geweben und Organen des Körpers.
- Weiße Blutkörperchen: Sie sind Teil des Immunsystems und schützen den Körper vor Krankheitserregern und allem, was Ihnen schaden kann.
- Thrombozyten: gehören zu den Hauptakteuren der Gerinnung.

Abbildung: Hämatopoese ausgehend von totipotenten Stammzellen. Aus diesen leiten sich verschiedene Arten von Stammzellen ab, auch hämatopoetische. Hämatopoetische Stammzellen haben die Gabe, sich kontinuierlich zu vermehren und zu wählen, ob sie zu roten Blutkörperchen, weißen Blutkörperchen oder Blutplättchen werden. : www.liceotorricelli. es
Bitte beachten Sie: "emato" und "emo" bedeuten "Blut", während "poiesi" vom griechischen Verb "poieo" kommt, was "tun" oder "produzieren" bedeutet.
; nach zahlreichen klinischen Fällen kann sie jedoch den Auftakt zu verschiedenen Krebsarten des Immunsystems oder der Blutzellen darstellen.
Was ist das Immunsystem?
Das Immunsystem ist die Abwehrbarriere eines Organismus gegen Bedrohungen von außen, wie Viren, Bakterien oder Parasiten, aber auch von innen, wie zum Beispiel die durchgeknallten oder funktionsgestörten Tumorzellen.
Als Ganzes stellt das Immunsystem ein komplexes integriertes Netzwerk dar, das in sich Organe, Zellen und chemische Mediatoren vereint.
Die Organe des Immunsystems (oder Immunorgane) befinden sich an verschiedenen Stellen im Körper: Knochenmark, Milz, Lymphknoten, Mandeln und Blinddarm.
Immunzellen sind die oben erwähnten weißen Blutkörperchen oder Leukozyten. Es gibt zahlreiche Subpopulationen von Leukozyten: Eosinophile, Basophile / Mastzellen, Neutrophile, Monozyten / Makrophagen, Lymphozyten / Plasmazellen und dendritische Zellen.
Schließlich sind immunchemische Mediatoren Signalmoleküle, die in Wechselwirkung mit den verschiedenen Zellen des Immunsystems Informationen austauschen und das Ausmaß der Abwehraktivität regulieren. Mit anderen Worten, sie koordinieren Immunreaktionen.
Es gibt drei verschiedene Arten von Lymphozyten: B-Lymphozyten, T-Lymphozyten und natürliche Killer-Lymphozyten.
Plasmazellen sind B-Lymphozyten, die sich nach Kontakt mit einer bestimmten Klasse von Antigenen entwickelt und darauf spezialisiert haben, dieser Klasse von Antigenen entgegenzuwirken. Immunologiebücher bezeichnen sie auch als aktivierte B-Lymphozyten.
Die Abwehrwirkung von Plasmazellen beruht auf der Produktion bestimmter Glykoproteine, die als Immunglobuline oder Antikörper bekannt sind.Als hochspezialisierte und selektive Abwehrwirkung produziert jede Plasmazelle trotzdem Immunglobuline, die alle nur dafür verantwortlich sind, das Antigen zu bekämpfen, das das B . aktiviert hat Lymphozyten in Plasmazellen.
Immunglobuline haben eine Konformation, die sehr an den griechischen Buchstaben Gamma (γ) erinnert: Aus diesem Grund werden sie auch Gammaglobuline genannt. Einmal von Plasmazellen produziert, zerstören sie das Antigen, das sie bekämpfen müssen, nicht persönlich, sondern binden es und machen es sichtbar und anfälliger für die Wirkung anderer Zellen des Immunsystems (Fresszellen und zytotoxische Zellen). Antikörper wirken also als Signalgeber: Sie markieren den Fremdstoff, damit andere Immunzellen ihn erkennen und zerstören können.
Warum entsteht monoklonale Gammopathie?
Derzeit haben Ärzte und Forscher noch nicht genau geklärt, was genau Plasmazellen verändert und sie dazu bringt, ein abnormales Protein zu produzieren.
Die Forschung hat gezeigt, dass das Auftreten einer monoklonalen Gammopathie mit einigen Infektionen und einigen Autoimmunerkrankungen wie rheumatoider Arthritis verbunden ist.
Hinweis: Menschen mit einer Autoimmunerkrankung haben ein falsch agierendes Immunsystem. Tatsächlich greift es durch seine unzähligen Zellen gesundes Gewebe und gesunde Organe an und schädigt es.
Epidemiologie und Risikofaktoren
Die monoklonale Gammopathie gilt als eher seltene Erkrankung; Genauere Angaben zur genauen Verbreitung in der Allgemeinbevölkerung liegen jedoch nicht vor.
In Bezug auf Risikofaktoren haben verschiedene Studien ergeben, dass die monoklonale Gammopathie am stärksten betroffen ist:
- Ältere Menschen, insbesondere über 85-Jährige. Das höhere Alter scheint einer der wichtigsten prädisponierenden Faktoren zu sein.
- Farbige Menschen. Daher scheint die ethnische Zugehörigkeit eine gewisse Rolle zu spielen.
- Männliche Themen.
- Personen mit einer Familienanamnese dieser Krankheit. Daraus wurde die Hypothese aufgestellt, dass einige Fälle von monoklonaler Gammopathie auf eine "vererbte Veränderung des Genoms" zurückzuführen sein könnten.
Wenn sie symptomatisch ist, zeichnet sich die monoklonale Gammopathie durch das Vorhandensein von neurologischen Problemen wie Taubheitsgefühl und Kribbeln in den Händen und / oder Füßen aus.
Die Ursache dieser neurologischen Störungen ist eine Schädigung der peripheren Nerven, die höchstwahrscheinlich durch das im Blut vorhandene Paraprotein verursacht wird. Tatsächlich scheint es, dass das monoklonale Protein, wenn es durch die Blutgefäße fließt, die die peripheren Nerven ernähren, deren Verschlechterung begünstigt.
In der Medizin wird der krankhafte Zustand, der durch eine Schädigung der peripheren Nerven entsteht, als periphere Neuropathie bezeichnet.
Komplikationen
Unter einigen unglücklichen Umständen kann sich die monoklonale Gammopathie zu vollwertigen Krankheiten entwickeln, einschließlich multiplem Myelom, Lymphomen, Leichtketten-Amyloidose oder Waldenström-Makroglobulinämie.
Darüber hinaus ist zu beachten, dass eine Verschlechterung der monoklonalen Gammopathie zu rezidivierenden Frakturen und Blutgerinnseln führen kann, die die Durchblutung beeinträchtigen können (Thromboembolie).
Typische Symptome des multiplen Myeloms
- Knochenschmerzen (insbesondere an Wirbelsäule, Becken, Rippen, Röhrenknochen und Schädel)
- Hyperkalzämie. Es verursacht übermäßigen Durst, Übelkeit, Verstopfung, Appetitlosigkeit und geistige Verwirrung
- Nierenversagen
- Anämie. Es verursacht Asthenie, allgemeine Schwäche und Atembeschwerden
- Ansteckungsgefahr
- Thrombozytopenie
- Hyperviskositätssyndrom
- Neurologische Störungen wie Taubheitsgefühl, verschiedene Nervenkompressionssyndrome etc.
Multiples Myelom und Lymphome
Das Multiple Myelom ist ein spezifischer bösartiger Tumor des Immunsystems, der durch einen so hohen Paraproteinspiegel gekennzeichnet ist, dass Probleme in der Niere und darüber hinaus auftreten. Tatsächlich entwickeln diejenigen, die an dieser schweren Neoplasie leiden, auch: Knochenschmerzen (die 70 % der Patienten betreffen und das häufigste Symptom darstellen), Hyperkalzämie, Anämie, Gerinnungsstörungen (Thrombozytopenie) und Immunschwäche (Leukopenie).
Lymphome hingegen sind bösartige Tumoren, die den Lymphdrüsenapparat betreffen, der das Lymphsystem bildet (B- und T-Lymphozyten), verhindert die Ansammlung von überschüssiger Flüssigkeit im Gewebe usw.
Wie ist das Risiko für ein multiples Myelom oder Lymphom bei monoklonaler Gammopathie einzuschätzen?
Um festzustellen, ob eine Person mit monoklonaler Gammopathie mehr oder weniger komplikationsgefährdet ist, müssen laut Ärzten die folgenden Parameter bewertet werden:
- Die Menge an Paraprotein im Blut. Sehr hohe Mengen an M-Protein sind sehr gefährlich.
- Die Art des vorhandenen Paraproteins. Paraprotein hat nicht immer bei allen Patienten die gleichen Eigenschaften. Einige Arten von monoklonalen Proteinen scheinen schädlicher zu sein als andere.
- Die Menge an "freien" Leichtketten (auch Bence-Jones-Proteine genannt) im Blut. Immunglobuline bestehen im Wesentlichen aus zwei miteinander verbundenen Teilen: den leichten Ketten und den schweren Ketten. Bei einer Person mit monoklonaler Gammopathie sind die Leichtketten aufgrund des abnormalen Verhaltens von Plasmazellen nicht an die Schwerketten gebunden und können im Blut gefunden werden. Sind sie besonders hoch, besteht der Verdacht auf ein multiples Myelom.
Wann einen Arzt aufsuchen?
Eine Person mit zuvor asymptomatischer monoklonaler Gammopathie sollte sofort ihren Arzt kontaktieren, wenn:
- Er verspürt eine extreme und ungewöhnliche Müdigkeit.
- Neigt leicht zu Problemen, auch bei sehr einfachen Tätigkeiten.
- Sie leiden unter ständigen Schmerzen in den Knochen und lokalisiert an bestimmten Punkten (zum Beispiel auf Höhe des Rückens, der Hüfte, der Rippen oder des Beckens).
- Unerklärlicherweise verliert er an Gewicht.
- Es ist besonders anfällig für Infektionen. Dies ist ein klares Zeichen für ein Immunproblem, das mit einem Mangel an weißen Blutkörperchen verbunden ist.
Der Einsatz weiterer Tests (Urinanalyse, andere Blutuntersuchungen, Röntgen, CT und Knochenmarkbiopsie) dient hauptsächlich der Einschätzung der Schwere der Auffälligkeit und des Komplikationsrisikos.
Darüber hinaus ermöglicht ein sehr genaues diagnostisches Verfahren die Identifizierung eines multiplen Myeloms oder eines Lymphoms.
Serumproteinelektrophorese und Immunelektrophorese
Die Serumproteinelektrophorese ermöglicht die quantitative Bewertung von 5 Serumproteinen: Albumin und α1-, α2-, β- und γ-Globuline. Bei Patienten mit monoklonaler Gammopathie weisen diese 5 Serumproteine charakteristische Veränderungen auf, die ein Hämatologe (ein in der Diagnose und Behandlung von Blutkrankheiten erfahrener Arzt) erkennen kann.
Die Immunelektrophorese hingegen ermöglicht es uns, jede im Blut vorhandene Immunglobulinart zu quantifizieren und bei Menschen mit monoklonaler Gammopathie die „Identifizierung der Bence-Jones-Proteine, also der „freien“ Leichtketten, zu ermöglichen.

Weitere Bluttests
Um die Situation zu untersuchen, verwenden Ärzte andere Blutchemietests, darunter:
- Komplettes Blutbild. Es wird für eine (quantitative und nicht nur) Beurteilung von roten Blutkörperchen, weißen Blutkörperchen und Blutplättchen verwendet. Es ist nützlich bei Verdacht auf ein Lymphom oder multiples Myelom, da es ermöglicht, alle Zustände von Thrombozytopenie, Neutropenie (Abnahme des Blutes von Neutrophilen) usw. zu identifizieren.
- Kreatinin-Messung. Der Kreatininspiegel im Blut stellt einen Indikator für die Nierenaktivität dar. Wenn er erhöht ist, bedeutet dies, dass die Nieren nicht richtig funktionieren. Denken Sie daran, dass das multiple Myelom die Nierenfunktion beeinträchtigt, daher ist der Kreatininspiegel in diesen Situationen im Allgemeinen sehr hoch.
- Messung des Serumkalziums. Wenn Sie große Mengen an Kalzium im Blut finden, kann dies auf ein multiples Myelom hinweisen.
Urinanalyse
Bei Menschen mit monoklonaler Gammopathie und multiplem Myelom enthält der Urin Bence-Jones-Proteine (im letzteren Fall sind auch die Mengen an "freien" Leichtketten sehr hoch).
Ihre Untersuchung dient daher der weiteren Bestätigung dessen, was bisher bei der Serumproteinelektrophorese und Immunelektrophorese bereits beobachtet wurde.
Röntgen
Röntgenaufnahmen sind bei Verdacht auf ein multiples Myelom sinnvoll, da diese schwere Malignität auch die Skelettstruktur betrifft, was zu Knochenanomalien (auch Umlagerungen genannt) führt.
CT-Scan
Die CT (oder computerisierte axiale Tomographie) ist eine Methode, die mit ionisierender Strahlung ein hochdetailliertes, dreidimensionales Bild eines bestimmten Körperkompartiments erstellt.Es ist völlig schmerzfrei, aber die Dosis der Röntgenstrahlen, der Patienten ausgesetzt sind, ist es nicht Ist vernachlässigbar.
Bei der monoklonalen Gammopathie wird praktiziert, den dimensionalen Aspekt der Lymphknoten, Leber und Milz zu bewerten.
In einigen Fällen können Ärzte zur Verbesserung der Bildqualität ein Kontrastmittel (Gadolinium) verwenden, das in das Blut injiziert wird und nicht frei von möglichen Nebenwirkungen ist.
Knochenmarkbiopsie
Eine Biopsie besteht aus der Entnahme und histologischen Analyse im Labor einer Zellprobe aus einem bestimmten Gewebe oder Organ.
Anlässlich einer Knochenmarkbiopsie erfolgt die Entnahme der zu analysierenden Zellen auf Höhe der Beckenkämme mittels einer speziellen Nadel und nach örtlicher Betäubung.
Die anschließenden Laboranalysen werden verwendet, um die Anzahl der im Knochenmark vorhandenen Plasmazellen (und Paraproteine) zu quantifizieren.
Am Ende des Eingriffs, an der Stelle, an der die Nadel eingeführt wird, kann der Patient ein kleines Hämatom entwickeln.
Achtung: Ärzte führen nur dann eine Knochenmarkbiopsie durch, wenn sie ein multiples Myelom für sehr wahrscheinlich halten.
, Kortikosteroid-Medikamente und hämatopoetische Stammzelltransplantation. Letzteres ist aus Gründen der Verfügbarkeit geeigneter Spender häufiger vom autologen als vom allogenen Typ. Allerdings ist zu beachten, dass die allogene Transplantation ein größeres therapeutisches Potenzial hat.Patienten über 65 Jahre werden dagegen in der Regel nur mit Chemotherapie und Kortikosteroiden (Prednison) behandelt, da die Transplantation hämatopoetischer Stammzellen (egal ob autolog oder allogen) aus gesundheitlichen Gründen kontraindiziert ist (Achtung: das Verfahren kann versagen und schwere Komplikationen entwickeln).
Chemotherapeutika bei multiplem Myelom zu erwarten
Für Patienten unter 65:
- Thalidomid
- Bortezomib
- Lenalidomid
Für Patienten über 65:
- Melphalan
- Bortezomib
Andere Behandlungen für monoklonale Gammopathie
Bei rezidivierenden Knochenbrüchen wird eine Bisphosphonat-basierte Behandlung zur Stärkung der Knochen angeboten (genauer gesagt, sie reduzieren den Knochenabbau und erhöhen die Knochenmineraldichte).
Unter den Bisphosphonaten werden bei monoklonaler Gammopathie am häufigsten verabreicht: Zoledronsäure, Alendronsäure (Alendronat), Risedronat und Ibandronsäure.
Einige Ratschläge
Für Menschen mit monoklonaler Gammopathie empfehlen Hämatologen dringend:
- Informieren Sie sich über alles, was mit der Erkrankung zu tun hat, von der sie betroffen sind. Wenn Sie die möglichen Symptome, Komplikationen und Überwachungsdiagnostik kennen, können Sie jede Veränderung / Entwicklung der monoklonalen Gammopathie besser kontrollieren.
Im Gegenteil, die oben genannten Aspekte zu vernachlässigen oder nur oberflächlich zu kennen, kann sehr gefährlich sein. - Nehmen Sie einen gesunden Lebensstil an. Obst und Gemüse zu essen, nicht zu rauchen, regelmäßig Sport zu treiben und die richtige Anzahl von Stunden zu schlafen sind Verhaltensweisen, die das Risiko von Komplikationen nicht verringern, aber das Auftreten anderer Krankheiten (Komorbiditäten) unwahrscheinlicher machen.
- Halten Sie sich strikt an den Zeitplan der Kontrolluntersuchungen. Einige Patienten können den Fehler machen, die Kontrollen zu vernachlässigen, da diese seit einiger Zeit negative Ergebnisse liefern.