Allgemeinheit
Die Spinalanästhesie ist eine Lokalanästhesietechnik, die durch die Injektion von Anästhetika und Analgetika in den Subarachnoidalraum des Rückenmarks gekennzeichnet ist.
Sein Zweck besteht darin, das schmerzhafte Gefühl im unteren Rückenbereich und entlang beider unteren Gliedmaßen aufzuheben.

Die Spinalanästhesie wird in der Regel von einem Facharzt für Lokalanästhesie und Allgemeinanästhesie, dem Anästhesisten, durchgeführt.
Die Spinalanästhesie ist eine sichere und wirksame Methode, bei der der Patient nicht einschläft.
Kurze Überprüfung des Rückenmarks
Das Rückenmark stellt zusammen mit dem Gehirn einen der beiden Hauptbestandteile des sogenannten Zentralnervensystems (ZNS) dar, dem wichtigsten Teil des gesamten Nervensystems des Menschen.
Das Rückenmark befindet sich in der Wirbelsäule, einer knöchernen Struktur, die aus 33-34 übereinanderliegenden Knochen besteht, die als Wirbel bezeichnet werden.Jeder Wirbel hat ein Loch, das als Rückenloch oder Wirbelloch bezeichnet wird Kanal, der sogenannte Spinalkanal, in dem das Rückenmark stattfindet.
Zwischen dem Rückenmark und den Innenwänden des Spinalkanals liegen drei überlappende Membranen mit Schutzfunktion, die allgemein als Meningen bezeichnet werden. Die äußerste Menynx ist die Dura mater; der zentrale Menynx ist die Arachnoidea, der innerste Menynx schließlich die Pia mater.
Was ist Spinalanästhesie?
Die Spinalanästhesie ist eine Art der Lokalanästhesie, bei der Anästhetika und Analgetika in den Spinalkanal, genau in den Subarachnoidalraum des Rückenmarks, injiziert werden.

Der Subarachnoidalraum des Rückenmarks ist der mit Liquor (oder Liquor cerebrospinalis) gefüllte Raum zwischen dem Menynx, der als Arachnoid bezeichnet wird, und dem Menynx, der als Pia mater bekannt ist.
WER NIMMT ES UND WO ES SICH BEFINDET
Wie bei den meisten Anästhesietechniken obliegt die Spinalanästhesie einem Facharzt: dem Anästhesisten.
In der Regel erfolgt die Realisierung im Krankenhaus, meist in einem Operationssaal.
UNTERSCHEIDET ES SICH VON DER EPIDURALANÄSTHESIE?
Entgegen dem, was viele glauben, sind Spinalanästhesie und Epiduralanästhesie (oder einfach Epiduralanästhesie) zwei verschiedene Arten der Lokalanästhesie.
Bei der Periduralanästhesie injiziert der Anästhesist die Anästhetika und Analgetika in den sogenannten Epiduralraum.
Der Epiduralraum ist der Raum zwischen der äußeren Oberfläche der Dura mater des Rückenmarks und der inneren knöchernen Wand des Spinalkanals, der durch die Wirbellöcher gebildet wird.
Im Epiduralraum befinden sich Lymphgefäße, Spinalnervenwurzeln, lockeres Bindegewebe, Fettgewebe, kleine Arterien und ein Netz von Venengeflechten.


Verwendet
Im Allgemeinen besteht der Zweck einer "Lokalanästhesie darin, das schmerzhafte Gefühl in einem bestimmten anatomischen Bereich des menschlichen Körpers aufzuheben, ohne den Patienten zum Einschlafen zu bringen."
Im konkreten Fall einer „Spinalanästhesie“ besteht der Zweck der letzteren darin, die Schmerzempfindlichkeit des unteren Rückens und entlang aller unteren Gliedmaßen zu beseitigen.
Nach dieser notwendigen Prämisse sind die medizinischen Umstände, die aufgrund der von ihnen verursachten Schmerzen in der Regel den Einsatz einer „Spinalanästhesie“ erfordern:
- Orthopädische Chirurgie an Hüft-, Knie-, Oberschenkel- und Beinknochen (Schien- und Wadenbein)
- Die Eingriffe von Hüft- und Knieprothesen.
- Chirurgische Eingriffe bei Leistenbruch und epigastrischen Hernie.
- Kaiserschnitt.
- Endovaskuläre Behandlung zur Reparatur eines abdominalen Aortenaneurysmas.
- Gefäßchirurgie an den unteren Gliedmaßen.
- Chirurgische Operationen der Hämorrhoidektomie.
- Chirurgische Behandlungen von Krampfadern.
- TURP-Interventionen (transurethrale Resektion der Prostata).
- Chirurgie der Blase und der Geschlechtsorgane.
- Operationen der Hysterektomie.
Neugier
Die Aufhebung des auf den ganzen Körper ausgedehnten Schmerzempfindens und das Einschlafen des Patienten sind ein Vorrecht der sogenannten Vollnarkose.
Vorbereitung
In der Vorbereitungsphase erfordert die Spinalanästhesie, dass der Patient am Tag des Eingriffs mindestens 6-8 Stunden von fester Nahrung und mindestens 2-3 Stunden von Flüssigkeit gefastet hat.
Verfahren
Der erste Schritt zur korrekten Durchführung einer Spinalanästhesie erfordert, dass der Patient, einmal auf einem Krankenhausbett sitzend, mit dem Rücken eine Position einnimmt, die die Injektion des Anästhetikums und des Analgetikums in den Subarachnoidalraum ermöglicht Raum mit den Instrumenten für die pharmakologische Infusion gibt es zwei:
- Sitzposition, mit nach vorne gebeugtem Rücken.
- Position auf der Seite liegend und mit gebeugten Knien.
Diese beiden Körperpositionen begünstigen das Einführen der Injektionswerkzeuge, da sie die Räume zwischen den Wirbeln "öffnen", in die der Anästhesist die Anästhetika und Analgetika infundieren muss.
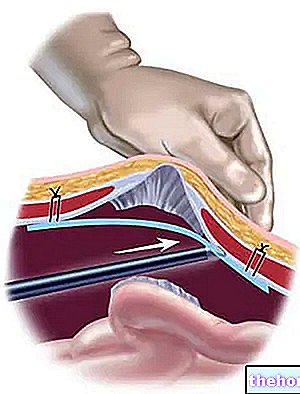
Die Phase, die der Platzierung der Instrumente für die pharmakologische Infusion gewidmet ist, besteht aus drei Momenten:
- Sterilisation der Injektionsstelle Der Anästhesist sorgt für die Sterilisation, indem er ein mit einer Sterilisationslösung getränktes kleines Tuch oder Baumwollstück im interessierenden Bereich reibt.
- Das Einführen einer Nadelkanüle in den Spinalkanal durch die Perforation der Haut. Eine generische Nadelkanüle ist eine hohle Nadel von mittlerer Größe, die das Durchführen von kleinen Röhrchen (oder Kathetern) für die " Infusion von Medikamenten.
- Das Einführen eines kleinen Kunststoffröhrchens – der sogenannte Spinalkatheter – in die Nadelkanüle und deren Platzierung im Subarachnoidalraum Der Spinalkatheter stellt das Instrument zur Infusion von Anästhetika und Analgetika dar.
Der Anästhesist beginnt mit der Medikamenteninjektion erst, wenn der Spinalkatheter richtig platziert wurde.
In der Regel testet der Anästhesist einige Minuten nach Beginn der pharmakologischen Infusion die Wirkung der Anästhetika auf den Patienten, um zu sehen, ob alles richtig abläuft.
Ein klassischer Test zur Beurteilung der Narkosewirkung besteht darin, eine Kaltspraylösung auf die narkotisierten Bereiche zu sprühen und den Patienten um eine Beschreibung der Empfindung zu bitten.
Wenn die pharmakologische Infusion nicht mehr erforderlich ist (zum Beispiel am Ende des Kaiserschnitts), unterbricht der Anästhesist die Narkose- und Schmerzmittelgabe und entfernt zuerst den Spinalkatheter und dann die Nadelkanüle.
GIBT ES EINEN GENAUEN PUNKT FÜR DIE INJEKTION?
Bei einer Spinalanästhesie erfolgt das Einführen der Nadelkanüle zum Einführen des Spinalkatheters in Höhe des zweiten Lendenwirbels oder darunter.
Durch das Üben des Einführens in höheren Positionen ist es wahrscheinlicher, dass der Anästhesist das Rückenmark mit der Nadelkanüle sticht oder einklemmt, was zu Schäden führt.
EMPFINDUNGEN UND TYPISCHE WIRKUNGEN EINER „SPINALANÄSTHESIE
Wenn der Anästhesist die Nadelkanüle oder den Spinalkatheter einführt, kann der Patient ein leichtes Unbehagen im Einführbereich verspüren.
Unter Umständen ist es sogar möglich, dass durch das Legen des Spinalkatheters ein ähnliches Gefühl wie bei einem Stromschlag entsteht: Dieser tritt auf, wenn der Kunststoffschlauch die Wurzeln der Spinalnerven (oder peripheren Nerven) berührt.
Typischerweise verspürt der Patient kurz nach Beginn der Injektion der Anästhetika und Analgetika ein warmes Taubheitsgefühl im unteren Rückenbereich und entlang der beiden unteren Gliedmaßen, außerdem spürt er, dass die Beine nach und nach schwerer und schwerer werden bewegen.
Normalerweise sind die maximalen Wirkungen der für eine Spinalanästhesie verwendeten Medikamente bereits 5-10 Minuten nach der Verabreichung spürbar.
Anästhetika können mit hoher Wahrscheinlichkeit die Empfindlichkeit der Blase aufheben. Daraus folgt, dass der Patient nicht „fühlen“ kann, wenn die Blase voll ist und er urinieren muss.
Wie wichtig ist die Anästhesiedosis bei der Blockierung der schmerzhaften Empfindung?
Je höher die dem Patienten injizierte Narkosemitteldosis ist, desto höher ist die Schmerzunempfindlichkeit.
Somit besteht eine direkte Korrelation zwischen der verabreichten Narkosemitteldosis und der Blockierung von sensorischen Signalen, die sich auf den Schmerz beziehen.
DAUER DER EFFEKTE
Die Wirkung einer Spinalanästhesie hält so lange an, wie der Anästhesist die Anästhesie- und Schmerzmittel verabreicht.
Am Ende der Anwendung beginnen das Taubheitsgefühl in den unteren Gliedmaßen, die Schmerzunempfindlichkeit und das Schweregefühl in den Beinen allmählich bis zum vollständigen Verschwinden zu verschwinden.
Normalerweise muss der Patient 1 bis 3 Stunden warten, bis sich die Situation wieder normalisiert.
Parallel zum Verschwinden des Taubheitsgefühls, der Schmerzunempfindlichkeit und der Schwere in den Beinen findet auch die fortschreitende Erholung der Blasenempfindlichkeit statt.
Hauptunterschiede zwischen Spinalanästhesie und Epiduralanästhesie:
- Eine „Spinalanästhesie erzeugt die gleichen anästhetischen und analgetischen Wirkungen wie eine“ Epiduralanästhesie mit geringeren Medikamentenraten (eine „Spinalanästhesie von 1,5-3,5 Millilitern entspricht einer“ Epiduralanästhesie von 10-20 Millilitern).
- Die Wirkung einer „Spinalanästhesie“ tritt schneller ein als die Wirkung einer „Periduralanästhesie“.
- Wenn die Injektion bei einer Spinalanästhesie nur unterhalb des zweiten Lendenwirbels erfolgen kann, kann die Injektion bei einer Periduralanästhesie in jedem Abschnitt der Wirbelsäule (Hals-, Brust-, Lenden- oder Kreuzbein) erfolgen.
- Bei einer Epiduralanästhesie ist das Verfahren zum Platzieren des Kunststoffröhrchens zur pharmakologischen Injektion einfacher.
NACH EINER "RÜCKENANÄSTHESIE
Nach einer Spinalanästhesie muss der Patient für kurze Zeit im Sitzen oder Liegen ruhen, in der Regel dauert dies einige Stunden.
Während dieser Zeit bietet das medizinische Personal dem Patienten maximale Unterstützung und überwacht regelmäßig seine Vitalparameter (Blutdruck, Herzfrequenz, Körpertemperatur usw.).
Wenn der Patient an der Einstichstelle der Kanüle Schmerzen verspürt, kann der Arzt auf die Gabe von Schmerzmitteln wie Paracetamol zurückgreifen.
VERWENDETE DROGEN
Typische Anästhetika für die Spinalanästhesie sind: Bupivacain (am häufigsten), Tetracain, Procain, Ropivacain, Levobupivacain, Lidocain und Prilocain.
Die gebräuchlichsten Analgetika sind jedoch: Fentanyl, Sufentanil.
Risiken und Komplikationen
Die Spinalanästhesie ist eine sichere Lokalanästhesietechnik, die im Allgemeinen sehr selten zu Komplikationen führt.
Zu den häufigsten Nebenwirkungen einer „Spinalanästhesie“ gehören:
- Hypotonie. Hypotonie ist die häufigste Nebenwirkung der Spinalanästhesie. Zur Auslösung dienen Anästhetika, die neben der "Blockierung" der schmerzregulierenden Nervenenden auch die Nervenenden der Blutgefäße "blockieren".
- Juckende Haut. Sie kann aus der Kombination von Anästhetika und Analgetika resultieren.
- Harnverhalt. Es ist die Unfähigkeit, die Blase freiwillig oder vollständig zu entleeren.Diese Komplikation ist eine mögliche Folge einer anästhesieinduzierten Beeinträchtigung der Blasenempfindlichkeit.
- Schlimme Kopfschmerzen. Der Kopfschmerz bei der Spinalanästhesie tritt auf, wenn der Anästhesist versehentlich die Dura mater des Rückenmarks sticht, wodurch nur geringe Schäden verursacht werden.
Es ist eine Komplikation, die etwa alle 200-300 Spinalanästhesie auftritt. - Lästige Schmerzen beim Einführen der Nadelkanüle oder des Spinalkatheters.
- Hämatombildung im Spinalkanal. Es handelt sich um eine Blutansammlung im Spinalkanal, die in einigen Fällen die Wurzeln der nahe gelegenen Spinalnerven komprimieren kann. Das Vorhandensein einer Kompression der peripheren Nervenwurzeln führt zum Auftreten von neurologischen Störungen.
- Entwicklung einer "Infektion an der Injektionsstelle". Es ist eine Komplikation, die sich mehrere Wochen nach der Operation entwickeln kann, die eine Spinalanästhesie erfordert.
Aus solchen Infektionen kann ein spinaler Epiduralabszess resultieren. Spinale Epiduralabszesse sind gefährlich, da sie neurologische Schäden an den peripheren Nervenwurzeln verursachen können.
Solche neurologischen Schäden können die Bewegungsfähigkeit der unteren Gliedmaßen beeinträchtigen (Querschnitt).
Die ungewöhnlicheren Komplikationen bestehen hauptsächlich aus:
- Allergische Reaktionen auf die verwendeten Anästhetika oder Analgetika. Dies kann beim Patienten das Auftreten von Atembeschwerden hervorrufen.
- Dauerhafte Schädigung der Nervenkomponenten des Knochenmarks, seien es die Spinalnervenwurzeln oder andere. Diese seltene Komplikation tritt einmal von 50.000 Operationen mit Spinalanästhesie auf.
- Herzstillstand. Die Wahrscheinlichkeit eines Herzstillstands ist erhöht, wenn der allgemeine Gesundheitszustand des Patienten schlecht ist.
Kontraindikationen
Ärzte halten eine Spinalanästhesie für inoperabel, wenn:
- Der Patient hat eine "Infektion an der Injektionsstelle", dann auf lumbaler Ebene.
- Der Patient leidet an einer angeborenen Gerinnungserkrankung, die zu Blutungen prädisponiert. Eine der bekanntesten angeborenen Gerinnungskrankheiten ist die Hämophilie.
- Der Patient nimmt ein Antikoagulans wie Warfarin ein. Diese Art der Einnahme prädisponiert zu Blutungen.
- Der Patient leidet an neurologischen Problemen aufgrund einer Fehlbildung des Rückenmarks. Eine der bekanntesten Fehlbildungen des Rückenmarks ist die Spina bifida.
- Der Patient hat eine schwere Wirbelsäulendeformität oder eine schwere Wirbelsäulenarthritis.
Ergebnisse
Laut Anästhesisten und Chirurgen stellt die Spinalanästhesie eine effektive und zuverlässige Lokalanästhesietechnik dar.