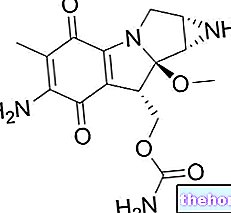
Wirkstoffe: Perfenazin, Amitriptylinhydrochlorid
Mutabon Anxiolytika 4 mg + 10 mg Filmtabletten
Indikationen Warum wird Mutabon Anxiolytikum verwendet? Wofür ist das?
Mutabon Anxiolytikum enthält zwei Wirkstoffe: Perphenazin und Amitriptylinhydrochlorid.
Perphenazin gehört zu einer Gruppe von Arzneimitteln, die als Phenothiazine bezeichnet werden und auf das zentrale Nervensystem wirken, indem sie Angstzustände reduzieren (anxiolytische Eigenschaften) und eine therapeutische Wirkung gegen psychotische Symptome (Wahnvorstellungen und Halluzinationen) entfalten.
Amitriptylinhydrochlorid gehört zu einer Gruppe von Arzneimitteln, die als „trizyklische Antidepressiva“ bezeichnet werden und zur Behandlung von Depressionen eingesetzt werden.
Mutabon Anxiolytikum ist daher ein Antidepressivum in Verbindung mit einem Psycholeptikum, das zur Behandlung einiger psychischer Störungen verwendet wird, die genetische (endogene) Ursachen haben können oder die durch ein unangenehmes Lebensereignis ausgelöst werden können (Störungen vom reaktiven Typ), gekennzeichnet durch das gleichzeitige Vorliegen von Angst, Anspannung und Aufregung, zusammen mit einem depressiven Zustand.
Mutabon Anxiolytika ist nützlich zur Behandlung der folgenden Erkrankungen:
- einfache Angst, die mit relativ wenigen oder leichten Depressionssymptomen verbunden ist;
- schwere Schlaflosigkeit in Verbindung mit Angstzuständen und Depressionen.
Kontraindikationen Wenn Mutabon Anxiolytikum nicht angewendet werden sollte
Nehmen Sie Mutabon Anxiolytika nicht ein, wenn:
- Sie allergisch gegen die Wirkstoffe (Perphenazin und Amitriptylinhydrochlorid) oder andere ähnliche Arzneimittel oder einen der sonstigen Bestandteile dieses Arzneimittels sind (aufgelistet in Abschnitt 6);
- Sie Arzneimittel zur Behandlung von Depressionen, sogenannte Monoaminoxidase-Hemmer (iMAOs), einnehmen oder innerhalb der letzten zwei Wochen eingenommen haben (siehe Abschnitt „Andere Arzneimittel und Mutabon Anxiolytika“);
- hat einen Anstieg des Augeninnendrucks;
- an einer Augenerkrankung aufgrund eines erhöhten Augeninnendrucks (Glaukom) leiden;
- Sie haben Verdacht auf oder bekannte Erkrankungen des Urogenitalsystems wie Prostatavergrößerung (Prostatahypertrophie) oder Schwierigkeiten bei der Blasenentleerung (Harnverhalt);
- an einer Muskelerkrankung leiden, die durch Tonus- und Kraftverlust gekennzeichnet ist (Myasthenia gravis);
- eine Bluterkrankung haben, die durch Veränderungen der Blutzusammensetzung gekennzeichnet ist (Blutdyskrasie);
- Sie an Veränderungen der Knochenmarkfunktion leiden, die nicht genügend Zellen produzieren können, die sich im Blut befinden (Knochenmarkdepression);
- an einer veränderten Produktion von Blutkörperchen leiden (Hämatopoese-Störungen); die Verabreichung von Arzneimitteln, die eine Verringerung der weißen Blutkörperchen bewirken können (leukopenisierende Arzneimittel), sollte daher vermieden werden;
- eine Lebererkrankung haben;
- Sie andere Arzneimittel einnehmen, die die Aktivität des Zentralnervensystems reduzieren (wie Barbiturate, Ethylalkohol, Narkotika, Analgetika, Antihistaminika; siehe Abschnitt „Einnahme von Mutabon Anxiolytika zusammen mit anderen Arzneimitteln“);
- sich in einem Zustand verminderten Bewusstseins (starke Abstumpfung) oder im Koma befindet;
- an schweren Depressionen leiden;
- Sie haben einen vermuteten oder bestätigten Hirnschaden (subkortikaler Hirnschaden) erlitten, da Ihre Körpertemperatur auf über 40 °C ansteigen kann, manchmal nach 14 oder 16 Stunden Einnahme des Arzneimittels;
- Sie schwanger sind oder stillen (siehe Abschnitt „Schwangerschaft und Stillzeit“);
- wenn Sie kürzlich einen Herzinfarkt (Myokardinfarkt) hatten
Vorsichtsmaßnahmen für die Anwendung Was sollten Sie vor der Einnahme von Mutabon Anxiolytika beachten?
Bitte sprechen Sie mit Ihrem Arzt oder Apotheker, bevor Sie Mutabon Anxiolytika einnehmen. Informieren Sie Ihren Arzt, wenn:
- wenn Sie Episoden von Epilepsie oder Krampfanfällen (unwillkürliche Muskelkontraktionen) haben oder hatten oder mit Arzneimitteln zur Beruhigung von Krampfanfällen behandelt werden. Ihr Arzt wird die Notwendigkeit einer Dosiserhöhung dieser Arzneimittel beurteilen, wenn sie gleichzeitig mit Mutabon Anxiolytikum eingenommen werden.
- Sie andere Arzneimittel mit ähnlicher Wirkung einnehmen (Neuroleptika);
- einen Tumor der Nebennieren (Phäochromozytom) oder eine Funktionsstörung der Mitralklappe des Herzens (Mitralinsuffizienz) haben. Wenn Sie ein Phäochromozytom haben, kann es nach Beendigung der Behandlung mit Mutabon Anxiolytikum zu Bluthochdruck kommen (Rebound-Hypertonie);
- Brustkrebs haben. In diesem Fall wird Ihnen Perphenazin mit besonderer Vorsicht verabreicht, da es zu einem Anstieg der Konzentration eines Hormons (Prolaktin) führt, der Ihre Krankheit verschlimmern kann;
- muss operiert werden. Ihr Arzt wird Sie einige Tage vor der Operation beraten, ob Sie die Behandlung mit Mutabon Anxiolytikum abbrechen müssen.
- befindet sich in der postoperativen Phase, da eine Aspiration von Erbrochenem auftreten kann;
- Sie eine Operation hatten und hohe Dosen dieses Arzneimittels einnehmen. In diesem Fall wird Ihr Arzt Sie engmaschig überwachen, da die Gefahr eines Blutdruckabfalls (Hypotonie) besteht. Es kann auch erforderlich sein, die Menge an Anästhetika oder Beruhigungsmitteln zu reduzieren, die Sie einnehmen;
- es wird im Allgemeinen zu hohen oder zu niedrigen Temperaturen ausgesetzt, da das in Mutabon Ansiolitico enthaltene Perphenazin die Temperaturregulationsmechanismen des Körpers beeinträchtigen kann;
- eine eingeschränkte Nierenfunktion oder eine schwere Nierenerkrankung haben;
- prädisponiert oder bereits an Parkinson-Krankheit oder Parkinson-ähnlichen Formen oder anderen motorischen Störungen leidet, da Perphenazin den Zustand der Muskelsteifheit erhöhen kann;
- wenn Sie jemals Probleme mit der Blasenentleerung hatten (Harnverhalt);
- wenn Sie Schwierigkeiten haben oder hatten, den Magen zu entleeren (Pylorusstenose) oder wenn Sie eine Darmpassage (Darmobstruktion) haben;
- an einer Schilddrüsenerkrankung (Hyperthyreose) leiden oder Medikamente gegen Schilddrüsenhormone einnehmen. Ihr Arzt wird Sie engmaschig überwachen;
- Atemwegserkrankungen aufgrund von Lungeninfektionen oder chronische Atemstörungen wie schweres Asthma oder Emphysem haben;
- wenn Sie Alkohol einnehmen, da er die Wirkung des Arzneimittels verstärken und Ihren Blutdruck erheblich senken kann (Hypotonie). Wenn Sie Alkohol missbrauchen, kann dies das Selbstmordrisiko oder die Gefahr einer Überdosierung erhöhen (siehe Abschnitt „Mutabon Anxiolytikum mit Alkohol“);
- Sie sind abstinent von Alkohol;
- plötzlich auftretende Halsschmerzen oder andere Anzeichen einer Infektion haben, da Mutabon Anxiolytikum Veränderungen in der Produktion von Blutzellen verursachen kann. Ihr Arzt wird insbesondere zwischen der vierten und zehnten Behandlungswoche Blutuntersuchungen durchführen. Wenn die Tests eine signifikante Abnahme der weißen Blutkörperchen zeigen, wird Ihr Arzt Sie anweisen, die Behandlung abzubrechen. während ein leichter Abfall der weißen Blutkörperchen an sich kein Hinweis auf das Absetzen der Behandlung ist;
- eine kognitive Beeinträchtigung (Demenz) haben, da die Behandlung mit Mutabon Anxiolytika das Risiko von Problemen mit den Blutgefäßen des Gehirns (zerebrovaskuläre Ereignisse) erhöhen kann;
- an Erkrankungen des Herzens und der Blutgefäße (Herz-Kreislauf-Erkrankungen) leiden, insbesondere bei älteren Menschen, eine Familienanamnese mit abnormaler Herzschlagleitung (QT-Verlängerung) oder Risikofaktoren für einen Schlaganfall (pathologisches vaskuläres Ereignis im Gehirn) haben, da Antidepressiva, insbesondere kann bei Anwendung in hohen Dosen Herzrhythmusstörungen (Arrhythmien, Sinustachykardie und verlängerte Überleitungszeiten) oder schwerwiegendere Ereignisse wie Myokardinfarkt und Schlaganfall verursachen;
- an Krankheiten im Zusammenhang mit der Bildung von Blutgerinnseln litten oder solche Krankheiten in der Familienanamnese hatten;
- hat eine Verhärtung, Verdickung und Elastizitätsverlust der Arterienwand im Gehirn (zerebrale Arteriosklerose);
- an psychischen Störungen wie einer manisch-depressiven Psychose oder einer Persönlichkeitsstörung leiden, die durch eine anhaltende Tendenz gekennzeichnet ist, das Verhalten anderer mit Misstrauen und Argwohn zu interpretieren (paranoide Störung), da trizyklische Antidepressiva wie Amitriptylin die Symptome solcher Krankheiten verstärken können Die beruhigende Wirkung von Mutabon Ansiolitico verringert jedoch das Risiko solcher Wirkungen;
- Sie müssen sich einer Elektroschocktherapie unterziehen, da sich in Verbindung mit der Einnahme von Amitriptylin die damit verbundenen Risiken erhöhen können; in diesem Fall wird der Arzt die Einnahme von Mutabon Anxiolytikum nur auf Fälle beschränken, in denen die Therapie unbedingt erforderlich ist.
Wechselwirkungen Welche Medikamente oder Lebensmittel können die Wirkung von Mutabon Anxiolytika verändern?
Informieren Sie Ihren Arzt oder Apotheker, wenn Sie andere Arzneimittel einnehmen, kürzlich andere Arzneimittel eingenommen haben oder beabsichtigen andere Arzneimittel einzunehmen.
Nehmen Sie Mutabon Anxiolytika nicht zusammen mit den folgenden Arzneimitteln ein:
- Monoaminoxidase-Hemmer (iMAO).Nehmen Sie Mutabon Anxiolytika nicht gleichzeitig oder in den zwei Wochen nach Beendigung der Behandlung mit Monoaminoxidase-Hemmern ein, da bei Ihnen schwere Reaktionen, erhöhte Temperatur (hyperpyretische Krise) bis hin zu Krämpfen, Koma und Tod auftreten können (siehe Abschnitt „Nicht einnehmen). Mutabon anxiolytisch, wenn "). Nach Ablauf dieses Zeitraums wird Ihr Arzt die Behandlung mit Anxiolytischem Mutabon vorsichtig beginnen und die Dosis schrittweise erhöhen, bis ein zufriedenstellendes Ansprechen erreicht ist.
- Opiate, Barbiturate oder andere Sedativa, Antihistaminika, Anästhetika, Tranquilizer und Meperidin (und andere Opiat-Analgetika). Die gleichzeitige Anwendung mit anxiolytischem Mutabon kann die dämpfende Wirkung dieser Arzneimittel auf das Zentralnervensystem, einschließlich Atemdepression, verstärken. Umgekehrt können diese Arzneimittel die Wirkung von Mutabon Anxiolytika verstärken. Daher sollten Sie Mutabon Anxiolytika nicht zusammen mit diesen Arzneimitteln einnehmen (siehe Abschnitt „Mutabon Anxiolytika darf nicht eingenommen werden, wenn“).
Sprechen Sie mit Ihrem Arzt oder Apotheker, wenn Sie Folgendes einnehmen:
- Arzneimittel, die eine Verminderung der weißen Blutkörperchen bewirken können (leukopenisierende Arzneimittel), da Mutabon Anxiolytika die Produktion von Blutkörperchen verändern kann (siehe Abschnitte „Mutabon Anxiolytika darf nicht eingenommen werden, wenn“ und „Warnhinweise und Vorsichtsmaßnahmen“);
- andere Psychopharmaka, Arzneimittel mit anticholinerger Wirkung (Hemmwirkung von Acetylcholin, einer Substanz, die auf das Nervensystem wirkt) oder Arzneimittel, die auf das autonome Nervensystem wirken (Sympathomimetika), wegen des möglichen Auftretens von Nebenwirkungen aufgrund ihrer Wechselwirkung mit Mutabon Anxiolytisch;
- Arzneimittel mit anticholinerger Wirkung, wie Atropin oder Antihistaminikum, da eine Verstärkung der Wirkung auf das cholinerge System mit dem daraus folgenden Risiko von Darmverschluss (paralytischer Ileus), verschwommenem Sehen und möglicher Veränderung des Augendrucks bei Vorliegen von Glaukom;
- Arzneimittel, die auf das autonome Nervensystem wirken (sympathomimetische Amine) wie Epinephrin in Kombination mit Lokalanästhetika, da eine Erhöhung der Wirkung dieser Arzneimittel möglich ist, oder Mutabon Anxiolytika. Ihr Arzt wird Sie engmaschig überwachen und Ihre Dosis anpassen, um das Auftreten von Auswirkungen auf den Blutdruck und die Herzfunktion, die manchmal tödlich sind, zu vermeiden.
- Reserpin, Methyldopa, andere Arzneimittel zur Behandlung von Bluthochdruck (Hypertonie) wie Guanethidin (die gleichzeitige Anwendung erfordert eine Dosisanpassung durch den Arzt), Betablocker, die adrenerge Rezeptoren blockieren, wie Propranolol oder ähnliche Arzneimittel, da niedriger Blutdruck (Hypotonie) Die gleichzeitige Anwendung von Mutabon Anxiolytika und diesen Arzneimitteln wird daher nicht empfohlen. Ihr Arzt wird Sie möglicherweise auffordern, Ihren Blutdruck vor Beginn der Behandlung mit Mutabon Anxiolytika und wöchentliche Kontrollen im ersten Behandlungsmonat durchführen zu lassen;
- Arzneimittel zur Behandlung von Krampfanfällen (siehe Abschnitt „Warnhinweise und Vorsichtsmaßnahmen“);
- Phenytoin, ein Arzneimittel zur Behandlung von Epilepsie, da Mutabon Anxiolytika seine Wirksamkeit beeinträchtigen kann;
- Antipsychotika;
- Beruhigungsmittel wie Diazepam;
- hohe Dosen von Etcorvinol (Sedativa und Hypnotikum), da bei dieser Kombination von Arzneimitteln über vorübergehendes Delir berichtet wurde. Die Assoziation mit anxiolytischem Mutabon sollte mit Vorsicht verwendet werden;
- Arzneimittel zur Behandlung von Magenübersäuerung auf der Basis von Aluminiumsalzen, da sie die Resorption von Mutabon Ansiolitico verringern können;
- Arzneimittel, die das QT-Intervall verlängern, da dies das Risiko für Veränderungen des Herzschlags (Herzrhythmusstörungen) erhöht;
- Arzneimittel, die Veränderungen der Blutelektrolyte verursachen;
- Arzneimittel auf der Basis von Cimetidin, da es die Konzentrationen von Amitriptylin im Blut und seine Wirkungen erhöhen kann, mit dem möglichen Auftreten schwerwiegender Nebenwirkungen;
- Arzneimittel, die Cytochrom P450 2D6 (ein im Körper vorhandenes Enzym, das am Stoffwechsel von Arzneimitteln beteiligt ist) hemmen können, wie Chinidin, Cimetidin, viele andere Antidepressiva, Phenothiazine, Propafenon und Flecainid sowie alle Arzneimittel, die als selektive Rehemmer der Serotoninaufnahme bezeichnet werden (SSRI), wie Fluoxetin, Sertralin und Paroxetin. In diesem Fall kann Ihr Arzt sowohl für diese Arzneimittel als auch für Mutabon Anxiolytika niedrigere als die empfohlenen Dosen verschreiben;
- Levodopa und Phenylbutazon, da die anticholinergen Wirkungen trizyklischer Antidepressiva die gastrointestinale Motilität verlangsamen können, indem sie die Resorption dieser Arzneimittel beeinträchtigen.
Mutabon Anxiolytika kann die Aufnahme verschiedener anderer Medikamente beeinträchtigen.
Informieren Sie Ihren Arzt, wenn Sie organischen Phosphorinsektiziden ausgesetzt sind.
Mutabon Anxiolytische und Labortests
Die Einnahme von Mutabon Anxiolytika kann den Urin verdunkeln und die Ergebnisse einiger Labortests verändern:
- falsch positiv (nicht wirklich positive Ergebnisse) in den Werten der folgenden Tests: Urobilinogen, Amylase, Uroporphyrine, Porphobilinogene und 5-Hydroxy-Indolessigsäure;
- Veränderungen im Elektrokardiogramm wie eine Verlängerung des QT-Intervalls;
- Anomalien im Elektroenzephalogramm;
- Veränderung (Erhöhung) der an Blutproteine gebundenen Jodspiegel;
- Veränderungen der Ergebnisse von Hypothalamus-Hypophysen-Funktionstests, da das Arzneimittel die Spiegel einiger Hormone senken kann;
- falsch-positiv und falsch-negativ im Urin-Schwangerschaftstest;
- möglicher Anstieg und Abfall des Blutzuckerspiegels.
Mutabon Anxiolytika mit Alkohol
Mutabon Anxiolytika sollte nicht gleichzeitig mit Alkohol (Ethanol) verabreicht werden, da die Wirkung des Arzneimittels möglicherweise verstärkt wird, einschließlich einer Blutdrucksenkung (Hypotonie). Darüber hinaus kann diese Kombination das Suizidrisiko und die Gefahr einer Überdosierung erhöhen.
Warnungen Es ist wichtig zu wissen, dass:
Selbstmord / Selbstmordidee
Depression ist mit einem erhöhten Risiko von Suizidgedanken, der Bereitschaft, sich selbst zu verletzen (Selbstverletzung) und Suizid verbunden. Das Risiko, dass diese Gedanken bei Ihnen auftreten, kann in den frühen Stadien der Besserung zunehmen und anhalten, bis Sie eine signifikante Verbesserung Ihrer Symptome feststellen. Da während der ersten Behandlungswochen oder in den Wochen unmittelbar danach möglicherweise keine Besserung eintritt, werden Sie von Ihrem Arzt engmaschig überwacht, bis eine Besserung eintritt.
Andere psychische Störungen, für die Mutabon Ansiolitico verschrieben wird, können das Risiko für suizidales Verhalten und eine depressive Störung erhöhen, die durch abwechselnde Phasen des Wohlbefindens und Phasen der Depression gekennzeichnet ist (Major Depression). die gleichen Vorsichtsmaßnahmen wurden bei der Behandlung von Patienten mit anderen psychiatrischen Erkrankungen befolgt.
Sie haben eher Selbstmordgedanken, wenn:
- er hat schon in der Vergangenheit daran gedacht, sich das Leben zu nehmen;
- ist ein junger Mann unter 25 Jahren, der mit Antidepressiva behandelt wird.
Ihr Arzt wird Sie während des gesamten Behandlungszeitraums engmaschig überwachen, insbesondere in den frühen Stadien der Behandlung und nach jeder Dosisanpassung und wenn Sie ein Patient mit einem hohen Risiko für Suizidgedanken sind.
Wenden Sie sich sofort an Ihren Arzt, wenn Sie eine Verschlechterung Ihrer Symptome, das Einsetzen von Suizidverhalten oder -gedanken oder Verhaltensänderungen bemerken.
Es ist möglich, dass Sie während der Behandlung mit Mutabon Anxiolytika Folgendes erleben:
- Auftreten von unwillkürlichen Muskelbewegungen (tardive Dyskinesie), insbesondere wenn Sie ein älterer Patient sind. Sowohl das Risiko, eine Dyskinesie zu entwickeln, als auch die Möglichkeit, dass sie irreversibel wird, steigt mit der Behandlungsdauer und der Gesamtmenge des eingenommenen Arzneimittels. Die Unterbrechung der Behandlung kann zu einer teilweisen oder vollständigen Auflösung dieser Krankheit führen. Wenn Sie diese Symptome bemerken, informieren Sie bitte Ihren Arzt, der in Erwägung zieht, die Dosis anzupassen oder die Behandlung abzubrechen.
- Erhöhung oder Senkung des Blutzuckerspiegels;
- Auftreten von Hautempfindlichkeitsreaktionen auf Licht (Photosensibilität). Vermeiden Sie daher während der Behandlung mit Mutabon Anxiolytikum übermäßige Sonneneinstrahlung.
Im Zusammenhang mit der Einnahme von Mutabon Anxiolytika wurde über ein Herzproblem, genannt „Verlängerung des QT-Intervalls“ (auf dem Elektrokardiogramm, EKG) und Herzrhythmusstörungen (schneller oder unregelmäßiger Herzschlag) berichtet. Sprechen Sie mit Ihrem Arzt.
- einen langsamen Puls haben,
- ein Problem haben oder hatten, bei dem Ihr Herz nicht in der Lage war, Blut durch Ihren Körper zu pumpen (ein Zustand, der als Herzinsuffizienz bezeichnet wird),
- andere Arzneimittel einnehmen, die Herzprobleme verursachen können oder
- wenn Sie ein Problem haben, das zu einem zu niedrigen Kalium- oder Magnesiumspiegel oder zu einem zu hohen Kaliumspiegel in Ihrem Blut führt.
Brechen Sie die Einnahme von Mutabon Anxiolytika ab und informieren Sie Ihren Arzt, wenn bei Ihnen Folgendes auftritt:
- ein signifikanter Temperaturanstieg, der nicht auf eine bestimmte Ursache zurückzuführen ist. Dieser Temperaturanstieg könnte auf eine Überempfindlichkeit gegen Perphenazin hinweisen. In diesem Fall wird Ihr Arzt Sie auffordern, die Therapie abzubrechen.
- ein potenziell tödlicher Komplex von Symptomen, der als malignes neuroleptisches Syndrom bezeichnet wird, gekennzeichnet durch: erhöhte Körpertemperatur, Muskelsteifheit, verminderte oder Verlust der Bewegungsfähigkeit (Akinesie), vegetative Störungen (unregelmäßiger Puls und Blutdruck, Schwitzen, erhöhte Herzfrequenz (Tachykardie), Herzrhythmusstörungen (Arrhythmien), Bewusstseinsveränderungen, die zu teilweisem Bewusstseinsverlust (Stupor) und Koma führen können Ihr Arzt wird Ihnen sagen, dass Sie die Therapie abbrechen sollen und wird eine Therapie zur Behandlung dieser Symptome einleiten.
- abnorme Blutharnstoffwerte.
Während der Behandlung mit Mutabon Anxiolytika müssen Sie regelmäßig die Werte der roten Blutkörperchen und die Funktion von Leber und Nieren überprüfen. Sollten abnormale Ergebnisse auftreten, wird der Arzt die Therapie abbrechen.
Die Einnahme von Mutabon Anxiolytika kann Anzeichen einer Überdosierung anderer Arzneimittel verschleiern oder die Diagnose von Krankheiten wie Darmverschluss, Reye-Syndrom (akute Erkrankung, die normalerweise bei Patienten unter 18 Jahren auftritt, möglicherweise tödlich und durch Symptome, die hauptsächlich das Gehirn betreffen) erschweren und Leber), Hirntumoren oder andere Erkrankungen, die die Struktur und/oder Funktionen des Gehirns verändern (Enzephalopathien).
Kinder und Jugendliche
Mutabon Anxiolytika wird aufgrund fehlender Daten zur Sicherheit und Wirksamkeit nicht für die Anwendung bei Kindern unter 12 Jahren empfohlen.
Schwangerschaft und Stillzeit
Wenn Sie schwanger sind oder stillen, oder wenn Sie vermuten, schwanger zu sein oder beabsichtigen, schwanger zu werden, fragen Sie vor der Einnahme dieses Arzneimittels Ihren Arzt oder Apotheker um Rat.
Schwangerschaft
Mutabon Anxiolytika darf nicht angewendet werden, wenn Sie schwanger sind oder bei denen ein Risiko für Nebenwirkungen beim Neugeborenen besteht (siehe Abschnitt „Mutabon Anxiolytika se darf nicht eingenommen werden“ und Abschnitt 4 „Unerwünschte Wirkungen bei Kindern“).
Fütterungszeit
Sie dürfen Mutabon Anxiolytika nicht anwenden, wenn Sie stillen (siehe Abschnitt „Mutabon Anxiolytika darf nicht eingenommen werden, wenn“), da Mutabon forte in die Muttermilch übergeht und beim Baby Nebenwirkungen verursachen kann.
Verkehrstüchtigkeit und das Bedienen von Maschinen
Mutabon Anxiolytikum beeinflusst die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen, da es zu Schwankungen der Reaktionszeit (Zeitintervall zwischen dem Moment, in dem eine Gefahr wahrgenommen wird, und dem Moment, in dem eine Reaktion zur Vermeidung der Gefahr beginnt) führen kann. Seien Sie daher beim Führen von Fahrzeugen und beim Bedienen von Maschinen gebührend vorsichtig.
Mutabon Anxiolytika enthält Lactose
Bitte nehmen Sie dieses Arzneimittel erst nach Rücksprache mit Ihrem Arzt ein, wenn Ihnen bekannt ist, dass Sie unter einer Zuckerunverträglichkeit leiden.
Dosierung und Art der Anwendung Wie ist Mutabon Anxiolytikum anzuwenden: Dosierung
Nehmen Sie dieses Arzneimittel immer genau nach Absprache mit Ihrem Arzt oder Apotheker ein. Fragen Sie im Zweifelsfall Ihren Arzt oder Apotheker.
Die optimale Dosis von Mutabon Anxiolytikum muss vom Arzt in Abhängigkeit von der spezifischen zu behandelnden Erkrankung, der Dauer und Schwere der Erkrankung und ihrem Ansprechen auf die Therapie festgelegt werden.
Die empfohlene Dosis beträgt 3-4 mal täglich 1 Tablette. Es dauert im Allgemeinen mehrere Tage, bis eine merkliche Wirkung von Anxiolytischem Mutabon erzielt wird.
Denken Sie daran, dass die beruhigende Wirkung schneller (nach 2 oder 3 Tagen) eintritt als die antidepressive Wirkung (1 Woche oder länger), daher verschwinden die Symptome von Anspannung und Angst lange vor den depressiven Symptomen.
Bei anhaltender Schlaflosigkeit empfiehlt es sich, insbesondere in den ersten Tagen der Behandlung, abends eine halbe Stunde vor dem Schlafengehen 1 oder 2 Tabletten einzunehmen, die restlichen vom Arzt verordneten Tabletten können über den Tag verteilt eingenommen werden.
Um eine volle Wirkung zu erzielen, müssen Sie die Behandlung nach Ansicht des Arztes über mehrere Wochen fortsetzen. Sobald Ihre Symptome unter Kontrolle sind, wird Ihr Arzt Ihre Dosis schrittweise reduzieren, bis die Erhaltungsdosis für Sie am besten geeignet ist.
Ihr Arzt wird regelmäßig überprüfen, ob Sie die Behandlung mit anxiolytischem Mutabon fortsetzen müssen.
Anwendung bei Kindern und Jugendlichen
Mutabon Anxiolytika wird für Kinder unter 12 Jahren nicht empfohlen (siehe Abschnitt „Kinder und Jugendliche“).
Anwendung bei älteren Menschen
Die Dosis und Häufigkeit der Anwendung von anxiolytischem Mutabon bei älteren Patienten sollte vom Arzt sorgfältig festgelegt werden, der eine mögliche Reduzierung der oben angegebenen Dosis auf der Grundlage des individuellen Bedarfs beurteilen wird.
Wenn Sie die Einnahme von Mutabon Anxiolytika vergessen haben
Nehmen Sie nicht die doppelte verschriebene Dosis ein, um die vergessene Tablette nachzuholen. setzen Sie die Therapie nach dem üblichen Zeitplan fort.
Wenn Sie die Einnahme von Mutabon Anxiolytika abbrechen
Brechen Sie die Einnahme von Mutabon Anxiolytika nicht ab, bevor Sie Ihren Arzt konsultiert haben.
Im Allgemeinen verursachen Phenothiazine (Perphenazin) keine psychische Abhängigkeit. Nach einer plötzlichen Unterbrechung einer hochdosierten Behandlung können jedoch Gastritis, Übelkeit, Erbrechen, Schwindel, Zittern und motorische Hyperaktivität auftreten.Wenn Sie diese Symptome bemerken, wenden Sie sich an Ihren Arzt, der eine geeignete Therapie verschreiben wird.
Eine plötzliche Unterbrechung einer hochdosierten trizyklischen Antidepressiva-Therapie (Amtriptylinhydrochlorid) kann folgende Symptome verursachen: Unwohlsein, Schüttelfrost, Erkältung, Muskelschmerzen, Kopfschmerzen, Übelkeit, Erbrechen, Angst, Instabilität, Schwindel und ständiges Bewegungsbedürfnis (Akathisie) Diese Symptome sind kein Hinweis auf Sucht.
Wenn Sie die Einnahme einer hochdosierten Mutabon-Anxiolytika-Therapie plötzlich abbrechen, informieren Sie bitte Ihren Arzt und achten Sie auf alle Symptome, die bei Ihnen auftreten können.
Wenn Sie weitere Fragen zur Anwendung dieses Arzneimittels haben, wenden Sie sich an Ihren Arzt oder Apotheker.
Überdosierung Was ist zu tun, wenn Sie eine Überdosis von Mutabon Anxiolytika eingenommen haben?
Wenn Sie eine Überdosis Mutabon Anxiolytika eingenommen haben, wenden Sie sich sofort an Ihren Arzt oder Apotheker oder suchen Sie das nächste Krankenhaus auf.
Die Anzeichen und Symptome einer Überdosierung treten schnell auf, daher ist so bald wie möglich eine Untersuchung im Krankenhaus erforderlich.
Eine Überdosierung mit anxiolytischem Mutabon kann wie bei anderen Arzneimitteln derselben Kategorie zum Tod führen.
Die Symptome einer Überdosierung mit anxiolytischem Mutabon können einer der für die beiden Wirkstoffe Perphenazin oder Amitriptylinhydrochlorid aufgeführten Nebenwirkungen entsprechen (siehe Abschnitt „Welche Nebenwirkungen sind möglich?“).
Die Symptome einer Perphenazin-Überdosierung äußern sich in Anomalien des motorischen Systems (extrapyramidale Symptome), wie unwillkürliche Muskelbewegungen (Dyskinesie) und abnormale Muskelkontraktionen (Dystonie); sie können jedoch durch die anticholinergen Wirkungen von Amitriptylin überdeckt werden.Andere Symptome können teilweiser Bewusstseinsverlust (Stupor) oder Koma sein.Bei Kindern können Krampfanfälle auftreten.
Symptome einer Überdosierung von Amitriptylin äußern sich in unregelmäßigem Herzschlag (Herzrhythmusstörungen), starker Blutdrucksenkung (schwere Hypotonie), unwillkürlichen Muskelkontraktionen (Krämpfe) und verminderter Aktivität des Nervensystems (Depression des Nervensystems). Zentralnervensystem), einschließlich Koma.
Es wurde auch über Anomalien in der Herzschlagleitung berichtet, die im Elektrokardiogramm nachweisbar sind.
Andere Symptome einer Überdosierung sind: Verwirrtheit, Konzentrationsstörungen, vorübergehende visuelle Halluzinationen, erweiterte Pupillen, Erregung, überaktive Reflexe, Schläfrigkeit, Muskelsteifheit, Erbrechen, niedrige Körpertemperatur (Unterkühlung), Fieber oder eines der unter „Wirkungen unerwünschter Wirkungen“ aufgeführten Symptome.
Behandlungsmodalitäten im Falle einer Überdosierung von Mutabon Anxiolytika
Es gibt keine spezifische Substanz, die der Wirkung einer Überdosierung von Mutabon Anxiolytikum entgegenwirken kann. Im Falle einer versehentlichen oder absichtlichen Überdosierung von Mutabon Anxiolytikum wenden Sie sich sofort an Ihren Arzt oder Apotheker oder begeben Sie sich in das nächste Krankenhaus. Ihr Arzt wird Sie einer geeigneten Notfallbehandlung unterziehen , wie Magenspülung und elektrokardiographische Untersuchung (EKG), und werden Sie auf Anzeichen, die das Zentralnervensystem betreffen, Atembeschwerden, niedrigen Blutdruck, Herzrhythmusstörungen und/oder Blockaden der Herzleitung und Krampfanfälle aufmerksam beobachten.
Der Arzt kann beschließen, sich an das örtliche Giftinformationszentrum zu wenden.
Nebenwirkungen Was sind die Nebenwirkungen von Mutabon Anxiolytika?
Wie alle Arzneimittel kann Mutabon Anxiolytikum Nebenwirkungen haben, die aber nicht bei jedem auftreten müssen.
Die Nebenwirkungen von Mutabon Ansiolitico sind die gleichen, die sich auf die beiden Wirkstoffe (Perphenazin und Amitriptylin) beziehen, wenn sie einzeln eingenommen werden. Es wurden keine Nebenwirkungen allein aufgrund ihrer Kombination mit Anxiolytischem Mutabon berichtet.
In sehr seltenen Fällen kam es bei Patienten mit Überempfindlichkeit gegenüber Phenothiazinen (Perphenazin) zu übermäßiger Flüssigkeitsansammlung im Gehirn (Hirnödem), Kreislaufkollaps und Tod.
Gelegentlich kann die Behandlung mit Phenothiazinen zu einer Blockade der Darmmuskulatur mit nachfolgender Unterbrechung des Fortschreitens des Darminhalts (adynamischer Ileus) führen, was in schweren Fällen zu Komplikationen und zum Tod führen kann.
Beenden Sie die Einnahme von Mutabon Anxiolytika und wenden Sie sich sofort an Ihren Arzt, wenn Sie Folgendes bemerken:
- Malignes neuroleptisches Syndrom (NMS), ein potenziell tödliches Syndrom, gekennzeichnet durch das Auftreten von Symptomen wie erhöhte Körpertemperatur, Muskelsteifheit, Bewegungseinschränkung (Akinesie), vegetative Störungen (unregelmäßiger Puls und Blutdruck, Schwitzen, erhöhte Herzfrequenz (Tachykardie), Veränderungen des Herzrhythmus (Arrhythmien), Bewusstseinsveränderungen, die zu Stupor und Koma führen können (siehe „Beenden Sie die Behandlung mit Mutabon Anxiolytika und informieren Sie Ihren Arzt, wenn dies auftritt“ in Abschnitt 2);
- anhaltende Anomalien der Muskelkontraktion und -bewegung, wie anormale, unwillkürliche Bewegungen der Zunge, des Kiefers, des Rumpfes oder der Gliedmaßen (anhaltende Spätdyskinesie) (siehe „Beenden Sie die Einnahme von Mutabon Anxiolytika und informieren Sie Ihren Arzt, wenn“ in Abschnitt 2);
- Schwellung der Hände, Füße, Knöchel oder auch des Gesichts, der Lippen, der Zunge und/oder des Rachens, die zu Schluck- oder Atembeschwerden führen (Angioödem);
- erhöhte Körpertemperatur (Hyperpyrexie);
- allergische Reaktion mit Hautausschlag (Nesselsucht), Reizung und roten Flecken auf der Haut (Erythem), juckende entzündliche Reaktionen der Haut (Ekzem), Entzündung der Haut mit Bildung von Läsionen und Verlust der Deckschicht (exfoliative Dermatitis), Juckreiz , Lichtempfindlichkeitsreaktionen der Haut (Photosensibilität), Asthma, Fieber, allergische Reaktionen (Anaphylaktoide), Schwellungen durch Flüssigkeitsansammlung in den oberen Atemwegen (Ödem des Kehlkopfes), Kontaktdermatitis;
- Bildung von Blutgerinnseln in den Venen, insbesondere in den Beinen (Symptome umfassen Schwellungen, Schmerzen und Rötung in den Beinen), die durch die Blutgefäße in die Lunge wandern können und Brustschmerzen und Atembeschwerden verursachen (Häufigkeit dieser Nebenwirkung möglicherweise nicht definiert) auf der Grundlage der verfügbaren Daten);
- Verschlechterung Ihres depressiven Zustands, einschließlich seltener Gedanken oder Verhaltensweisen im Zusammenhang mit Suizid (siehe Abschnitt „Warnhinweise und Vorsichtsmaßnahmen“).
Nebenwirkungen im Zusammenhang mit Perphenazin
Die am häufigsten während der Behandlung mit Perphenazin berichteten Symptome sind wie bei allen Arzneimitteln, die derselben pharmakologischen Kategorie wie Perphenazin angehören, Veränderungen und Anomalien des motorischen Systems (extrapyramidale Reaktionen), wie:
- abnorme Haltung, gekennzeichnet durch "Hyperextension des Nackens, Steifheit und starkes Wölben des Rückens (Opisthotonus), abnormale Kontraktion der Kiefermuskulatur mit Schwierigkeiten beim Öffnen des Mundes (Trismus), eingeschränkte Beweglichkeit oder Blockade des Nackens, begleitet von Nackenschmerzen und Kontrakturen von die seitlichen Nackenmuskeln (Torticollis), Torticollis, die mit einer abweichenden Kopfhaltung verbunden sind und bei denen plötzliche Muskelkrämpfe auftreten können, die zu plötzlichen Kopfdrehungen ("spastische" Torticollis), Schmerzen und Kribbeln in den Gliedmaßen, Erregungszustand mit Übermäßige motorische Aktivität (motorische Unruhe), Veränderungen und Ablenkungen der Augen in eine Richtung (okulogische Krise), Hyperreaktivität von Reflexen, gekennzeichnet durch abnormale Muskelkontraktionen (Hyperreflexie), Bewegungsstörung, gekennzeichnet durch unwillkürliche Muskelkontraktionen ( Dystonie) einschließlich Veränderungen der Zunge (Farbe, Schmerzen, Vorwölbung oder Rollen), plötzliche, unwillkürliche Kontraktionen der Kaumuskulatur, Enge im Rachen, Schwierigkeiten beim Aussprechen von Wörtern und beim Schlucken (Dysphagie), Unfähigkeit, sich aufzurichten, eine Reihe von Symptomen wie Zittern, Muskelsteifheit, Verlangsamung der Bewegungsgeschwindigkeit und Fehlhaltungen der Körperhaltung (Parkinsonismus) und Verlust der Muskelkoordination (Ataxie).
- Die Häufigkeit und Schwere dieser Symptome nimmt im Allgemeinen mit steigender Dosierung von anxiolytischem Mutabon zu.
Es kann auch vorkommen:
- Anomalien in der Zusammensetzung von Liquorproteinen, Kopfschmerzen (Kopfschmerzen), Schläfrigkeit;
- Verschlechterung psychotischer Symptome wie Denkstörungen, Wahnvorstellungen und Halluzinationen, motorische, emotionale und Verhaltensauffälligkeiten (katatonische Zustände), von der Realität abweichende Gedankenformen (paranoide Reaktionen), Tiefschlaf (Lethargie), Aufregung, Ruhelosigkeit und Hyperaktivität, nächtlich Verwirrung, bizarre Träume, Schlafstörungen (Schlaflosigkeit);
- anormale Muttermilchsekretion (Galaktorrhoe), vergrößerte Brüste bei Frauen und Männern (Gynäkomastie), Störungen des Menstruationszyklus, verlängertes Ausbleiben der Menstruation (Amenorrhoe), Veränderungen des sexuellen Verlangens, Hemmung der Ejakulation, falsch positive Schwangerschaftstests, erhöhter und erniedrigter Blutzucker Konzentration (Hyperglykämie und Hypoglykämie), Vorhandensein von Zucker im Urin (Glykosurie), übermäßige Freisetzung eines antidiuretischen Hormons (Syndrom der unangemessenen Sekretion von antidiuretischem Hormon, SIADH);
- niedriger Blutdruck beim Aufstehen aus einer sitzenden oder liegenden Position (haltungsbedingte Hypotonie), erhöhte und verringerte Herzfrequenz (Tachykardie und Bradykardie), Herzstillstand, Ohnmacht und Schwindel;
- Abnahme der weißen Blutkörperchen (Agranulozytose, Leukopenie), Zunahme einer bestimmten Art von weißen Blutkörperchen (Eosinophilie), Abnahme der Anzahl der roten Blutkörperchen (hämolytische Anämie), abnormale Zerstörung der Blutplättchen (thrombozytopenische Purpura), Abnahme der Zahl aller Blutkörperchen Blut (Panzytopenie);
- Entzündung und Verstopfung bestimmter Gallenwege (Gallenstauung),
- Gelbfärbung der Haut und des Weißen der Augen (Gelbsucht)
Weniger häufige Nebenwirkungen:
- Sedierung, Blutkrankheiten (Blutdyskrasie), unwillkürliche Muskelkontraktionen (Krämpfe).
Gelegentlich kann es vorkommen:
- Mundtrockenheit und Hypersalivation, Übelkeit, Erbrechen und Durchfall, Magenretention, Anorexie, Verstopfung (Obstipation), hartnäckige Verstopfung und harte Masse von dehydriertem Stuhl im Darm (Fäkalom), Schwierigkeiten beim Entleeren der Blase (Harnverhalt), häufiger Harndrang und unwillkürlicher Harnabgang (Inkontinenz), Verlust der Blasenfunktion (Blasenlähmung), erhöhte Harnausscheidung (Polyurie);
- verstopfte Nase (verstopfte Nase);
- Blässe, Vergrößerung (Mydriasis) und Verkleinerung (Miosis) der Pupillengröße, verschwommenes Sehen, Augenerkrankung, gekennzeichnet durch erhöhten Augeninnendruck (Glaukom), übermäßiges Schwitzen, erhöhter Blutdruck (Hypertonie), niedriger Blutdruck (Hypotonie), veränderter Puls Bewertung;
Selten wurden beobachtet:
- Anomalien der Herzschlagleitung (QT-Verlängerung), ventrikuläre Arrhythmien wie Torsade de pointes, ventrikuläre Tachykardie, ventrikuläres Flimmern und Herzstillstand;
- Schwellung der Speicheldrüsen (Schwellung der Ohrspeicheldrüse).
Nebenwirkungen im Zusammenhang mit der Langzeittherapie:
- Leberschaden
- Auftreten von Flecken auf der Haut (Hautpigmentierung), Sehstörungen, die in der Ablagerung von Feinstaub in der Hornhaut und in der Linse bestehen und im schlimmsten Fall zur Trübung der Sternlinse führen, Entzündungen der Hornhaut (epitheliale Keratopathien) Veränderungen der Netzhaut, Zerstörung der Netzhaut bis hin zum Verlust des Sehvermögens (Pigmentäre Retinopathie);
- anhaltende Anomalien in der Kontraktion von Muskeln und Bewegungen, wie abnormale, unwillkürliche Bewegungen der Zunge, des Kiefers, des Rumpfes oder der Gliedmaßen (anhaltende Spätdyskinesie), die auch nach Beendigung der Behandlung auftreten können.
Andere Nebenwirkungen:
- Flüssigkeitsansammlung in den unteren Gliedmaßen (peripheres Ödem), Sedierungszustand (umgekehrter Adrenalineffekt), Veränderung der Menge an jodbindenden Proteinen (Anstieg des PBI nicht auf einen Anstieg von Thyroxin zurückzuführen), Syndrom ähnlich dem systemischen Lupus erythematodes (a entzündliche Erkrankung des Immunsystems, die verschiedene Organe und Gewebe des Körpers betrifft), gesteigerter Appetit und Gewichtszunahme, anormale Zunahme der Nahrungsaufnahme (Polyphagie), übermäßige Lichtempfindlichkeit (Photophobie), Muskelschwäche.
Bei Patienten, die mit Phenothiazinen behandelt wurden, wurde gelegentlich über plötzlichen Tod berichtet
Bei einigen Patienten war es nicht möglich, die Todesursache zu bestimmen oder festzustellen, ob der Tod auf Phenothiazin zurückzuführen war.
Bei älteren Patienten mit Demenz wurde bei Patienten, die Antipsychotika einnahmen, im Vergleich zu Patienten, die diese nicht einnahmen, eine geringfügige Zunahme der Zahl der Todesfälle berichtet.
Nebenwirkungen im Zusammenhang mit Amitriptylinhydrochlorid
Die Behandlung mit Antidepressiva, einschließlich Amitriptylinhydrochlorid, kann das Auftreten einer latenten Schizophrenie auslösen, die in einigen Fällen dank der antipsychotischen Wirkung des in Mutabon Anxiolytikum enthaltenen Perphenazins vermieden werden kann.
Fälle von Anfällen (epileptische Anfälle) wurden bei chronischer Schizophrenie während der Behandlung mit Amitriptylinhydrochlorid berichtet.
Darüber hinaus kann die Einnahme von Amitriptylinhydrochlorid zusätzlich zu einigen der für Perfanazin berichteten Nebenwirkungen die folgenden Nebenwirkungen verursachen:
- erhöhtes Risiko für Knochenbrüche;
- Hautausschlag (Hautausschlag);
- Veränderungen der Pupille (Akkommodationsstörungen), Schwierigkeiten beim Entleeren der Blase (Harnverhalt und Erweiterung der Harnwege);
- Wahrnehmung von Herzschlägen (Palpitationen), Herzinfarkt und Schlaganfall, veränderter Herzschlag (Arrhythmien), gestörte Weiterleitung elektrischer Impulse im Herzen, die zu einem vollständigen oder teilweisen Herzstillstand (Herzblock) führen können;
- Verwirrtheitszustände, Konzentrationsstörungen, Desorientierung, Wahn und Halluzinationen, Aufregung, Nervosität, Angst und Erregung, Schlaflosigkeit und Albträume, Hörverlust, Kribbeln und veränderte Reizwahrnehmung in den Gliedmaßen (Parästhesie), Funktionsstörung auf der Ebene der peripheren Nervensystem (periphere Neuropathie), Zittern und Krämpfe, Veränderungen im Elektroenzephalogramm, Hörstörungen (Tinnitus);
- Zunahme der Hodengröße;
- Erkrankungen des Magen-Darm-Systems (Epigastrizität und Sodbrennen), Entzündung der Mundhöhle (Stomatitis), Geschmacksstörungen, dunkle Zungenfärbung;
- Leberentzündung (Hepatitis) ist selten aufgetreten;
- Senkung des Knochenmarks (wenn das Knochenmark nicht genügend Zellen im Blut produzieren kann), Abnahme der weißen Blutkörperchen (Agranulozytose, Leukopenie), Bruch der Kapillaren unter der Hautoberfläche (Purpura), Zunahme einer bestimmten Art von weiße Blutkörperchen (Eosinophilie), Verringerung der Anzahl der Blutplättchen (Thrombozytopenie); - ein Herzproblem, das als "Verlängerung des "QT-Intervalls" bezeichnet wird (auf dem Elektrokardiogramm, EKG zu sehen) (häufig);
- Schwindel, Schwäche und Müdigkeit, Gewichtszunahme oder -verlust, Haarausfall (Alopezie).
Ein abruptes Absetzen der Behandlung bei Langzeittherapien kann zu Folgendem führen:
- Übelkeit, Kopfschmerzen (Kopfschmerzen), Unwohlsein.
Nebenwirkungen bei Kindern
Die folgenden Symptome wurden bei Neugeborenen von Müttern beobachtet, die in den letzten drei Monaten der Schwangerschaft Antipsychotika, einschließlich Mutabon Anxiolytika, einnahmen: Muskelerregung, Steifheit und/oder Schwäche, überaktive Reflexe, Zittern, Veränderungen und Anomalien des motorischen Systems (extrapyramidale Symptome), Schläfrigkeit, Atemprobleme, Schwierigkeiten bei der Nahrungsaufnahme und Entzugssyndrom bei Neugeborenen.
Wenn Ihr Baby eines dieser Symptome zeigt, wenden Sie sich sofort an Ihren Arzt.
Meldung von Nebenwirkungen
Wenn Sie Nebenwirkungen bemerken, wenden Sie sich an Ihren Arzt oder Apotheker, einschließlich aller möglichen Nebenwirkungen, die nicht in dieser Packungsbeilage aufgeführt sind. Sie können Nebenwirkungen auch direkt über www.agenziafarmaco.gov.it/it/responsabili melden. Indem Sie Nebenwirkungen melden, können Sie dazu beitragen, dass mehr Informationen über die Sicherheit dieses Arzneimittels zur Verfügung gestellt werden.
Ablauf und Aufbewahrung
Bewahren Sie dieses Arzneimittel für Kinder unzugänglich auf.
Verwenden Sie dieses Arzneimittel nicht nach dem Verfallsdatum, das auf der Packung nach „EXP“ angegeben ist.
Das Ablaufdatum bezieht sich auf den letzten Tag dieses Monats.
Das angegebene Verfallsdatum bezieht sich auf das Produkt in intakter Verpackung, richtig gelagert.
Für dieses Arzneimittel sind keine besonderen Lagertemperaturen erforderlich.
Werfen Sie Arzneimittel nicht in das Abwasser oder den Hausmüll. Fragen Sie Ihren Apotheker, wie Sie Arzneimittel, die Sie nicht mehr verwenden, entsorgen. Dies trägt zum Schutz der Umwelt bei.
Frist "> Weitere Informationen
Was Mutabon Anxiolytikum enthält
- Die Wirkstoffe sind Perphenazin und Amitriptylinhydrochlorid. Jede Filmtablette enthält 4 mg Perphenazin und 10 mg Amitriptylinhydrochlorid.
- Die sonstigen Bestandteile sind Reisstärke, Lactose, Magnesiumstearat, Povidon, Hypromellose, Macrogol, Orangenopaspray, Paraffin.
Wie Mutabon Anxiolytika aussieht und Inhalt der Packung
Mutabon Anxiolytika ist in Packungen mit 30 Filmtabletten in einer Blisterpackung erhältlich.
Quelle Packungsbeilage: AIFA (Italienische Arzneimittelbehörde). Im Januar 2016 veröffentlichter Inhalt. Die vorliegenden Informationen können nicht aktuell sein.
Um Zugriff auf die aktuellste Version zu erhalten, ist es ratsam, auf die Website der AIFA (Italienische Arzneimittelbehörde) zuzugreifen. Haftungsausschluss und nützliche Informationen.
01.0 BEZEICHNUNG DES ARZNEIMITTELS -
ANSIOLYTISCHES MUTABON 4 MG + 10 MG TABLETTEN MIT FILMBESCHICHTUNG
02.0 QUALITATIVE UND QUANTITATIVE ZUSAMMENSETZUNG -
Jede Filmtablette enthält:
Wirkstoffe: Perfenazin 4 mg + Amitriptylinhydrochlorid 10 mg.
Hilfsstoff mit bekannter Wirkung:
Laktose.
Die vollständige Auflistung der sonstigen Bestandteile finden Sie in Abschnitt 6.1.
03.0 DARREICHUNGSFORM -
Filmtabletten.
04.0 KLINISCHE INFORMATIONEN -
04.1 Anwendungsgebiete -
Mutabon Ansiolitico ist indiziert bei der Behandlung verschiedener reaktiver und endogener psychischer Störungen, die durch das gleichzeitige Vorliegen von Angst, Anspannung und Aufregung mit Depressionen gekennzeichnet sind.
Mutabon Anxiolytikum findet Anwendung bei vielen Indikationen, bei denen einfache Angst mit relativ wenigen oder leichten Symptomen einer Depression verbunden ist, wie in der täglichen medizinischen Praxis beobachtet.
Mutabon Anxiolytika erweist sich bei Patienten mit schwerer Schlaflosigkeit in Verbindung mit Angstzuständen und Depressionen als wirksam.
04.2 Dosierung und Art der Anwendung -
Dosierung
Die Dosierung von Mutabon Anxiolytikum sollte entsprechend der jeweiligen zu behandelnden Erkrankung, der Dauer und Schwere der Erkrankung sowie dem Ansprechen des Patienten individuell angepasst werden.
Normalerweise ist eine Tablette Mutabon Anxiolytikum 3-4 mal täglich ausreichend; es dauert im Allgemeinen mehrere Behandlungstage, um die therapeutische Wirkung des Präparats vollständig zu erkennen.
Es ist zu beachten, dass die beruhigende Wirkung schneller eintritt (2 oder 3 Tage) als die antidepressive Wirkung (1 Woche oder länger); daher verschwinden die Symptome von Anspannung und Angst lange vor den depressiven Symptomen.
Um eine volle Wirkung zu erzielen, ist es notwendig, die Behandlung über mehrere Wochen fortzusetzen; Sobald die Symptomkontrolle erreicht ist, kann der Arzt die Dosis schrittweise reduzieren, bis die individuelle Erhaltungsdosis festgelegt ist. Die Notwendigkeit einer Fortsetzung der Behandlung sollte regelmäßig überprüft werden.
Bei anhaltender Schlaflosigkeit kann es insbesondere in den ersten Therapietagen ratsam sein, abends eine halbe Stunde vor dem Zubettgehen eine oder zwei Tabletten Mutabon Ansiolitico und die restlichen Tabletten tagsüber zu verabreichen.
Kinder und Jugendliche
Die Sicherheit und Wirksamkeit von Mutabon Anxiolytika bei Kindern unter 12 Jahren ist nicht erwiesen und die Anwendung bei Kindern wird nicht empfohlen.
Senioren
Bei der Behandlung älterer Patienten muss die Dosierung vom Arzt sorgfältig festgelegt werden, der eine mögliche Reduzierung der Dosierung beurteilen muss.
Art der Verabreichung
Mündlicher Gebrauch.
04.3 Kontraindikationen -
Überempfindlichkeit gegen den Wirkstoff oder einen der in Abschnitt 6.1 genannten sonstigen Bestandteile.
Fälle von Kreuzallergenität mit anderen Arzneimitteln mit ähnlicher chemischer Struktur wurden berichtet. Glaukom, erhöhter Augeninnendruck, Prostatahypertrophie, vermuteter oder bekannter Harnverhalt, Myasthenia gravis, Blutdyskrasie, Knochenmarkdepression oder Leberschädigung.
Die Verabreichung von Anxiolytischem Mutabon ist in Verbindung mit depressiven Arzneimitteln der S.N.C. (Barbiturate, Ethylalkohol, Betäubungsmittel, Analgetika, Antihistaminika).
Bei komatösen Zuständen oder bei starker Mattheit und bei schweren Depressionen.
Störungen der Hämatopoese (vermeiden Sie daher die gleichzeitige Gabe potenziell leukopenisierender Medikamente).
Bei Patienten mit vermuteter oder bekannter subkortikaler Hirnschädigung, mit oder ohne Hypothalamusschädigung, kann bei solchen Patienten eine hyperthermische Reaktion mit Temperaturen über 40 °C auftreten, manchmal erst 14 oder 16 Stunden nach der Medikamentengabe. Nützlich zur Behandlung dieser Reaktion sind Eispackungen am ganzen Körper und die Gabe von Antipyretika.
Bekannte oder vermutete Schwangerschaft.
Fütterungszeit.
Um auch schwerwiegende Manifestationen, hyperpyretische Krisen bis hin zu Krämpfen, Koma und Exitus zu vermeiden, darf das Tierarzneimittel nicht in Kombination mit MAO-Hemmern verabreicht werden, auch nicht vor Ablauf von mindestens 2 Wochen nach der Unterbrechung einer vorherigen Behandlung mit diesen Arzneimitteln, um das Verschwinden der Effekte von MAOIs und jede mögliche Verbesserung.
Amitriptylinhydrochlorid wird während der akuten Erholungsphase nach einem Myokardinfarkt nicht empfohlen.
04.4 Besondere Warnhinweise und geeignete Vorsichtsmaßnahmen für die Anwendung -
Da Phenothiazine und trizyklische Antidepressiva viele organische Funktionen beeinflussen, erfordert ihre sichere und wirksame Anwendung eine Vorbehandlung und regelmäßige Labortests, insbesondere während hochdosierter oder längerer Behandlungen. Die Anzahl der roten Blutkörperchen sowie die Leber- und Nierenfunktion sollten regelmäßig überprüft werden. Wenn der Verdacht besteht, dass das Arzneimittel kardiovaskuläre Wirkungen hervorruft, sollte ein Elektrokardiogramm durchgeführt werden.Wenn abnormale Leber- oder Nierenfunktionstests auftreten, sollte die Behandlung mit Mutabon Anxiolytikum abgebrochen werden.
Die Möglichkeit des Suizids bei depressiven Patienten besteht während der Behandlung weiter, bis eine signifikante Remission der Symptome eintritt. Suizidgefährdete Patienten sollten keinen Zugang zu großen Mengen anxiolytischem Mutabon haben.
Bei Patienten, die mit Neuroleptika behandelt werden, kann sich eine Spätdyskinesie entwickeln. Ältere Patienten haben ein höheres Krankheitsrisiko. Sowohl das Risiko, das Syndrom zu entwickeln, als auch die Möglichkeit, dass es irreversibel wird, steigt mit der Behandlungsdauer und mit der kumulativen Gesamtdosis der dem Patienten verabreichten Neuroleptika. Obwohl seltener, kann sich das Syndrom jedoch auch nach relativ kurzen Zeiträumen einer niedrig dosierten Therapie entwickeln.
Wenn die neuroleptische Behandlung wegfällt, kann die Spätdyskinesie eine teilweise oder vollständige Remission haben. Die neuroleptische Behandlung selbst kann jedoch die Anzeichen und Symptome des Syndroms unterdrücken (oder teilweise beseitigen) und somit das Fortschreiten der Krankheit maskieren.Bei Patienten, die eine chronische Behandlung benötigen, sollte die niedrigste Dosis und die kürzeste Dauer verwendet werden, um eine zufriedenstellende klinisches Ansprechen Die Notwendigkeit einer Fortsetzung der Behandlung sollte regelmäßig überprüft werden.
Wenn bei einem Patienten Anzeichen und Symptome einer Spätdyskinesie auftreten, sollte erwogen werden, das Arzneimittel abzusetzen. Einige Patienten benötigen jedoch möglicherweise auch bei Vorliegen des Syndroms eine Behandlung.
Während der Behandlung mit Antipsychotika wurde über einen potenziell tödlichen Symptomkomplex namens malignes neuroleptisches Syndrom berichtet. Klinische Manifestationen dieses Syndroms sind: Hyperpyrexie, Muskelsteifheit, Akinesie, vegetative Störungen (Puls- und Blutdruckunregelmäßigkeiten, Schwitzen, Tachykardie, Arrhythmien); Bewusstseinsveränderungen, die zu Stupor und Koma führen können. Die Behandlung des malignen neuroleptischen Syndroms besteht darin, die Verabreichung von Antipsychotika und anderen nicht unbedingt notwendigen Arzneimitteln unverzüglich zu beenden und eine intensive symptomatische Therapie einzuleiten (besondere Vorsicht ist geboten, um die Hyperthermie zu reduzieren und die Dehydration zu korrigieren). Wenn die Wiederaufnahme der antipsychotischen Behandlung als notwendig erachtet wird, sollte der Patient sorgfältig überwacht werden.
Im Allgemeinen sind die gleichen Vorsichtsmaßnahmen zu beachten, die bei der einmaligen Verabreichung der beiden Komponenten befolgt werden.
Perphenazin kann bei prädisponierten Personen die Krampfschwelle senken. Es muss bei Alkoholentzug und bei Patienten mit konvulsiver Pathologie mit Vorsicht angewendet werden. Wenn der Patient mit Antikonvulsiva behandelt wird, kann eine Erhöhung der Dosis dieser Medikamente in Verbindung mit Mutabon Anxiolytika erforderlich sein.
Kinder und Jugendliche
Die Sicherheit und Wirksamkeit von Mutabon Anxiolytika bei Kindern unter 12 Jahren ist nicht erwiesen und die Anwendung bei Kindern wird nicht empfohlen.
Perfenazin
Wie alle Phenothiazin-Derivate sollte Perphenazin nicht wahllos angewendet werden. Einige der Nebenwirkungen von Perphenazin treten tendenziell häufiger auf, wenn hohe Dosen verabreicht werden. Wie bei anderen Phenothiazinen sollten jedoch Patienten, die mit Perphenazin behandelt werden, engmaschig überwacht werden. Vermeiden Sie eine gleichzeitige Behandlung mit anderen Neuroleptika.
Besondere Aufmerksamkeit sollte der Verabreichung von Perphenazin bei Patienten mit Phäochromozytom oder Mitralinsuffizienz gewidmet werden, da möglicherweise eine blutdrucksenkende Wirkung auftreten kann, die auch mit Noradrenalin kontrolliert werden kann. Die antiemetische Wirkung von Perphenazin kann die Anzeichen einer Überdosierung anderer Arzneimittel maskieren oder die Diagnose von Erkrankungen wie Darmverschluss, Reye-Syndrom, Hirntumoren oder anderen Enzephalopathien erschweren.
Da Perphenazin eine Erhöhung des Plasmaspiegels von Prolaktin verursacht, sollten Produkte, die Phenothiazine enthalten, bei Frauen mit Brustkrebs mit entsprechender Vorsicht angewendet werden.
Bei einigen Patienten, die Phenothiazine in der postoperativen Phase erhielten, trat Aspiration von Erbrechen auf. Auch wenn kein Kausalzusammenhang festgestellt wurde, muss dieses mögliche Ereignis bei der postoperativen Behandlung berücksichtigt werden.
Patienten, die sich einer Operation unterziehen und hohe Dosen von Perphenazin erhalten, sollten sorgfältig auf das mögliche Auftreten von Hypotoniephänomenen überwacht werden. Darüber hinaus kann es erforderlich sein, die Menge an Anästhetika oder Sedativa des zentralen Nervensystems (ZNS) zu reduzieren.
Bei Patienten, die zu hohen oder zu niedrigen Temperaturen ausgesetzt sind, mit Vorsicht anwenden, da Phenothiazine die üblichen Thermoregulationsmechanismen beeinträchtigen können.
Eine deutliche Erhöhung der Körpertemperatur, die nicht anders erklärbar ist, kann auf eine „Perphenazin-Unverträglichkeit“ hindeuten; in diesem Fall Therapie abbrechen.
Da Überempfindlichkeitsreaktionen auf Phenothiazine berichtet wurden, sollten Patienten, die diese Arzneimittel erhalten, übermäßige Sonneneinstrahlung vermeiden.
Die Anzahl der roten Blutkörperchen sowie die Leber- und Nierenfunktion sollten regelmäßig überprüft werden. Wenn Blutdyskrasien oder Leberfunktionsstörungen auftreten, sollte die Behandlung abgebrochen werden. Wenn die Blut-Harnstoff-Stickstoff (BUN)-Werte abnormal werden, sollte die Behandlung abgebrochen werden Die Anwendung von Phenothiazin-Derivaten bei Patienten mit eingeschränkter Nierenfunktion sollte mit Vorsicht erfolgen.
Perphenazin kann den Zustand der Muskelsteifheit bei Personen erhöhen, die für die Parkinson-Krankheit oder Parkinson-ähnliche Formen oder andere motorische Störungen prädisponiert oder bereits darunter leiden.
Die Therapieführung ist in allen folgenden Fällen durch besondere Vorsicht gekennzeichnet, nämlich: bei Patienten mit Epilepsie oder Krampfanfällen in der Anamnese, bei Patienten mit Alkoholentzug, bei Herzpatienten, insbesondere bei älteren Menschen, bei zerebraler Arteriosklerose, bei Patienten mit Harnverhalt oder Darmverschluss oder Pylorusstenose in der Anamnese, bei Patienten mit schwerer Nieren- oder Lebererkrankung, bei Hyperthyreose und bei Patienten, die mit Schilddrüsenhormonen behandelt werden, bei Personen, die hohen Temperaturen ausgesetzt sind, bei Patienten mit Atemwegsschäden, aufgrund akuter Lungeninfektionen oder chronischer Atmung Erkrankungen wie schweres Asthma oder Emphysem.
Der Konsum von Alkohol sollte vermieden werden, da er die Wirkungen des Arzneimittels, einschließlich Hypotonie, verstärken kann.Das Selbstmordrisiko und die Gefahr einer Überdosierung können bei Patienten, die Alkohol missbrauchen, zunehmen.
Bei Patienten unter Langzeittherapie sollte das mögliche Auftreten von Leberschäden, Hornhaut- oder Linsenablagerungen, Veränderungen der Netzhaut und irreversibler Dyskinesie in Betracht gezogen werden (siehe für letztere den spezifischen Abschnitt „4.8 Nebenwirkungen“).
Die Patienten sollten sorgfältig auf hämatologische Wirkungen überwacht werden, insbesondere zwischen der vierten und zehnten Behandlungswoche, auf plötzlich auftretende Halsschmerzen oder andere Anzeichen einer Infektion. Wenn die Zahl der weißen Blutkörperchen abnimmt und die Differenzialzahl eine signifikante Abnahme der Granulozyten zeigt, sollte das Arzneimittel abgesetzt und eine geeignete Therapie eingeleitet werden.Eine leichte Abnahme der weißen Blutkörperchen allein ist jedoch kein Hinweis auf einen Abbruch der Behandlung.
Da Fälle von Lichtempfindlichkeit berichtet wurden, sollte während der Behandlung mit Phenothiazinen Sonnenexposition vermieden werden.
In randomisierten klinischen Studien wurde in einer Population von Demenzpatienten, die mit einigen atypischen Antipsychotika behandelt wurden, in randomisierten klinischen Studien ein etwa dreifach erhöhtes Risiko für zerebrovaskuläre Ereignisse im Vergleich zu Placebo beobachtet. Der Mechanismus dieses erhöhten Risikos ist unbekannt. Ein erhöhtes Risiko für andere Antipsychotika oder andere Patientengruppen kann nicht ausgeschlossen werden. Mutabon Anxiolytika sollte bei Patienten mit Risikofaktoren für einen Schlaganfall mit Vorsicht angewendet werden. Bei Patienten mit Herz-Kreislauf-Erkrankungen oder mit einer QT-Verlängerung in der Familienanamnese mit Vorsicht anwenden.
Unter Antipsychotika wurden Fälle von venöser Thromboembolie (VTE) berichtet. Da Patienten, die Antipsychotika erhalten, häufig erworbene Risikofaktoren für eine VTE aufweisen, müssen vor und während der Behandlung mit "Mutabon Anxiolytika" alle möglichen Risikofaktoren für eine VTE identifiziert und geeignete Präventivmaßnahmen ergriffen werden.
Erhöhte Mortalität bei älteren Patienten mit Demenz
Daten aus zwei großen Beobachtungsstudien zeigten, dass ältere Patienten mit Demenz, die mit Antipsychotika behandelt wurden, im Vergleich zu unbehandelten Patienten ein leicht erhöhtes Sterberisiko haben. Die verfügbaren Daten reichen jedoch nicht aus, um die Höhe des Risikos genau abschätzen zu können. Die Ursache des erhöhten Risikos ist unbekannt.
"Mutabon Anxiolytika" ist nicht zur Behandlung von Demenz-bedingten Verhaltensstörungen zugelassen.
Amitriptylinhydrochlorid
Bei Patienten, die sich einer Behandlung mit einem Monoaminoxidase-Hemmer unterziehen, wird ein Abstand von zwei Wochen oder mehr zwischen dem Absetzen des MAO-Hemmers und dem Beginn der Behandlung mit Mutabon Anxiolytika empfohlen, um eine Heilung der Wirkung des MAO-Hemmers zu ermöglichen und a mögliche Verbesserung. Die Behandlung mit Mutabon Anxiolytika sollte bei solchen Patienten mit Vorsicht eingeleitet werden, mit einer schrittweisen Erhöhung der Dosis, bis ein zufriedenstellendes Ansprechen erreicht ist.
Patienten mit Herz-Kreislauf-Erkrankungen während der Therapie mit anxiolytischem Mutabon sorgfältig überwachen. Trizyklische Antidepressiva wirken selbst in therapeutischen Dosen deutlich auf das Herz-Kreislauf-System. Diese Arzneimittel, einschließlich Amitriptylinhydrochlorid, haben insbesondere bei Verabreichung in hohen Dosen Arrhythmien, Sinustachykardie und verlängerte Überleitungszeiten verursacht. Bei Arzneimitteln dieser Kategorie wurden Myokardinfarkt und Schlaganfall berichtet.
Aufgrund der anticholinergen Wirkung von Amitriptylinhydrochlorid sollten Mutabon Ansiolitico-Tabletten bei Patienten mit Glaukom und erhöhtem Augeninnendruck sowie bei Patienten mit vorhandenem oder erwartetem Harnverhalt mit Vorsicht angewendet werden. Selbst übliche Dosen können bei Patienten mit Engwinkelglaukom einen starken Anstieg des Augeninnendrucks verursachen.
Während der Verabreichung von Amitriptylinhydrochlorid an Patienten mit Hyperthyreose oder an Patienten, die mit Schilddrüsenmedikamenten behandelt werden, ist eine strenge Überwachung erforderlich.
Bei einer manisch-depressiven Psychose können depressive Patienten unter Behandlung mit einem trizyklischen Antidepressivum in die manische Phase übergehen. Bei Patienten mit paranoiden Symptomen kann ein Übermaß dieser Symptome auftreten. Die beruhigende Wirkung von Mutabon Anxiolytika kann die Möglichkeit dieser Wirkung verringern.
Sowohl ein Anstieg als auch ein Abfall des Blutzuckerspiegels wurden berichtet.
Das Risiko einer Elektroschocktherapie kann durch die gleichzeitige Anwendung von Amitriptylinhydrochlorid erhöht sein. Eine solche gleichzeitige Behandlung sollte auf Patienten beschränkt werden, für die sie als absolut notwendig erachtet wird.
Wenn möglich, brechen Sie die Therapie mit Mutabon Anxiolytika einige Tage vor einer elektiven Operation ab.
Mutabon Anxiolytika sollte nicht gleichzeitig mit Guanethidin oder ähnlich wirkenden Verbindungen verabreicht werden, da Amitriptylin, wie andere trizyklische Antidepressiva, die blutdrucksenkende Wirkung dieser Arzneimittel blockieren kann. Wenn eine Hypotonie auftritt, sollte Epinephrin (Adrenalin) nicht verabreicht werden, da seine Wirkung durch Perphenazin blockiert und teilweise aufgehoben wird. Wenn ein Vasopressor benötigt wird, kann Noradrenalin verwendet werden. Bei der Anwendung von Phenothiazinen trat eine schwere akute Hypotonie auf, besonders leichter bei Patienten mit Mitralinsuffizienz oder Phäochromozytom.Bei Patienten mit Phäochromozytom kann eine Rebound-Hypertonie auftreten.
MISSBRAUCH UND DROGENABHÄNGIGKEIT: Im Allgemeinen verursachen Phenothiazine, einschließlich Perphenazin, keine psychische Abhängigkeit. Es wurde jedoch über Gastritis, Übelkeit, Erbrechen, Schwindel, Zittern und motorische Hyperaktivität nach abruptem Absetzen einer Hochdosistherapie berichtet. Studien deuten darauf hin, dass diese Symptome bei fortgesetzter Verabreichung von Antiparkinson-Wirkstoffen für einige Wochen danach reduziert werden können Behandlung mit Phenothiazinen.
Die Nützlichkeit von Amitriptylin bei der Behandlung von Depressionen wurde weithin nachgewiesen; Es sollte jedoch verstanden werden, dass der Missbrauch von Amitriptylin bei Süchtigen nicht ungewöhnlich ist.
Das plötzliche Absetzen einer hochdosierten trizyklischen Antidepressiva-Therapie kann kaskadierende Symptome wie Unwohlsein, Schüttelfrost, Kurzatmigkeit, Muskelschmerzen, Kopfschmerzen, Übelkeit, Erbrechen, Angstzustände, Unsicherheit, Schwindel und Akathisie verursachen. Diese Symptome sind kein Hinweis auf eine Sucht.
SUICIDARY IDATION / VERHALTEN
Selbstmord / Selbstmordgedanken
Depression ist mit einem erhöhten Risiko für Suizidgedanken, Selbstverletzung und Suizid (Suizid / verwandte Ereignisse) verbunden. Dieses Risiko bleibt bestehen, bis eine signifikante Remission eintritt. Da während der ersten oder unmittelbaren Behandlungswochen möglicherweise keine Besserung eintritt, sollten die Patienten engmaschig überwacht werden, bis eine Besserung eintritt. Es ist allgemein klinische Erfahrung, dass das Suizidrisiko in den frühen Stadien der Besserung zunehmen kann.
Andere psychiatrische Erkrankungen, für die Mutabon Anxiolytikum verschrieben wird, können ebenfalls mit einem erhöhten Risiko für suizidales Verhalten verbunden sein. Darüber hinaus können diese Erkrankungen mit einer schweren depressiven Störung in Verbindung gebracht werden. Daher sollten die gleichen Vorsichtsmaßnahmen bei der Behandlung von Patienten mit anderen psychiatrischen Störungen bei der Behandlung von Patienten mit schweren depressiven Störungen beachtet werden.
Patienten mit Suizidalität oder Suizidgedanken in der Vorgeschichte oder die vor Beginn der Behandlung ein erhebliches Maß an Suizidgedanken zeigen, haben ein erhöhtes Risiko für Suizidgedanken oder Suizidgedanken und sollten während der Behandlung engmaschig überwacht werden Medikamente in der Therapie psychiatrischer Erkrankungen im Vergleich zu Placebo ein erhöhtes Risiko für suizidales Verhalten in der Altersgruppe unter 25 Jahren der mit Antidepressiva behandelten Patienten im Vergleich zu Placebo.
Die medikamentöse Therapie mit Antidepressiva sollte immer mit einer engmaschigen Überwachung der Patienten verbunden sein, insbesondere derjenigen mit hohem Risiko, insbesondere in den Anfangsstadien der Behandlung und nach Dosisänderungen. Patienten (oder Pflegepersonal) sollten auf die Notwendigkeit hingewiesen werden, jede klinische Verschlechterung, das Auftreten von Suizidalität oder -gedanken oder Verhaltensänderungen unverzüglich zu überwachen und ihrem Arzt zu melden.
Verlängerung des QT-Intervalls
Nach Markteinführung wurde über Fälle von QT-Intervall-Verlängerung und Arrhythmien berichtet.Bei Patienten mit signifikanter Bradykardie, unkompensierter Herzinsuffizienz oder bei Patienten, die gleichzeitig Medikamente zur QT-Intervall-Verlängerung einnehmen, ist Vorsicht geboten. Elektrolytstörungen (Hypokaliämie, Hyperkaliämie, Hypomagnesiämie) sind als Zustände bekannt, die das Proarrhythmierisiko erhöhen.
Wichtige Informationen zu einigen Inhaltsstoffen.
Das Arzneimittel enthält Lactose, daher sollten Patienten mit der seltenen hereditären Galactose-Intoleranz, Lapp-Lactase-Mangel oder Glucose-/Galactose-Malabsorption dieses Arzneimittel nicht einnehmen.
04.5 Wechselwirkungen mit anderen Arzneimitteln und sonstige Wechselwirkungen -
Perfenazin
Die gleichzeitige Anwendung von Phenothiazinen kann die das Zentralnervensystem (ZNS) dämpfende Wirkung von Opioiden, Barbituraten oder anderen Sedativa, Antihistaminika, Anästhetika, Beruhigungsmitteln, Alkohol (Ethanol) und Meperidin (und anderen Opioid-Analgetika) verstärken, für die eine Reduzierung erforderlich sein kann in den Dosen dieser Wirkstoffe und eine Überdosierung sollten vermieden werden. Ebenso kann die gleichzeitige Anwendung dieser Produkte Phenothiazine verstärken.
Die Assoziation mit anderen Psychopharmaka, mit Anticholinergika oder Sympathomimetika erfordert besondere Vorsicht und Wachsamkeit des Arztes, um unerwünschte Wechselwirkungen zu vermeiden.
Bei Patienten, die aufgrund additiver anticholinerger Wirkungen mit Atropin oder ähnlichen Arzneimitteln behandelt werden, sowie bei Patienten, die hohen Temperaturen oder organischen Phosphorinsektiziden ausgesetzt sind, mit Vorsicht anwenden.
Die Einnahme von Alkohol sollte vermieden werden, da dies zu additiven Wirkungen und Hypotonie führen kann. Die Patienten sollten darauf hingewiesen werden, dass sie bei der Behandlung mit Mutabon Anxiolytika möglicherweise empfindlicher auf Alkohol reagieren. Das Selbstmordrisiko und die Gefahr einer Überdosierung können bei Patienten, die übermäßig viel Alkohol konsumieren, aufgrund der Verstärkung der Wirkung des Arzneimittels erhöht sein.
Mutabon Anxiolytika sollte mit Vorsicht in Verbindung mit einer blutdrucksenkenden Therapie mit Reserpin, Guanethidin, Methyldopa, Betablockern oder ähnlichen Verbindungen verabreicht werden. Das mögliche Auftreten einer Hypotonie kann mit Noradrenalin (nicht Adrenalin, da seine Aktivität durch Perphenazin antagonisiert wird) kontrolliert werden.
Die gleichzeitige Anwendung von Cimetidin kann die Plasmakonzentrationen von Amitriptylin und damit verbundene anticholinerge Wirkungen erhöhen.
Wenn der Patient mit Antikonvulsiva behandelt wird, kann eine höhere Dosis dieser Arzneimittel in Verbindung mit der Verabreichung von Perphenazin erforderlich sein.
Bei gleichzeitiger Anwendung von Perphenazin und Phenytoin ist Vorsicht geboten.
Antipsychotika können einen Anstieg oder eine Abnahme des Phenytoinspiegels im Serum verursachen.
Barbiturate können den Plasmaspiegel von Phenothiazinen senken und Phenothiazine können den Barbituratspiegel senken.
Die Plasmaspiegel von Propranolol (beta-adrenerger Rezeptorblocker) und Phenothiazinen sind beide erhöht, wenn die beiden Medikamente gleichzeitig verabreicht werden.
Aluminiumsalz-Antazida können die Aufnahme von Phenothiazinen hemmen.
Bei gleichzeitiger Gabe von Neuroleptika mit QT-verlängernden Arzneimitteln steigt das Risiko, Herzrhythmusstörungen zu entwickeln.
Nicht gleichzeitig mit Arzneimitteln verabreichen, die Elektrolytstörungen verursachen.
Amitriptylinhydrochlorid
Es wurde berichtet, dass die gleichzeitige Anwendung von trizyklischen Antidepressiva und Monoaminoxidase-Hemmern (MAOIs) Reaktionen ähnlich einer Atropinvergiftung verursacht, die zu hyperpyretischen Anfällen, Krämpfen und Tod führen. Diese Wirkungen traten normalerweise nach Überdosierung oder parenteraler Verabreichung beider Arzneimittel auf. Nicht tödliche Hyperpyrexie, Hypertonie, Tachykardie, Verwirrtheit und Krämpfe wurden nach oraler Verabreichung der beiden therapeutischen Dosierungen berichtet.
Die gleichzeitige Anwendung von Cimetidin und trizyklischen Antidepressiva kann deren Plasmakonzentrationen erhöhen. Schwere anticholinerge Symptome wurden mit erhöhten Serumspiegeln von trizyklischen Antidepressiva in Verbindung gebracht. Als die Behandlung mit dieser Komponente bei Patienten eingeleitet wurde, die bereits Cimetidin einnahmen, wurden höhere Steady-State-Serumkonzentrationen als erwartet beobachtet. Umgekehrt wurden niedrigere Steady-State-Serumkonzentrationen trizyklischer Antidepressiva nach Absetzen der Cimetidin-Behandlung berichtet, eine Dosisanpassung kann erforderlich sein.
Die gleichzeitige Anwendung von Amitriptylin und Anticholinergika oder sympathomimetischen Aminen, einschließlich Epinephrin in Kombination mit Lokalanästhetika, kann die Aktivität von Amitriptylin oder sympathomimetischen Aminen erhöhen. Eine engmaschige Patientenüberwachung und eine sorgfältige Dosisanpassung sind erforderlich. Die ausgeprägten Druck- und Herzwirkungen von Sympathomimetika können tödlich sein.
Die Kombination mit hohen Dosen von Etcorvinol sollte mit Vorsicht angewendet werden, da bei Patienten, die mit dieser Arzneimittelkombination behandelt wurden, über ein vorübergehendes Delir berichtet wurde.
Die gleichzeitige Behandlung mit Amitriptylin und Elektroschocktherapie kann die Gefahren dieser Behandlung erhöhen, die auf Patienten beschränkt werden muss, für die sie unbedingt erforderlich ist.
Die Kombination von Amitriptylin und Guanethidin kann die blutdrucksenkende Wirkung von Guanethidin antagonisieren Trizyklische Arzneimittel blockieren die Aufnahme adrenerger Neuronen von Guanethidin und Verbindungen mit ähnlicher Wirkung. Eine Dosisanpassung des Guanethidins oder des trizyklischen Arzneimittels ist erforderlich. Die gleichzeitige Anwendung von Mutabon-Tabletten und Guanethidin oder Verbindungen mit ähnlicher Wirkung wird nicht empfohlen. Wenn möglich, ist vor Beginn der Behandlung mit Antidepressiva eine Bluthochdruckuntersuchung erforderlich, und der Blutdruck sollte im ersten Monat der Behandlung wöchentlich kontrolliert werden.
Die gleichzeitige Anwendung von Amitriptylin, Anticholinergika oder Antihistaminika kann deren anticholinerge Wirkung verstärken Die erhöhte anticholinerge Wirkung kann einen paralytischen Ileus oder verschwommenes Sehen verursachen und bei Patienten mit Glaukom den Augeninnendruck beeinflussen.
Die gleichzeitige Anwendung von Amitriptylin und dämpfenden Mitteln des Zentralnervensystems (ZNS) wie Alkohol, Barbiturate, Sedativa oder Opioid-Analgetika kann die ZNS-dämpfende Wirkung, einschließlich Atemdepression, verstärken.
Die gleichzeitige Einnahme von Amitriptylin und Diazepam führt zu einer Verlängerung der Halbwertszeit und zu konstanten Plasmaspiegeln von Amitriptylin Diese Wechselwirkung variiert zwischen den verschiedenen Probanden sehr stark.
Die gleichzeitige Anwendung von Amitriptylin und Reserpin kann die Wirkung von Reserpin antagonisieren.
Die gleichzeitige Anwendung von Amitriptylin und Antikonvulsiva kann die wirksame Kontrolle von Anfällen bei epileptischen Patienten verringern.
Es scheint, dass trizyklische Wirkstoffe als schwache Induktoren des Arzneimittelstoffwechsels wirken können.
Die anticholinergen Wirkungen trizyklischer Antidepressiva können die Magen-Darm-Motilität so verlangsamen, dass sie die Resorption verschiedener anderer Arzneimittel beeinträchtigen.Außerdem kann eine verzögerte Passage aus dem Magen zur Inaktivierung von Arzneimitteln wie Levodopa und Phenylbutazon führen.
Arzneimittel, die durch Cytochrom P450 2D6 . metabolisiert werden
Die biochemische Aktivität des Isoenzyms Cytochrom P450 2D6 (Debrisoquin-Hydroxylase), das das Arzneimittel metabolisiert, ist in einer Untergruppe der kaukasischen Bevölkerung reduziert (etwa 7-10% der kaukasischen Bevölkerung besteht aus Personen, die als "arme Metabolisierer" bezeichnet werden); es liegen jedoch keine zuverlässigen Schätzungen zur Prävalenz einer reduzierten P450 2D6-Isoenzymaktivität in asiatischen, afrikanischen und anderen Bevölkerungsgruppen vor. Die „schlechten Metabolisierer“ haben nach Verabreichung der üblichen Dosierungen höhere Plasmakonzentrationen von trizyklischen Antidepressiva (TCA) als erwartet Fraktion des Arzneimittels, die durch P450 2D6 metabolisiert wird, kann der Anstieg der Plasmakonzentration gering oder ziemlich groß sein (das 8-fache des Anstiegs der Plasma-AUC des trizyklischen Antidepressivums).In einer Studie an 45 älteren Patienten mit Demenz, die mit Perphenazin behandelt wurden, war der 5 Patienten, die prospektiv als „schlechte Metabolisierer“ von P450 2D6 identifiziert wurden, hatten während der ersten 10 Tage der Behandlung signifikant größere Nebenwirkungen als die 40 „schweren Metabolisierer“; nach diesem Zeitraum tendierten die Gruppen dazu, sich zu konvergieren Perspektivische Phänotypisierung der Patienten Ältere Patienten vor einer neuroleptischen Behandlung ermöglichen es, Patienten mit einem Risiko für unerwünschte Ereignisse zu identifizieren.
Darüber hinaus hemmen einige Medikamente die Aktivität dieses Isoenzyms und machen normale Metabolisierer ähnlich zu schwachen Metabolisierern.Eine Person, die bei einer gegebenen TCA-Dosis stabil ist, kann eine sehr starke Toxizität entwickeln, wenn sie gleichzeitig mit einem dieser hemmenden Medikamente behandelt wird.Cytochrom P450 2D6 Zu den Inhibitoren gehören einige, die nicht durch das Enzym metabolisiert werden (Chinidin, Cimetidin) und viele, die Substrate von P450 2D6 sind (viele andere Antidepressiva, Phenothiazine und Typ 1C-Antiarrhythmika, Propafenon und Flecainid). Alle selektiven Serotonin-Wiederaufnahmehemmer (SSRIs) wie Fluoxetin, Sertralin und Paroxetin hemmen P450 2D6, aber das Ausmaß dieser Hemmung kann variieren. Das Ausmaß, in dem die Wechselwirkungen von TCA mit SSRIs klinische Probleme aufwerfen können, hängt von der Grad der Hemmung und Pharmakokinetik der beteiligten SSRIs Dennoch ist bei der kombinierten Gabe von TCA und jedem SSRI und auch beim Wechsel von einer Arzneimittelkategorie in eine andere Vorsicht geboten. Es ist besonders wichtig, dass bei einem Patienten, der die Einnahme von Fluoxetin abgesetzt hat, ausreichend Zeit verstreichen muss, bevor mit der TCA-Behandlung begonnen wird: Dies liegt an der langen Halbwertszeit des Mutter- und aktiven Metaboliten (dies kann mindestens 5 Wochen dauern).
Bei gleichzeitiger Anwendung von trizyklischen Antidepressiva und Arzneimitteln, die Cytochrom P450 2D6 hemmen können, können sowohl für trizyklische Antidepressiva als auch für die anderen Arzneimittel niedrigere als die üblicherweise verschriebenen Dosen erforderlich sein Dosis eines trizyklischen Antidepressivums kann erforderlich sein Es ist wünschenswert, die Plasma-TCA-Spiegel zu überwachen, wenn es zusammen mit einem anderen Arzneimittel verabreicht wird, das als P450-2D6-Hemmer bekannt ist (siehe auch Klinische Pharmakologie).
WECHSELWIRKUNGEN ZWISCHEN DROGEN- UND LABORTESTS: Metaboliten von Phenothiazinen im Urin können den Urin verdunkeln und zu falsch positiven Ergebnissen für Urobilinogen, Amylase, Uroporphyrin, Porphobilinogene und 5-Hydroxyindolessigsäure führen.
Patienten, die therapeutische Dosen von Phenothiazinen erhalten, können elektrokardiographische Veränderungen aufweisen, wie eine Verlängerung des QT-Intervalls, begleitet von einer Erweiterung, Abstumpfung und Inzision der T-Welle. Bei höheren Dosen kann eine Absenkung und Inversion der Welle auftreten.
Die wichtigste elektrokardiographische Veränderung, die bei Amitriptylin beobachtet wurde, ist die "Abflachung oder" Inversion der T-Wellen. QRS-Komplex-Vergrößerung, QT-Intervall-Verlängerung sowie abnormale ST-Segmente und T-Wellen werden nach Überdosierung beobachtet.
Trizyklische Antidepressiva können die Krampfschwelle senken und abnorme elektroenzephalographische Bilder erzeugen.
Perphenazin kann die Plasmaprotein-gebundenen Jodspiegel erhöhen, ohne eine klinische Thyreotoxikose zu verursachen.
Da Phenothiazine als Folge einer verminderten Corticotropinfreisetzung eine verminderte Adrenokortikoidsekretion verursachen können, kann Perphenazin den Metyrapontest der Hypothalamus-Hypophysen-Funktion beeinträchtigen.
Bei Patienten, die mit Phenothiazinen behandelt werden, kann der Urin-Schwangerschaftstest sowohl falsch positive als auch falsch negative Ergebnisse liefern.
04.6 Schwangerschaft und Stillzeit -
Mutabon Anxiolytika sollten während der Schwangerschaft, ob bekannt oder vermutet, und während der Stillzeit nur angewendet werden, wenn der potenzielle Nutzen für die Mutter die möglichen Risiken für den Fötus oder das Baby rechtfertigt.
Schwangerschaft
Säuglinge, die während des dritten Schwangerschaftstrimesters konventionellen oder atypischen Antipsychotika, einschließlich Mutabon Anxiolytika, ausgesetzt waren, haben ein Risiko für Nebenwirkungen, einschließlich extrapyramidaler oder Entzugssymptome, die nach der Geburt in Schwere und Dauer variieren können. Es gab Berichte über Agitiertheit, Hypertonie, Hypotonie, Tremor, Somnolenz, Atemnot, Störungen der Nahrungsaufnahme, Säuglinge sollten daher engmaschig überwacht werden.
Fütterungszeit
Perphenazin geht schnell in die Muttermilch über und kann beim gestillten Säugling Nebenwirkungen haben. Amitriptylin wurde in der Muttermilch bestimmt Die sichere Anwendung von Mutabon Anxiolytikum während der Stillzeit ist nicht erwiesen. Daher ist es bei der Verabreichung des Arzneimittels an stillende Mütter notwendig, den möglichen Nutzen im Hinblick auf die möglichen Risiken für Mutter und Kind abzuwägen.
04.7 Auswirkungen auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen -
Während der Therapie mit Mutabon Anxiolytikum sollten Personen, die mit Maschinen arbeiten oder Fahrzeuge führen, vorsichtig sein, da das Produkt zu Veränderungen der Reaktionszeit führen kann.
04.8 Nebenwirkungen -
Die Nebenwirkungen von Mutabon Anxiolytikum sind die gleichen wie bei seinen Komponenten Perphenazin und Amitriptylinhydrochlorid. Es wurden keine Wirkungen allein aufgrund ihrer Assoziation mit anxiolytischem Mutabon berichtet.
Perfenazin
Bei der Anwendung von Perphenazin wurden nicht alle unten aufgeführten unerwünschten Ereignisse berichtet, jedoch ist es aufgrund der pharmakologischen Ähnlichkeiten zwischen den verschiedenen Phenothiazin-Derivaten notwendig, sie einzeln zu betrachten.Bei der Piperazin-Gruppe (zu der Perphenazin gehört) sind die Symptome extrapyramidal häufiger, während andere seltener auftreten (z. B. Sedierung, Gelbsucht, Blutdyskrasie, Krämpfe und Auswirkungen auf das vegetative Nervensystem).
Erkrankungen des Nervensystems
Extrapyramidale Reaktionen: Opisthotonus, Trismus, Torticollis, Spastische Torticollis, Schmerzen und Taubheitsgefühl in den Gliedmaßen, motorische Unruhe, okulogyrische Krise, Hyperreflexie, Dystonie, einschließlich Vorwölbung, Verfärbung, Schmerzen und Rollen der Zunge, tonischer Krampf der Kaumuskulatur, Verengung des Rachens , Diktionsstörungen, Dysphagie, Sitzunfähigkeit, Dyskinesie, Parkinsonismus und Ataxie. Ihre Inzidenz und ihr Schweregrad nehmen normalerweise mit steigender Dosierung zu, aber es gibt erhebliche individuelle Unterschiede in der Tendenz, solche Symptome zu entwickeln.Extrapyramidale Symptome können normalerweise durch die gleichzeitige Anwendung von Antiparkinsonmitteln wie Benzatropinmesylat und / oder durch Verringerung die Dosierung. In einigen Fällen können jedoch extrapyramidale Reaktionen nach Absetzen der Perphenazin-Behandlung bestehen bleiben.
Späte persistierende Dyskinesie
Wie bei allen Antipsychotika kann bei einigen Patienten unter Langzeittherapie oder nach Absetzen der Behandlung eine Spätdyskinesie auftreten.Obwohl das Risiko bei älteren Patienten, insbesondere bei Frauen, die mit hohen Dosen des Arzneimittels behandelt werden, größer zu sein scheint, ist dies Das Phänomen kann auch bei Patienten beiderlei Geschlechts und bei Kindern auftreten. Die Symptome sind anhaltend und bei einigen Patienten scheinen irreversibel. Es sind keine wirksamen Therapien für Spätdyskinesie bekannt: Anti-Parkinson-Medikamente lindern normalerweise die Symptome dieses Syndroms nicht viel seltener als bei längerer Anwendung kann sich dieses Syndrom nach relativ kurzen Behandlungszeiten mit niedriger Dosis entwickeln. Sollten diese Symptome auftreten, wird empfohlen, die Behandlung mit allen Antipsychotika abzubrechen. Das Syndrom kann verborgen bleiben, wenn die Behandlung wieder aufgenommen, die Dosis erhöht oder auf ein anderes Antipsychotikum umgestellt werden muss. Leichte wurmkure Bewegungen der Zunge können ein frühes Zeichen des Syndroms sein. Wenn Sie die Behandlung zu diesem Zeitpunkt beenden, kann es sein, dass sich das komplette Syndrom nicht entwickelt.
Andere Auswirkungen auf das Nervensystem
Hirnödem; Anomalien der Gehirn-Rückenmarks-Flüssigkeitsproteine; Krampfanfälle, insbesondere bei Patienten mit EEG-Anomalien oder mit solchen Erkrankungen in der Vorgeschichte, und Kopfschmerzen.
Bei Patienten, die mit Neuroleptika behandelt wurden, wurde über ein malignes neuroleptisches Syndrom (NMS) berichtet.Es handelt sich um ein relativ seltenes, lebensbedrohliches Syndrom, das durch schwere extrapyramidale Dysfunktion gekennzeichnet ist, begleitet von Starrheit und möglicherweise Stupor oder Koma, Hyperthermie und autonomen Störungen, einschließlich kardiovaskulärer Wirkungen (unregelmäßiger Puls, Tachykardie). Es gibt keine spezifische Behandlung; Die Verabreichung des Neuroleptikums sollte sofort abgebrochen und eine geeignete intensive unterstützende Behandlung eingeleitet werden. Wenn nach der Genesung von NMS eine Behandlung mit Antipsychotika für den Patienten erforderlich ist, wird eine sorgfältige Überwachung empfohlen, da das NMS erneut auftreten kann.
Insbesondere in der ersten oder zweiten Behandlungswoche kann Schläfrigkeit auftreten; Danach verschwindet diese Störung normalerweise. Die hypnotische Wirkung scheint minimal zu sein, insbesondere bei Patienten, die aktiv bleiben dürfen.
Verhaltensauffällige Ereignisse
Paradoxe Verschlimmerung psychotischer Symptome, katatonische Zustände, paranoide Reaktionen, Lethargie, paradoxe Erregung, Ruhelosigkeit, Hyperaktivität, nächtliche Verwirrung, bizarre Träume und Schlaflosigkeit. Bei Neugeborenen wurde über Hyperreflexie berichtet, wenn ein Phenothiazin während der Schwangerschaft verabreicht wurde.
Auswirkungen des autonomen Systems
Gelegentlich Mundtrockenheit oder Speichelfluss, Übelkeit, Erbrechen, Magenretention, Durchfall, Anorexie, Verstopfung, hartnäckige Verstopfung, Fäkalom, Harnverhalt, häufiges Wasserlassen oder Inkontinenz, Blasenlähmung, Polyurie, verstopfte Nase, Blässe, Myose, Mydriasis, verschwommenes Sehen, Glaukom , Schwitzen, Bluthochdruck, Hypotonie und eine veränderte Pulsfrequenz. Signifikante autonome Wirkungen traten bei Patienten, die mit weniger als 24 mg Perphenazin pro Tag behandelt wurden, selten auf.
Ein adynamischer Ileus kann gelegentlich nach einer Phenothiazin-Therapie auftreten und, wenn er schwerwiegend ist, zu Komplikationen und zum Tod führen. Dies ist besonders bei psychiatrischen Patienten besorgniserregend, die möglicherweise nicht spontan eine Behandlung dieser Erkrankung beantragen.
Allgemeine Erkrankungen und Beschwerden am Verabreichungsort
Urtikaria, Erythem, Ekzem, exfoliative Dermatitis, Pruritus, Lichtempfindlichkeit, Asthma, Fieber, anaphylaktoide Reaktionen und Kehlkopfödem können auftreten. Bei Pflegepersonal, das Phenothiazine verabreichte, wurde über angioneurotisches Ödem und Kontaktdermatitis berichtet. In extrem seltenen Fällen hat eine individuelle Eigentümlichkeit oder Überempfindlichkeit gegenüber Phenothiazinen zu Hirnödem, Kreislaufkollaps und Tod geführt.
Endokrine Pathologien
Stillzeit, Galaktorrhoe, mäßige Brustvergrößerung bei Frauen und Gynäkomastie bei Männern nach hohen Dosen, Menstruationszyklusstörungen, Amenorrhoe, Libidoveränderungen, Ejakulationshemmung, falsch positive Schwangerschaftstests, Hyperglykämie, Hypoglykämie, Glukosurie, inadäquates Sekretionssyndrom des antidiuretischen Hormons (ADH) .
Herz-Kreislauf-Erkrankungen
Posturale Hypotonie, Tachykardie (insbesondere bei plötzlicher deutlicher Dosiserhöhung), Bradykardie, Herzstillstand, Ohnmacht und Schwindel. Manchmal kann die blutdrucksenkende Wirkung zu einem schockähnlichen Zustand führen.Bei einigen Patienten, die mit Phenothiazin-Tranquilizern behandelt wurden, wurden unspezifische (Chinidin-ähnliche Wirkung), normalerweise reversible EKG-Veränderungen beobachtet.
Die folgenden Nebenwirkungen wurden mit anderen Arzneimitteln derselben Klasse beobachtet: seltene Fälle von QT-Verlängerung, ventrikuläre Arrhythmien wie Torsade de pointes, ventrikuläre Tachykardie, Kammerflimmern und Herzstillstand.
Bei Patienten, die mit Phenothiazinen behandelt wurden, wurde gelegentlich über plötzlichen Tod berichtet. In einigen Fällen war der Tod offenbar auf einen Herzstillstand zurückzuführen; bei anderen schien die Ursache Erstickung aufgrund eines unzureichenden Hustenreflexes zu sein. Bei einigen Patienten war es nicht möglich, die Todesursache zu bestimmen oder festzustellen, ob der Tod auf Phenothiazin zurückzuführen war.
Unter Behandlung mit Antipsychotika wurden Fälle von venöser Thromboembolie, einschließlich Fälle von Lungenembolie und tiefer Venenthrombose, berichtet (Häufigkeit nicht bekannt).
Erkrankungen des Blut- und Lymphsystems
Agranulozytose, Eosinophilie, Leukopenie, hämolytische Anämie, thrombozytopenische Purpura und Panzytopenie. Die meisten Fälle von Agranulozytose traten zwischen der vierten und zehnten Therapiewoche auf.
Lebererkrankungen
Es kann zu Leberschäden (Gallenstauung) kommen. Gelbsucht – die normalerweise zwischen der zweiten und vierten Behandlungswoche auftritt – wird als Überempfindlichkeitsreaktion angesehen, die Inzidenz ist gering. Das klinische Bild ähnelt dem einer infektiösen Hepatitis, jedoch mit den Labormerkmalen einer obstruktiven Gelbsucht. Es ist normalerweise reversibel; jedoch wurde über chronische Gelbsucht berichtet.
Schwangerschaft, Wochenbett und perinatale Erkrankungen: Entzugssyndrom beim Neugeborenen, extrapyramidale Symptome (Häufigkeit nicht bekannt. Siehe Abschnitt 4.6).
Andere Effekte
Besondere Faktoren im Zusammenhang mit einer Langzeittherapie sind: Hautpigmentierung, insbesondere in exponierten Bereichen; Augenveränderungen, die in der Ablagerung feinkörniger Substanz in der Hornhaut und in der Linse bestehen und in den schwersten Fällen zur Trübung der sternförmigen Linse führen; epitheliale Keratopathien; Netzhautveränderungen; Pigmentretinopathie.
Außerdem: periphere Ödeme; umgekehrter Adrenalineffekt; Anstieg des PBI, der nicht auf einen Anstieg von Thyroxin zurückzuführen ist; Parotisschwellung (selten); Hyperpyrexie; systemisches Lupus erythematodes-ähnliches Syndrom; gesteigerter Appetit und Gewicht, Polyphagie, Photophobie, Muskelschwäche.
Amitriptylinhydrochlorid
Obwohl über die Aktivierung einer latenten Schizophrenie durch Antidepressiva, einschließlich Amitriptylinhydrochlorid, berichtet wurde, kann sie in einigen Fällen mit Mutabon Anxiolytikum dank der antipsychotischen Wirkung von Perphenazin vermieden werden.Einige Beispiele für epileptische Anfälle wurden berichtet Behandlung mit Amitriptylinhydrochlorid.
Bei der Anwendung eines trizyklischen Antidepressivums sollten die folgenden Nebenwirkungen berücksichtigt werden:
Systemische Pathologien
Hautausschlag, Juckreiz, Nesselsucht, Photosensibilisierung, Ödeme des Gesichts und der Zunge.
Anticholinerge Wirkungen
Mundtrockenheit, verschwommenes Sehen, Akkommodationsstörungen, Verstopfung, paralytischer Ileus, Harnverhalt, Erweiterung der Harnwege.
Herz-Kreislauf-Erkrankungen
Hypotonie, Hypertonie, Tachykardie, Herzklopfen, Myokardinfarkt, Arrhythmien, Herzblock, Schlaganfall.
Erkrankungen des Nervensystems
Verwirrtheitszustände, Konzentrationsstörungen, Desorientierung, Fixierungen, Halluzinationen, Aufregung, Nervosität, Angst, Erregung, Schlaflosigkeit, Albträume, Taubheit, Kribbeln und Parästhesien in den Extremitäten, periphere Neuropathie, Koordinationsstörungen, Ataxie, Zittern, Krämpfe, Veränderungen der " EEG, extrapyramidale Symptome, Tinnitus.
Selten: Suizidgedanken / -verhalten (siehe Abschnitt 4.4 Besondere Warnhinweise und Vorsichtsmaßnahmen für die Anwendung).
Endokrine Pathologien
Hodenschwellung und Gynäkomastie beim Mann, Brustvergrößerung und Galaktorrhoe bei der Frau, gesteigerte oder verminderte Libido, erhöhter und erniedrigter Blutzuckerspiegel, Syndrom der inadäquaten ADH-Sekretion.
Gastrointestinale Störungen
Übelkeit, epigastrische Störungen, Sodbrennen, Erbrechen, Anorexie, Stomatitis, Geschmacksstörungen, Durchfall, Gelbsucht, Parotisschwellung, dunkle Zunge. Hepatitis (einschließlich Leberfunktionsstörungen und Gelbsucht) ist selten aufgetreten.
Erkrankungen des Blut- und Lymphsystems
Knochenmarkdepression, einschließlich Agranulozytose, Leukopenie, Eosinophilie, Purpura, Thrombozytopenie.
Auswirkungen im Zusammenhang mit der therapeutischen Klasse
Epidemiologische Studien, die hauptsächlich bei Patienten ab 50 Jahren durchgeführt wurden, zeigen ein erhöhtes Risiko für Knochenbrüche bei Patienten, die mit SSRIs und TCAs behandelt werden. Der Mechanismus, der zu diesem erhöhten Risiko führt, ist unbekannt.
Diagnosetest
Verlängerung des QT-Intervalls im EKG (gemeinsame Frequenz).
Andere
Schwindel, Schwäche, Müdigkeit, Kopfschmerzen, Gewichtszunahme oder -verlust, vermehrtes Schwitzen, häufigeres Wasserlassen, Mydriasis, Schläfrigkeit, Alopezie.
Absetzsymptome: Ein abruptes Absetzen der Behandlung nach längerer Anwendung kann Übelkeit, Kopfschmerzen und Unwohlsein hervorrufen. Diese sind kein Hinweis auf eine Sucht.
Meldung von vermuteten Nebenwirkungen
Die Meldung von vermuteten Nebenwirkungen, die nach der Zulassung des Arzneimittels auftreten, ist wichtig, da sie eine kontinuierliche Überwachung des Nutzen-Risiko-Verhältnisses des Arzneimittels ermöglicht. Angehörige von Gesundheitsberufen werden gebeten, jeden Verdachtsfall einer Nebenwirkung über das nationale Meldesystem zu melden. "Adresse www. agenziafarmaco.gov.it/it/responsabili.
04.9 Überdosierung -
Bei dieser Kategorie von Arzneimitteln kann eine Überdosierung zum Tod des Patienten führen. Die Einnahme mehrerer Medikamente (einschließlich Alkohol) ist bei einer absichtlichen Überdosierung üblich. Da die Behandlung einer Überdosierung komplex und wechselnd ist, wird empfohlen, dass sich der Arzt an ein Giftinformationszentrum wendet, um aktuelle Informationen zu erhalten. Anzeichen und Symptome einer Überdosierung Nach einer Überdosierung entwickeln sich schnell Toxizitäten, daher ist eine schnellstmögliche Untersuchung im Krankenhaus erforderlich.
Symptome :
Eine Überdosierung von Mutabon Anxiolytikum kann zu einem der für Perphenazin oder Amitriptylinhydrochlorid aufgeführten unerwünschten Ereignisse führen.
Eine Überdosierung von Perphenazin führt normalerweise zu extrapyramidalen Symptomen wie Dyskinesie und Dystonie, wie in den Nebenwirkungen beschrieben; sie können jedoch durch die anticholinergen Wirkungen von Amitriptylin maskiert werden.Andere Symptome können Stupor oder Koma sein, Kinder können Krampfanfälle haben.
Klinische Manifestationen einer Überdosierung mit trizyklischen Antidepressiva sind: Herzrhythmusstörungen, schwere Hypotonie, Krampfanfälle und ZNS-Depression, einschließlich Koma Elektrokardiographische Veränderungen, insbesondere in der QRS-Achse oder -Tiefe, sind klinisch signifikante Marker für die Toxizität von trizyklischen Antidepressiva. Andere Anzeichen einer Überdosierung können sein: Verwirrtheit, Konzentrationsstörungen, vorübergehende visuelle Halluzinationen, erweiterte Pupillen, Agitiertheit, überaktive Reflexe, Benommenheit, Schläfrigkeit, Muskelsteifheit, Erbrechen, Hypothermie, Hyperpyrexie oder eines der als Nebenwirkungen aufgeführten Symptome.
Behandlung :
Allgemein: Machen Sie ein EKG und beginnen Sie sofort mit der Herzüberwachung. Halten Sie die Atemwege des Patienten frei, legen Sie einen intravenösen Zugang an und leiten Sie eine Magendesinfektion ein. Mindestens 6 Stunden kardiale Überwachung und Beobachtung auf Anzeichen von ZNS oder Atemdepression, Hypotonie, Herzrhythmusstörungen und/oder Reizleitungsblock und Krampfanfällen sind erforderlich. Sollten innerhalb dieses Zeitraums Toxizitätszeichen auftreten, ist eine Verlängerung der Überwachung erforderlich. Es gab Berichte über Patienten, die an tödlichen Rhythmusstörungen starben, die lange nach einer Überdosierung auftraten; diese Patienten hatten vor dem Tod klinische Hinweise auf eine signifikante Vergiftung, und die meisten von ihnen hatten sich einer unzureichenden gastrointestinalen Desinfektion unterzogen. Die Überwachung der Arzneimittelspiegel im Plasma sollte nicht als Leitfaden für das Patientenmanagement dienen. Es gibt keine spezifischen Gegenmittel.
Gastrointestinale Desinfektion: Alle Patienten mit Verdacht auf eine Überdosierung mit trizyklischen Antidepressiva sollten einer gastrointestinalen Desinfektion unterzogen werden. Es sollte eine großvolumige Magenspülung gefolgt von der Gabe von Aktivkohle umfassen. Achten Sie bei einem veränderten Bewusstseinszustand darauf, dass die Atemwege vor dem Lavendel frei sind. Emesis ist kontraindiziert wegen der Möglichkeit von Krämpfen, Depression des Zentralnervensystems oder einer dystonischen Reaktion des Kopfes oder Halses mit anschließender Aspiration.
Kardiovaskuläres System: Eine maximale Dauer des QRS-Tracings an den Extremitäten ≥ 0,10 Sekunden stellt den besten Hinweis auf den Schweregrad der Überdosierung dar. Es sollte intravenös Natriumbicarbonat verabreicht werden, um den Serum-pH-Wert im Bereich von 7,45 bis 7 zu halten. 55. Wenn die pH-Reaktion unzureichend ist , Hyperventilation verwendet werden. Die gleichzeitige Anwendung von Hyperventilation und Natriumbikarbonat sollte mit äußerster Vorsicht unter häufiger Kontrolle des pH-Wertes erfolgen. PH-Werte > 7,60 oder pCO2 Lidocain, Bretyloin oder Phenytoin sind nicht erwünscht. Antiarrhythmika vom Typ 1A und 1C sind im Allgemeinen kontraindiziert (z , Chinidin, Disopyramid und Procainamid).
In seltenen Fällen kann eine Hämoperfusion bei refraktärer kardiovaskulärer Instabilität bei Patienten mit akuter Toxizität von Vorteil sein. Hämodialyse, Peritonealdialyse, Transfusionen und forcierte Diurese wurden jedoch allgemein als unwirksam bei Vergiftungen mit trizyklischen Antidepressiva beschrieben.
Zentralnervensystem (ZNS): Bei Patienten mit ZNS-Depression wird eine frühzeitige Intubation aufgrund der Möglichkeit einer raschen Verschlechterung des Zustands empfohlen. Anfälle können mit Benzodiazepinen oder, falls diese unwirksam sind, mit anderen Antikonvulsiva (z. B. Phenobarbital, Phenytoin .) kontrolliert werden ) Physostigmin wird nicht empfohlen, außer zur Behandlung von lebensbedrohlichen Symptomen, die auf andere Therapien nicht reagiert haben, und nur nach Rücksprache mit einer Giftnotrufzentrale.
Psychiatrische Nachsorge: Da eine Überdosierung oft absichtlich erfolgt, können Patienten während der Erholungsphase einen Suizidversuch auf andere Weise unternehmen. Psychiatrische Unterstützung wird angemessen sein.
Kinder und Jugendliche: Die Grundsätze zur Behandlung einer Überdosierung bei Kindern und Erwachsenen sind ähnlich. Es wird dringend empfohlen, dass sich der Arzt für eine spezielle Behandlung bei Kindern an das örtliche Giftinformationszentrum wendet. Obwohl Mutabon Anxiolytika nicht für Kinder indiziert ist, kann es zu einer versehentlichen Einnahme kommen.
05.0 PHARMAKOLOGISCHE EIGENSCHAFTEN -
05.1 "Pharmakodynamische Eigenschaften -
Pharmakotherapeutische Gruppe: Antidepressiva in Kombination mit Psycholeptika, ATC-Code: N06CA01.
Mutabon Anxiolytisch kombiniert die anxiolytischen, antipsychotischen und antiemetischen Eigenschaften von Perphenazin mit der antidepressiven Wirkung von Amitriptylin.
Perphenazin wirkt auf allen Ebenen des Zentralnervensystems, insbesondere im Hypothalamus, und zeigt anxiolytische, antipsychotische und antiemetische Eigenschaften.
Amitriptylinhydrochlorid zeigt 3 pharmakologische Hauptwirkungen: Sedierung, anticholinerge Wirkung und Blockade der Wiederaufnahme sympathomimetischer Amine, die in den synaptischen Raum freigesetzt werden.
Letztere Wirkung wird bei der Linderung von Depressionen als am relevantesten angesehen, obwohl der genaue Mechanismus der klinischen antidepressiven Wirkung nicht bekannt ist.
05.2 "Pharmakokinetische Eigenschaften -
Perfenazin:
Absorption
Phenothiazine werden leicht aus dem Magen-Darm-Trakt und den parenteralen Stellen resorbiert.
60 bis 70 % einer oral verabreichten Dosis werden schnell aus dem Pfortaderkreislauf entfernt und der enterohepatische Kreislauf ist sehr aktiv.
Dies führt zu weniger unverändertem Arzneimittel im Kreislauf, verglichen mit dem, was nach parenteraler Verabreichung geschieht.
Verteilung
Nach der Resorption werden Phenothiazine schnell im Gewebe verteilt, die Wirkstoffe sind stark lipophil und stark an Membranen und Proteine gebunden.
Hohe Konzentrationen des unveränderten Arzneimittels werden im Gehirn gefunden, während Metaboliten in Lunge, Leber, Niere und Milz vorherrschen.
Biotransformation
Phenothiazine werden hauptsächlich in der Leber durch Mechanismen der Oxidation, Hydroxylierung, Demethylierung, Sulfoxidbildung und Konjugation mit Glucuronsäure metabolisiert. Die Pharmakokinetik von Perphenazin variiert mit der Hydroxylierung von Debrisoquin, die durch Cytochrom P450 2D6 (CYP 2D6) vermittelt wird und daher anfällig für Polymorphismus ist – d. h. 7-10% der kaukasischen Bevölkerung und ein geringer Prozentsatz der Asiaten haben wenig oder keine Aktivität . und werden als „schlechte Metabolisierer“ bezeichnet.
Die Elimination aus dem Plasma kann schneller erfolgen als aus fettreichen, stark gebundenen Stellen, insbesondere im Zentralnervensystem.
Amitriptylinhydrochlorid:
Absorption
Nach oraler Verabreichung werden trizyklische Antidepressiva relativ schnell resorbiert, wobei maximale Plasmaspiegel innerhalb von 2-4 Stunden beobachtet werden.
Die Menge des unverändert verfügbaren Arzneimittels wird durch den hepatischen "First-Pass"-Metabolismus beeinflusst.
Steady-State-Plasmaspiegel werden im Allgemeinen innerhalb von 7 bis 21 Tagen erreicht und bleiben danach relativ konstant.
Die Eliminationshalbwertszeit von Amitriptylin nach einer oralen Einzeldosis beträgt 10 bis 43 Stunden Bei üblichen therapeutischen Konzentrationen sind die Plasmakonzentrationen trizyklischer Antidepressiva niedrig.
Biotransformation
Amitriptylin, ein tertiäres Amin, wird zu Nortriptylin, einem sekundären Amin, seinem Derivat metabolisiert. Der N-Demethylierungsprozess wird durch Cytochrom P450 3A4, -2C9, -2D6 und ein nicht identifiziertes Enzym vermittelt. Sowohl Amitriptylin als auch Nortriptylin unterliegen einer CYP 2D6-vermittelten Hydroxylierung.Patienten mit reduzierter Cytochrom P450 2D6-Aktivität ("schlechte Metabolisierer") können höhere Amitriptylin-Plasmakonzentrationen aufweisen als erwartet.
Die anschließende Oxidation, gefolgt von der Glucuronidierung, führt zur Bildung von Metaboliten, die weniger pharmakologisch aktiv sind.
Beseitigung
Die Wirkstoffe und ihre Metaboliten werden mit dem Urin und über die Galle mit den Fäzes ausgeschieden.
05.3 Präklinische Daten zur Sicherheit -
Versuchstiere tolerieren, ohne toxische Symptome zu zeigen, viel höhere Dosen von Mutabon Anxiolytikum als die für den Menschen empfohlenen, selbst für 2-3 Monate der Verabreichung.
Perphenazin reduziert, wie die meisten Neuroleptika, in niedriger Dosierung das Erkundungsverhalten der Tiere, ohne deren Unterscheidungsfähigkeit zu eliminieren und hemmt die Ernährung.
In hohen Dosen verursacht es die charakteristische katatonische Immobilität der Tiere, die die Position, in der sie platziert wurden, auch wenn sie unangenehm ist, mit einer Zunahme des Muskeltonus und Gleichgültigkeit gegenüber den meisten Reizen beibehalten.
Perphenazin verursacht selbst in sehr hohen Dosen kein Koma und die tödliche Dosis ist extrem hoch.
Es gibt veröffentlichte Beweise dafür, dass chlorierte Phenothiazin-Medikamente wie Perphenazin potenziell eine Phototoxizität „in vitro nach Lichtaktivierung“ induzieren Jahre Marketing.
Amitriptylinhydrochlorid verursacht eine zerebrale Intoxikation mit antimuskarinischer, aber auch kardiotoxischer Wirkung.
Die LD50 beträgt 800-900 mg/kg bei Ratten und 322 mg/kg bei Kaninchen. Ratte und Kaninchen tolerierten jeweils 6-18 mg / kg und 10 mg / kg für 5 Tage pro Woche, für 6 und 4 Wochen sowohl in Verhaltens- als auch in Laborbedingungen.
06.0 PHARMAZEUTISCHE INFORMATIONEN -
06.1 Hilfsstoffe -
Reisstärke, Lactose, Magnesiumstearat, Povidon, Hypromellose, Macrogol, Orange Opaspray, Paraffin.
06.2 Inkompatibilität "-
Nicht relevant.
06.3 Gültigkeitsdauer "-
3 Jahre.
06.4 Besondere Vorsichtsmaßnahmen für die Aufbewahrung -
Keine besonderen Vorsichtsmaßnahmen für die Lagerung.
06.5 Art der unmittelbaren Verpackung und Inhalt des Packstücks -
Faltschachtel mit Blisterpackungen mit 30 Filmtabletten zu 4 mg + 10 mg.
06.6 Gebrauchs- und Handhabungshinweise -
Keine besonderen Anweisungen.
07.0 INHABER DER "MARKETING GENEHMIGUNG" -
Neopharmed Gentili S.r.l.
Via San Giuseppe Cottolengo, 15
20143 Mailand
08.0 NUMMER DER VERMARKTUNGSBERECHTIGUNG -
Mutabon Anxiolytika 4 mg + 10 mg Filmtabletten
30 Tabletten
AIC: 021460047
09.0 DATUM DER ERSTEN GENEHMIGUNG ODER ERNEUERUNG DER GENEHMIGUNG -
Datum der Erstzulassung: Dezember 1984
Erneuerung der Zulassung: 01. Juni 2010
10.0 DATUM DER ÜBERARBEITUNG DES TEXTs -
Juli 2016.
11.0 BEI FUNKDRUCK VOLLSTÄNDIGE DATEN ZUR INTERNEN STRAHLENDOSIMETRIE -
12.0 FÜR FUNKDROGEN, WEITERE DETAILLIERTE ANWEISUNGEN ZUR BEISPIELHAFTEN ZUBEREITUNG UND QUALITÄTSKONTROLLE -