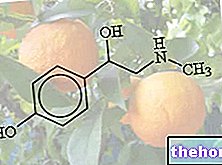
Wirkstoffe: Bevacizumab
Avastin 25 mg / ml Konzentrat zur Herstellung einer Infusionslösung
Warum wird Avastin verwendet? Wofür ist das?
Avastin enthält den Wirkstoff Bevacizumab, einen humanisierten monoklonalen Antikörper (im Allgemeinen sind Antikörper eine Art von Protein, das normalerweise vom Immunsystem produziert wird, um dem Körper bei der Abwehr von Infektionen und Krebs zu helfen).
Bevacizumab bindet selektiv an ein Protein namens „humaner vaskulärer endothelialer Wachstumsfaktor“ (VEGF), das an der Auskleidung der Blut- und Lymphgefäße des Körpers vorhanden ist. Das VEGF-Protein bestimmt das Wachstum von Blutgefäßen innerhalb des Tumors; diese Blutgefäße versorgen den Tumor mit Nährstoffen und Sauerstoff.Sobald Bevacizumab an VEGF bindet, wird das Tumorwachstum verhindert, indem die Entwicklung von Blutgefäßen blockiert wird, die den Tumor mit Nährstoffen und Sauerstoff versorgen Avastin ist ein Arzneimittel zur Behandlung von erwachsenen Patienten mit fortgeschrittenem Dickdarmkrebs, dh Dickdarm- oder Mastdarmkrebs. Avastin wird in Kombination mit einer Chemotherapie verabreicht, die ein Arzneimittel auf Fluoropyrimidin-Basis enthält.
Avastin wird auch zur Behandlung von erwachsenen Patienten mit metastasierendem Brustkrebs angewendet. Bei Patienten mit dieser Krebsart wird Avastin zusammen mit einer Chemotherapie auf der Basis von Paclitaxel oder Capecitabin verabreicht.
Avastin wird auch zur Behandlung von erwachsenen Patienten mit fortgeschrittenem nicht-kleinzelligem Lungenkrebs angewendet. Avastin wird zusammen mit einer platinbasierten Chemotherapie verabreicht.
Avastin wird auch zur Behandlung von erwachsenen Patienten mit fortgeschrittenem Nierenkrebs angewendet. Bei Patienten mit dieser Krebsart wird Avastin zusammen mit einem anderen Arzneimittel namens Interferon verabreicht.
Avastin wird auch zur Behandlung von erwachsenen Patienten mit epithelialem Ovarialkarzinom, Eileiterkarzinom oder fortgeschrittenem primärem Peritonealkarzinom angewendet. Bei Patienten mit dieser Krebsart wird Avastin in Kombination mit Carboplatin und Paclitaxel verabreicht.
Avastin wird in Kombination mit Carboplatin und Gemcitabin bei erwachsenen Patienten mit epithelialem Ovarialkarzinom, Eileiterkarzinom oder fortgeschrittenem primärem Peritonealkarzinom angewendet, deren Krankheit sich mindestens 6 Monate nach der letzten Chemotherapie mit ein Mittel auf Platinbasis.
Avastin wird in Kombination mit Paclitaxel, Topotecan oder pegyliertem liposomalem Doxorubicin bei erwachsenen Patienten mit epithelialem Ovarialkarzinom, Eileiterkarzinom oder fortgeschrittenem primärem Peritonealkarzinom angewendet, deren Erkrankung weniger als 6 Monate nach der letzten erneut aufgetreten ist mit einer Chemotherapie behandelt, die ein platinbasiertes Mittel enthält.
Avastin wird auch zur Behandlung von erwachsenen Patienten mit persistierendem, rezidivierendem oder metastasiertem Gebärmutterhalskrebs angewendet. Avastin wird in Kombination mit Paclitaxel und Cisplatin oder alternativ Paclitaxel und Topotecan bei Patienten verabreicht, die nicht mit Platin behandelt werden können.
Kontraindikationen Wann Avastin nicht angewendet werden sollte
Verwenden Sie Avastin nicht:
- wenn Sie überempfindlich (allergisch) gegen Bevacizumab oder einen der sonstigen Bestandteile dieses Arzneimittels sind
- wenn Sie allergisch (überempfindlich) gegen Produkte sind, die aus Ovarialzellen des Chinesischen Hamsters (CHO) gewonnen werden, oder gegen andere humane oder humanisierte rekombinante Antikörper.
- Falls du schwanger bist.
Vorsichtsmaßnahmen für die Anwendung Was sollten Sie vor der Einnahme von Avastin® beachten?
Bitte sprechen Sie mit Ihrem Arzt, Apotheker oder dem medizinischen Fachpersonal, bevor Sie Avastin® anwenden
- Es ist möglich, dass Avastin das Risiko von Perforationen in der Darmwand erhöht. Wenn Sie Erkrankungen haben, die eine Bauchentzündung verursachen (zB Divertikulitis, Magengeschwüre, Chemotherapie-assoziierte Kolitis), besprechen Sie dies mit Ihrem Arzt.
- Avastin kann das Risiko einer abnormalen Verbindung oder Passage zwischen zwei Organen oder Gefäßen erhöhen. Das Vorliegen von persistierendem, rezidivierendem oder metastasiertem Gebärmutterhalskrebs kann zu einem erhöhten Risiko für die Entwicklung von Verbindungen zwischen der Vagina und einem beliebigen Abschnitt des Magen-Darm-Trakts führen.
- Dieses Arzneimittel kann das Blutungsrisiko oder das Risiko von Wundheilungsstörungen nach einer Operation erhöhen. Wenn Sie sich einer Operation unterziehen müssen, wenn Sie in den letzten 28 Tagen eine größere Operation hatten oder wenn Sie eine Operationswunde haben, die noch nicht verheilt ist, sollten Sie dieses Arzneimittel nicht einnehmen.
- Avastin kann Ihr Risiko für schwere Infektionen der Haut oder tieferer Hautschichten erhöhen, insbesondere wenn Sie Perforationen in der Darmwand haben oder Probleme mit der Wundheilung haben.
- Avastin kann die Inzidenz von Bluthochdruck erhöhen.Wenn Sie einen hohen Blutdruck haben, der mit Blutdruckmedikamenten nicht gut kontrolliert werden kann, besprechen Sie dies bitte mit Ihrem Arzt. Es ist wichtig, dass Ihr Blutdruck unter Kontrolle ist, bevor Sie mit der Behandlung mit Avastin beginnen Avastin.
- Dieses Arzneimittel erhöht das Risiko für Protein im Urin, insbesondere wenn Sie bereits an Bluthochdruck leiden.
- Das Risiko für die Bildung von Blutgerinnseln in den Arterien (einer Art von Blutgefäßen) kann sich erhöhen, wenn Sie über 65 Jahre alt sind, an Diabetes leiden und früher Blutgerinnsel in den Arterien hatten. Sprechen Sie mit Ihrem Arzt, da Blutgerinnsel zu Herzinfarkten und Schlaganfällen führen können.
- Avastin kann auch das Risiko für die Bildung von Blutgerinnseln in den Venen (einer Art von Blutgefäßen) erhöhen.
- Dieses Arzneimittel kann Blutungen verursachen, insbesondere tumorbedingte Blutungen. Wenden Sie sich an Ihren Arzt, wenn Sie oder andere Familienmitglieder zu Blutgerinnungsproblemen neigen oder wenn Sie aus irgendeinem Grund blutverdünnende Arzneimittel einnehmen.
- Es ist möglich, dass Avastin Blutungen im Gehirn und um das Gehirn herum verursachen kann. Fragen Sie Ihren Arzt, wenn Sie an einer Metastasierung des Gehirns leiden.
- Es ist möglich, dass Avastin das Risiko von Lungenblutungen, einschließlich Blut im Husten oder Speichel, erhöht. Besprechen Sie mit Ihrem Arzt, wenn Sie diese Ereignisse in der Vergangenheit bemerkt haben.
- Avastin kann das Risiko einer Herzinsuffizienz erhöhen. Es ist wichtig für Ihren Arzt zu wissen, ob Sie in der Vergangenheit Anthrazykline (z Krankheit.
- Dieses Arzneimittel kann Infektionen und eine Verringerung der Neutrophilenzahl (eine Art von Blutkörperchen, die für den Schutz vor Bakterien wichtig ist) verursachen.
- Es ist möglich, dass Avastin Überempfindlichkeitsreaktionen und/oder Infusionsreaktionen (Reaktionen im Zusammenhang mit der Injektion des Arzneimittels) hervorrufen kann. Informieren Sie Ihren Arzt, Apotheker oder das medizinische Fachpersonal, wenn Sie bereits nach den Injektionen irgendwelche Probleme hatten, wie z Atmung, Schwellung oder Hautausschlag.
- Eine seltene neurologische Nebenwirkung, die als posteriores reversibles Enzephalopathiesyndrom bezeichnet wird, wurde mit der Behandlung mit Avastin in Verbindung gebracht. Wenn Sie Kopfschmerzen, Sehstörungen, Verwirrtheit oder Krampfanfälle mit oder ohne erhöhten Blutdruck haben, wenden Sie sich bitte an Ihren Arzt.
Sprechen Sie mit Ihrem Arzt, auch wenn die oben genannten Fälle erst in der Vergangenheit aufgetreten sind.
Vor Beginn der Behandlung mit Avastin oder während der Behandlung mit Avastin:
- wenn Sie Schmerzen im Mund, in den Zähnen und/oder im Kiefer, Schwellungen oder Entzündungen im Mund, Taubheit oder Schweregefühl im Kiefer oder Zahnverlust hatten oder haben, melden Sie dies unverzüglich Ihrem Arzt und Zahnarzt.
- Wenn Sie sich einer invasiven Zahnbehandlung oder einem zahnärztlichen Eingriff unterziehen müssen, teilen Sie Ihrem Zahnarzt bitte mit, dass Sie mit Avastin behandelt werden, insbesondere wenn Sie eine „Bisphosphonat-Injektion“ erhalten haben oder erhalten. Ihr Arzt oder Zahnarzt kann Ihnen eine zahnärztliche Untersuchung vorschlagen -up, bevor Sie mit der Behandlung mit Avastin beginnen.
Wechselwirkungen Welche Medikamente oder Lebensmittel können die Wirkung von Avastin® verändern?
Informieren Sie Ihren Arzt, Apotheker oder das medizinische Fachpersonal, wenn Sie andere Arzneimittel einnehmen, kürzlich andere Arzneimittel eingenommen haben oder beabsichtigen andere Arzneimittel einzunehmen.
Die Kombination von Avastin mit einem anderen Arzneimittel namens Sunitinib-Malat (verschrieben bei Nieren- und Magen-Darm-Krebs) kann schwere Nebenwirkungen haben. Sprechen Sie mit Ihrem Arzt, um sicherzustellen, dass Sie diese Medikamente nicht kombinieren.
Informieren Sie Ihren Arzt, wenn Sie Platin- oder Taxan-basierte Therapien gegen metastasierten Lungen- oder Brustkrebs anwenden. Diese Therapien in Kombination mit Avastin können das Risiko schwerer Nebenwirkungen erhöhen.
Informieren Sie Ihren Arzt, wenn Sie kürzlich eine Strahlentherapie erhalten haben oder derzeit erhalten.
Warnungen Es ist wichtig zu wissen, dass:
Kinder und Jugendliche
Die Behandlung mit Avastin wird bei Kindern und Jugendlichen unter 18 Jahren nicht empfohlen, da bei dieser Patientenpopulation weder Sicherheit noch Nutzen nachgewiesen wurden.
Avastin darf Kindern im Alter von 3 bis 18 Jahren mit bösartigen Tumoren des Gehirns und des Rückenmarks, die schnell wachsen und sich durch das Hirngewebe entwickeln, nach Behandlungsversagen (Rezidiv oder hochgradiges progressives Gliom) nicht verabreicht werden, da zwei begrenzte Studien Unwirksamkeit bei diesen Arten von Tumoren.
Schwangerschaft, Stillzeit und Fruchtbarkeit
Wenn Sie schwanger sind, sollten Sie Avastin nicht anwenden. Avastin kann dem ungeborenen Kind schaden, da es die Bildung neuer Blutgefäße stoppen kann. Ihr Arzt wird Ihnen raten, während der Avastin-Therapie und für mindestens 6 Monate nach Einnahme der letzten Avastin-Dosis geeignete empfängnisverhütende Maßnahmen zu ergreifen.
Wenn Sie schwanger sind, wenn Sie während der Einnahme dieses Arzneimittels vermuten, schwanger zu sein oder beabsichtigen, in unmittelbarer Zukunft schwanger zu werden, sprechen Sie bitte umgehend mit Ihrem Arzt.
Sie sollten Ihr Baby während der Einnahme von Avastin und für mindestens 6 Monate nach Einnahme der letzten Avastin-Dosis nicht stillen, da Avastin das Wachstum und die Entwicklung Ihres Babys beeinträchtigen kann.
Avastin kann die weibliche Fruchtbarkeit beeinträchtigen. Wenden Sie sich an Ihren Arzt, um weitere Informationen zu erhalten.
Fragen Sie vor der Einnahme von Arzneimitteln Ihren Arzt, Apotheker oder das medizinische Fachpersonal um Rat.
Verkehrstüchtigkeit und das Bedienen von Maschinen
Es wurde nicht gezeigt, dass Avastin die Verkehrstüchtigkeit oder die Fähigkeit zum Bedienen von Werkzeugen oder Maschinen beeinträchtigt. Es wurde jedoch über Schläfrigkeit und Synkope bei der Anwendung von Avastin berichtet.Wenn bei Ihnen Symptome auftreten, die Ihr Sehvermögen, Ihre Konzentrationsfähigkeit oder Ihre Reaktionsfähigkeit beeinträchtigen, dürfen Sie kein Fahrzeug führen und keine Maschinen bedienen, bis die Symptome abgeklungen sind.
Dosis, Methode und Zeitpunkt der Verabreichung Wie ist Avastin anzuwenden: Dosierung
Dosierung und Häufigkeit der Verabreichung
Die Dosis von Avastin, die Sie benötigen, hängt von Ihrem Körpergewicht und der zu behandelnden Krebsart ab. Die empfohlene Dosis beträgt 5 mg, 7,5 mg, 10 mg oder 15 mg pro Kilogramm Körpergewicht. Ihr Arzt wird Ihnen Avastin in der für Sie geeigneten Dosis verschreiben. Die Behandlung mit Avastin wird Ihnen alle 2 bis 3 Wochen verabreicht. Die Anzahl der Infusionen, die Sie erhalten, hängt von Ihrem Ansprechen auf die Behandlung ab; Sie müssen die Behandlung jedoch fortsetzen, bis Avastin das Wachstum Ihres Tumors nicht mehr stoppen kann. Ihr Arzt wird auch nicht mit Ihnen sprechen.
Art und Weise der Verabreichung
Avastin ist ein Konzentrat zur Herstellung einer Infusionslösung. Je nach der Ihnen verschriebenen Dosis wird ein Teil des Inhalts der Avastin-Durchstechflasche oder die gesamte Durchstechflasche vor der Anwendung mit Natriumchloridlösung verdünnt. Ihr Arzt oder das medizinische Fachpersonal wird Ihnen diese verdünnte Avastin-Lösung als intravenöse Infusion (Tropfinfusion in eine Vene) verabreichen. Die erste Infusion wird über 90 Minuten verabreicht, bei guter Verträglichkeit kann die zweite Infusion über 60 Minuten verabreicht werden. Nachfolgende Infusionen können über einen Zeitraum von 30 Minuten verabreicht werden.
Die Verabreichung von Avastin sollte vorübergehend unterbrochen werden
- wenn Sie schwere Bluthochdruckprobleme entwickeln, die eine Behandlung mit Arzneimitteln zur Kontrolle Ihres Blutdrucks erfordern,
- wenn Sie nach einer Operation Wundheilungsstörungen haben,
- wenn Sie sich einer "Operation" unterziehen müssen.
Die Verabreichung von Avastin muss dauerhaft unterbrochen werden, wenn eines der folgenden Probleme auftritt:
- schwerer Bluthochdruck, der mit geeigneten Arzneimitteln nicht kontrolliert werden kann, oder plötzlicher und starker Anstieg des Blutdrucks,
- Vorhandensein von Protein im Urin in Verbindung mit Ödemen (Schwellung des Körpers),
- Perforation der Darmwand,
- eine abnormale Verbindung oder Passage zwischen Luftröhre und Speiseröhre, inneren Organen und Haut, der Vagina und einem Abschnitt des Magen-Darm-Trakts oder zwischen anderen Geweben, die nicht normal verbunden sind (Fistel), und die vom Arzt als schwerwiegend beurteilt werden,
- schwere Infektionen der Haut oder der tieferen Schichten unter der Haut,
- Blutgerinnsel in den Arterien,
- Blutgerinnsel in den Lungengefäßen,
- starke Blutungen jeglicher Art.
Überdosierung Was ist zu tun, wenn Sie zu viel Avastin eingenommen haben?
Wenn zu viel Avastin verabreicht wird
- Sie können starke Kopfschmerzen haben. Wenden Sie sich in diesem Fall sofort an Ihren Arzt, Apotheker oder das medizinische Fachpersonal.
Wenn Sie die Einnahme von Avastin vergessen haben
- Ihr Arzt wird entscheiden, wann Sie Ihre nächste Avastin-Dosis am besten einnehmen. Besprechen Sie dies mit Ihrem Arzt.
Wenn Sie die Einnahme von Avastin abbrechen
Das Absetzen der Behandlung mit Avastin kann die hemmende Wirkung des Tumorwachstums stoppen Brechen Sie die Einnahme von Avastin nicht ab, bevor Sie nicht mit Ihrem Arzt gesprochen haben.
Wenn Sie weitere Fragen zur Anwendung dieses Arzneimittels haben, wenden Sie sich an Ihren Arzt, Apotheker oder das medizinische Fachpersonal.
Nebenwirkungen Was sind die Nebenwirkungen von Avastin
Wie alle Arzneimittel kann auch dieses Arzneimittel Nebenwirkungen haben, die aber nicht bei jedem auftreten müssen.
Wenn Sie Nebenwirkungen bemerken, wenden Sie sich an Ihren Arzt, Apotheker oder das medizinische Fachpersonal, einschließlich aller möglichen Nebenwirkungen, die nicht in dieser Packungsbeilage aufgeführt sind.
Die unten aufgeführten Nebenwirkungen wurden bei Patienten beobachtet, die mit Avastin in Kombination mit einer Chemotherapie behandelt wurden. Dies bedeutet nicht, dass diese Nebenwirkungen unbedingt durch Avastin verursacht wurden.
Allergische Reaktionen
Wenn Sie eine allergische Reaktion haben, informieren Sie sofort Ihren Arzt oder medizinisches Personal. Die Anzeichen können sein: Atembeschwerden oder Brustschmerzen. Es können auch Hautrötungen oder -rötung oder -ausschlag, Schüttelfrost und Zittern, Übelkeit (Übelkeit) oder Erbrechen auftreten.
Wenn eine der unten beschriebenen Nebenwirkungen bei Ihnen auftritt, holen Sie sofort Hilfe.
Schwere Nebenwirkungen, die sehr häufig auftreten können (mehr als 1 von 10 Patienten betreffen), umfassen:
- Bluthochdruck,
- Taubheitsgefühl oder Kribbeln in den Händen oder Füßen,
- Verringerung der Anzahl der Blutkörperchen, einschließlich der weißen Blutkörperchen, die gegen Infektionen wirken (dies kann mit Fieber einhergehen) und der Zellen, die zur Blutgerinnung beitragen,
- Schwächegefühl und Energiemangel,
- Müdigkeit,
- Durchfall, Übelkeit, Erbrechen und Bauchschmerzen.
Zu den schweren Nebenwirkungen, die häufig auftreten können (betrifft 1 bis 10 von 100 Behandelten), sind:
- Darmperforation,
- Blutungen, einschließlich Blutungen in die Lunge bei Patienten mit nicht-kleinzelligem Lungenkrebs,
- durch ein Blutgerinnsel verstopfte Arterien,
- durch ein Blutgerinnsel verstopfte Venen,
- pulmonale Blutgefäße, die durch ein Blutgerinnsel verstopft sind,
- durch ein Blutgerinnsel verstopfte Beinvenen,
- Herzfehler,
- Wundheilungsstörungen nach Operationen,
- Rötung, Abschälung, Wundheit, Schmerzen oder Blasenbildung an den Fingern oder Füßen,
- Verringerung der Anzahl der roten Blutkörperchen,
- Energiemangel,
- Magen- und Darmbeschwerden,
- Muskel- und Gelenkschmerzen, Muskelschwäche,
- Mundtrockenheit verbunden mit Durst und/oder vermindertem oder dunklem Urin,
- Entzündungen der Mundschleimhaut, des Darms, der Lunge und der Atemwege, der Fortpflanzungs- und Harnwege,
- Geschwüre im Mund und in der Speiseröhre, die Schmerzen und Schluckbeschwerden verursachen können,
- Schmerzen, einschließlich Kopfschmerzen, Rückenschmerzen und Schmerzen im Becken- und Anusbereich,
- lokalisierte Abszesse,
- Infektionen, insbesondere Infektionen des Blutes oder der Blase,
- verminderte Durchblutung des Gehirns oder Schlaganfall,
- Schläfrigkeit,
- Nasenbluten,
- erhöhte Herzfrequenz (Puls),
- Darmverschluss,
- anormale Urintests (Vorhandensein von Protein im Urin),
- Kurzatmigkeit oder verminderter Sauerstoffgehalt im Blut,
- Infektionen der Haut oder tieferer Hautschichten,
- Fisteln: abnormale tubuläre Verbindung zwischen inneren Organen und Haut oder anderen Geweben, die normalerweise nicht miteinander verbunden sind, einschließlich Verbindungen zwischen der Vagina und dem Magen-Darm-Trakt bei Patienten mit Gebärmutterhalskrebs.
Schwere Nebenwirkungen mit nicht bekannter Häufigkeit (Häufigkeit auf Grundlage der verfügbaren Daten nicht abschätzbar) umfassen:
- schwere Infektionen der Haut oder tieferer Schichten unter der Haut, insbesondere wenn Sie Perforationen in der Darmwand oder Probleme mit der Wundheilung hatten,
- allergische Reaktionen (Anzeichen können Atembeschwerden, Gesichtsrötung, Hautausschlag, niedriger oder hoher Blutdruck, niedriger Sauerstoffgehalt im Blut, Brustschmerzen oder Übelkeit / Erbrechen umfassen),
- eine nachteilige Wirkung auf die Fähigkeit von Frauen, Kinder zu bekommen (weitere Empfehlungen finden Sie in den nächsten Abschnitten der Liste der Nebenwirkungen),
- eine Erkrankung des Gehirns mit Symptomen wie Krampfanfällen, Kopfschmerzen, Verwirrtheit und Sehstörungen (posteriores reversibles Enzephalopathiesyndrom (PRES)),
- Symptome, die auf Veränderungen der normalen Gehirnfunktion hinweisen (Kopfschmerzen, Sehstörungen, Verwirrtheit oder Krampfanfälle) und Bluthochdruck,
- Verstopfung eines kleinen Blutgefäßes (oder kleiner Blutgefäße) in der Niere,
- ein „abnormaler Bluthochdruck in den Lungengefäßen, der die rechte Herzseite schwerer als normal arbeiten lässt,
- Perforation der Knorpelwand, die die Nasenlöcher trennt,
- Perforation des Magens oder Darms,
- eine offene Wunde oder Perforation in der Magen- oder Dünndarmschleimhaut (Anzeichen können Bauchschmerzen, Blähungen, schwarzer Teerstuhl, Blut im Stuhl oder Blut im Erbrochenen sein),
- Blutungen aus dem unteren Teil des Dickdarms,
- Zahnfleischverletzung mit Freilegung eines nicht heilenden Kieferknochens, die mit Schmerzen und Entzündungen des umliegenden Gewebes verbunden sein kann (weitere Empfehlungen finden Sie in den folgenden Abschnitten der Liste der Nebenwirkungen),
- Gallenblasenperforation (Symptome und Anzeichen können Bauchschmerzen, Fieber und Übelkeit/Erbrechen umfassen).
Wenn eine der unten beschriebenen Nebenwirkungen bei Ihnen auftritt, holen Sie sich so schnell wie möglich Hilfe
Sehr häufige Nebenwirkungen (betrifft mehr als 1 von 10 Patienten), die nicht schwerwiegend waren, sind:
- Verstopfung,
- Appetitverlust,
- Fieber,
- Augenprobleme (einschließlich vermehrtem Tränenfluss),
- Sprachveränderungen,
- veränderter Geschmackssinn,
- eine laufende Nase,
- trockene Haut, Peeling und Entzündung der Haut, Veränderung der Hautfarbe,
- Verlust des Körpergewichts.
Häufige Nebenwirkungen (betreffen 1 bis 10 Behandelte von 100), die nicht schwerwiegend waren, umfassen:
- Stimmveränderungen und Heiserkeit.
Patienten über 65 haben ein erhöhtes Risiko für die folgenden Nebenwirkungen:
- Blutgerinnsel in den Arterien, die zu Schlaganfall oder Herzinfarkt führen können
- Verringerung der Anzahl weißer Blutkörperchen und Zellen, die zur Blutgerinnung beitragen,
- Durchfall,
- Unwohlsein,
- Kopfschmerzen,
- Müdigkeitsgefühl,
- Bluthochdruck.
Avastin kann auch die Ergebnisse der von Ihrem Arzt verordneten Labortests verändern. Dazu gehören: eine Verringerung der Anzahl weißer Blutkörperchen, insbesondere der Neutrophilen (eine Art von weißen Blutkörperchen, die zum Schutz vor Infektionen beitragen) im Blut, das Vorhandensein von Protein im Urin, eine Abnahme von Kalium, Natrium oder Phosphor (a Mineral) im Blut, erhöhter Blutzucker, erhöhte alkalische Phosphatase (ein Enzym) im Blut, verringertes Hämoglobin (das in roten Blutkörperchen vorkommt und Sauerstoff transportiert), was schwerwiegend sein kann.
Schmerzen in Mund, Zähnen und/oder Kiefer, Schwellung oder Blasenbildung im Mund, Taubheits- oder Schweregefühl im Kiefer oder Lockerung eines Zahns. Dies können Anzeichen und Symptome einer Knochenschädigung im Kiefer (Osteonekrose) sein. Informieren Sie sofort Ihren Arzt und Zahnarzt, wenn Sie eines dieser Anzeichen bei sich bemerken.
Prämenopausale Frauen (Frauen, die einen Menstruationszyklus haben) können unregelmäßige Menstruationszyklen, Ausbleiben der Menstruation bemerken und können negative Auswirkungen auf die Fruchtbarkeit haben. Wenn Sie erwägen, Kinder zu bekommen, sollten Sie dies vor Beginn der Behandlung mit Ihrem Arzt besprechen.
Avastin wurde zur Behandlung von Krebs durch intravenöse Injektion entwickelt und hergestellt.
Es wurde nicht für die Verabreichung durch Injektion in das Auge entwickelt oder hergestellt.
Daher ist die Anwendung auf diesem Verabreichungsweg nicht zugelassen.Wenn Avastin direkt in das Auge injiziert wird (nicht zugelassene Anwendung), können die folgenden Nebenwirkungen auftreten:
- Infektion oder Entzündung des Augapfels,
- Rötung des Auges, Auftreten von Partikeln oder Gleitpunkten im Gesichtsfeld ("fliegende Fliegen"), Schmerzen im Auge,
- Lichtblitze und "fliegende Fliegen", die zum Verlust eines Teils des Gesichtsfeldes führen,
- erhöhter Druck im Auge,
- Augenblutung.
Meldung von Nebenwirkungen
Wenn Sie Nebenwirkungen bemerken, wenden Sie sich an Ihren Arzt, Apotheker oder das medizinische Fachpersonal. Dies gilt auch für mögliche Nebenwirkungen, die nicht in dieser Packungsbeilage aufgeführt sind. Sie können Nebenwirkungen auch direkt über das in Anhang V aufgeführte nationale Meldesystem melden.
Indem Sie Nebenwirkungen melden, können Sie dazu beitragen, dass mehr Informationen über die Sicherheit dieses Arzneimittels zur Verfügung gestellt werden.
Ablauf und Aufbewahrung
Bewahren Sie dieses Arzneimittel für Kinder unzugänglich auf.
Sie dürfen dieses Arzneimittel nach dem auf dem Umkarton und dem Etikett der Durchstechflasche nach der Abkürzung EXP angegebenen Verfallsdatum nicht mehr verwenden.Das Verfallsdatum bezieht sich auf den letzten Tag des Monats.
Im Kühlschrank lagern (2 ° C-8 ° C).
Nicht einfrieren
Bewahren Sie die Durchstechflasche im Umkarton auf, um das Arzneimittel vor Licht zu schützen.
Infusionslösungen sollten sofort nach dem Verdünnen verwendet werden. Wenden Sie Avastin nicht an, wenn Sie vor der Anwendung Partikel oder Farbveränderungen bemerken.
Werfen Sie Arzneimittel nicht in das Abwasser oder den Hausmüll. Fragen Sie Ihren Apotheker, wie Sie Arzneimittel, die Sie nicht mehr verwenden, entsorgen. Dies trägt zum Schutz der Umwelt bei.
Packungsinhalt und weitere Informationen
Was Avastin enthält
- Der Wirkstoff ist Bevacizumab.
Jeder ml Konzentrat enthält 25 mg Bevacizumab, entsprechend 1,4-16,5 mg/ml bei empfohlener Verdünnung.
Jede 4-ml-Durchstechflasche enthält 100 mg Bevacizumab, entsprechend 1,4 mg/ml bei empfohlener Verdünnung.
Jede 16-ml-Durchstechflasche enthält 400 mg Bevacizumab, entsprechend 16,5 mg/ml bei empfohlener Verdünnung.
- Die sonstigen Bestandteile sind Trehalose-Dihydrat, Natriumphosphat, Polysorbat 20 und Wasser für Injektionszwecke.
Wie Avastin aussieht und Inhalt der Packung
Avastin ist ein Konzentrat zur Herstellung einer Infusionslösung. Das Konzentrat ist eine klare, farblose bis hellbraune Flüssigkeit in einer Durchstechflasche aus Glas, die mit einem Gummistopfen verschlossen ist. Jede Durchstechflasche enthält 100 mg Bevacizumab in 4 ml Lösung oder 400 mg Bevacizumab in 16 ml Lösung. Jede Avastin-Packung enthält eine Durchstechflasche.
Quelle Packungsbeilage: AIFA (Italienische Arzneimittelbehörde). Im Januar 2016 veröffentlichter Inhalt. Die vorliegenden Informationen können nicht aktuell sein.
Um Zugriff auf die aktuellste Version zu erhalten, ist es ratsam, auf die Website der AIFA (Italienische Arzneimittelbehörde) zuzugreifen. Haftungsausschluss und nützliche Informationen.
01.0 BEZEICHNUNG DES ARZNEIMITTELS
AVASTIN 25 MG / ML KONZENTRAT ZUR INFUSIONSLÖSUNG
02.0 QUALITATIVE UND QUANTITATIVE ZUSAMMENSETZUNG
Jeder ml Konzentrat enthält 25 mg Bevacizumab*.
Jede 4-ml-Durchstechflasche enthält 100 mg Bevacizumab.
Jede 16-ml-Durchstechflasche enthält 400 mg Bevacizumab.
Für Verdünnung und andere Empfehlungen zur Handhabung siehe Abschnitt 6.6.
* Bevacizumab ist ein humanisierter monoklonaler Antikörper, der durch rekombinante DNA-Technik in Ovarialzellen des Chinesischen Hamsters hergestellt wird.
Die vollständige Auflistung der sonstigen Bestandteile finden Sie in Abschnitt 6.1.
03.0 DARREICHUNGSFORM
Konzentrat zur Herstellung einer Infusionslösung.
Klare bis leicht opaleszierende und farblose bis hellbraune Flüssigkeit.
04.0 KLINISCHE INFORMATIONEN
04.1 Anwendungsgebiete
Bevacizumab in Kombination mit einer Chemotherapie auf Fluoropyrimidin-Basis ist zur Behandlung erwachsener Patienten mit metastasierendem Dickdarm- und Mastdarmkrebs indiziert.
Bevacizumab in Kombination mit Paclitaxel ist angezeigt zur Erstlinienbehandlung von erwachsenen Patientinnen mit metastasierendem Brustkrebs. Weitere Informationen zum Status des humanen epidermalen Wachstumsfaktorrezeptors 2 (HER2) finden Sie in Abschnitt 5.1.
Bevacizumab in Kombination mit Capecitabin ist angezeigt zur Erstlinienbehandlung erwachsener Patientinnen mit metastasierendem Brustkrebs, für die eine Therapie mit anderen Chemotherapieschemata, einschließlich Taxanen oder Anthrazykline, nicht als geeignet erachtet wird. Patienten, die in den letzten 12 Monaten eine adjuvante Behandlung mit Taxan oder Anthrazyklin erhalten haben, sollten keine Behandlung mit Avastin in Kombination mit Capecitabin erhalten. Weitere Informationen zum HER2-Status finden Sie in Abschnitt 5.1.
Bevacizumab ist als Ergänzung zu einer platinbasierten Chemotherapie indiziert für die Erstlinienbehandlung von erwachsenen Patienten mit inoperablem, fortgeschrittenem, metastasiertem oder rezidivierendem nicht-kleinzelligem Lungenkrebs mit überwiegend nicht-plattenepithelialer Histologie.
Bevacizumab in Kombination mit Interferon alfa-2a ist angezeigt zur Erstlinienbehandlung von erwachsenen Patienten mit fortgeschrittenem und/oder metastasiertem Nierenzellkarzinom.
Bevacizumab ist in Kombination mit Carboplatin und Paclitaxel zur Erstlinienbehandlung von epithelialem Ovarialkarzinom, Eileiterkarzinom oder fortgeschrittenem primärem Peritonealkarzinom (Stadium III B, III C und IV, gemäß der International Federation of Gynecology and Obstetrics (FIGO .) indiziert )) bei erwachsenen Patienten.
Bevacizumab ist in Kombination mit Carboplatin und Gemcitabin angezeigt zur Behandlung von erwachsenen Patienten mit erstem Rezidiv von epithelialem Ovarialkarzinom, Eileiterkarzinom oder platinsensitivem primärem Peritonealkarzinom, die keine vorherige Therapie mit Bevacizumab oder anderen Faktorhemmern erhalten haben Faktor (VEGF) oder andere Mittel, die auf den VEGF-Rezeptor abzielen.
Bevacizumab in Kombination mit Paclitaxel, Topotecan oder pegyliertem liposomalem Doxorubicin ist indiziert zur Behandlung von erwachsenen Patienten mit rezidiviertem epithelialem Ovarialkarzinom, Eileiterkarzinom oder platinresistentem primärem Peritonealkarzinom, die nicht mehr als zwei vorherige Chemotherapien erhalten haben und keine Vortherapie mit Bevacizumab oder anderen Inhibitoren des vaskulären endothelialen Wachstumsfaktors (VEGF) oder anderen auf den VEGF-Rezeptor gerichteten Wirkstoffen (siehe Abschnitt 5.1).
Bevacizumab ist in Kombination mit Paclitaxel und Cisplatin oder alternativ Paclitaxel und Topotecan bei Frauen, die nicht mit Platin behandelt werden können, angezeigt zur Behandlung von erwachsenen Patienten mit persistierendem, rezidivierendem oder metastasiertem Zervixkarzinom (siehe Abschnitt 5.1).
04.2 Dosierung und Art der Anwendung
Avastin muss unter Aufsicht eines in der Anwendung antineoplastischer Arzneimittel erfahrenen Arztes verabreicht werden.
Dosierung
Metastasierter Dickdarm- und Mastdarmkrebs (mCRC)
Die empfohlene Dosis von Avastin, die als intravenöse Infusion verabreicht wird, beträgt einmal 5 mg / kg oder 10 mg / kg Körpergewicht alle 2 Wochenoder 7,5 mg/kg oder 15 mg/kg Körpergewicht einmal alle 3 Wochen.
Es wird empfohlen, die Behandlung bis zum Fortschreiten der Krankheit oder bis zum Auftreten einer inakzeptablen Toxizität fortzusetzen.
Metastasierter Brustkrebs (mBC)
Die empfohlene Dosis von Avastin beträgt 10 mg/kg Körpergewicht einmal alle 2 Wochen oder 15 mg/kg Körpergewicht einmal alle 3 Wochen als intravenöse Infusion.
Es wird empfohlen, die Behandlung bis zum Fortschreiten der Krankheit oder bis zum Auftreten einer inakzeptablen Toxizität fortzusetzen.
Nicht-kleinzelliger Lungenkrebs (NSCLC)
Avastin wird als Ergänzung zu einer platinbasierten Chemotherapie über bis zu 6 Behandlungszyklen verabreicht, gefolgt von Avastin allein bis zum Fortschreiten der Erkrankung.
Die empfohlene Dosis von Avastin beträgt 7,5 mg/kg oder 15 mg/kg Körpergewicht einmal alle 3 Wochen als intravenöse Infusion.
Der klinische Nutzen wurde bei NSCLC-Patienten sowohl bei 7,5 mg/kg als auch bei 15 mg/kg nachgewiesen (siehe Abschnitt 5.1).
Es wird empfohlen, die Behandlung bis zum Fortschreiten der Krankheit oder bis zum Auftreten einer inakzeptablen Toxizität fortzusetzen.
Fortgeschrittenes und / oder metastasiertes Nierenzellkarzinom (mRCC)
Die empfohlene Avastin-Dosis beträgt 10 mg/kg Körpergewicht und wird einmal alle 2 Wochen als intravenöse Infusion verabreicht.
Es wird empfohlen, die Behandlung bis zum Fortschreiten der Krankheit oder bis zum Auftreten einer inakzeptablen Toxizität fortzusetzen.
Epitheliales Ovarialkarzinom, Eileiterkarzinom und primäres Peritonealkarzinom
Behandlung an vorderster Front: Avastin wird zusätzlich zu Carboplatin und Paclitaxel über bis zu 6 Behandlungszyklen verabreicht, gefolgt von der alleinigen Gabe von Avastin bis zum Fortschreiten der Krankheit oder bis zu 15 Monate oder bis eine inakzeptable Toxizität eintritt, je nachdem, was zuerst eintritt.
Die empfohlene Avastin-Dosis beträgt 15 mg/kg Körpergewicht und wird einmal alle 3 Wochen als intravenöse Infusion verabreicht.
Behandlung des Wiederauftretens der Platin-sensitiven Erkrankung: Avastin wird in Kombination mit Carboplatin und Gemcitabin über 6 Zyklen bis maximal 10 Zyklen verabreicht, gefolgt von Avastin allein, das bis zum Fortschreiten der Erkrankung fortgesetzt wird. Die empfohlene Avastin-Dosis beträgt 15 mg/kg Körpergewicht und wird einmal alle 3 Wochen als intravenöse Infusion verabreicht.
Behandlung des Rückfalls einer platinresistenten Erkrankung : Avastin wird in Kombination mit einem der folgenden Wirkstoffe verabreicht: Paclitaxel, Topotecan (wöchentlich verabreicht) oder pegyliertes liposomales Doxorubicin. Die empfohlene Avastin-Dosis beträgt 10 mg/kg Körpergewicht und wird einmal alle 2 Wochen als intravenöse Infusion verabreicht. Wenn Avastin in Kombination mit Topotecan (verabreicht an den Tagen 1 bis 5 alle 3 Wochen) verabreicht wird, beträgt die empfohlene Avastin-Dosis 15 mg/kg Körpergewicht, verabreicht alle 3 Wochen als intravenöse Infusion. Es wird empfohlen, die Behandlung bis zur Krankheitsprogression oder Entwicklung inakzeptabler Toxizität fortzusetzen (siehe Abschnitt 5.1, Studie MO22224).
Karzinom des Gebärmutterhalses
Avastin wird in Kombination mit einem der folgenden Chemotherapieschemata verabreicht: Paclitaxel und Cisplatin oder Paclitaxel und Topotecan.
Die empfohlene Avastin-Dosis beträgt 15 mg/kg Körpergewicht und wird einmal alle 3 Wochen als intravenöse Infusion verabreicht.
Es wird empfohlen, die Behandlung bis zum Fortschreiten der Grunderkrankung oder dem Auftreten einer inakzeptablen Toxizität fortzusetzen (siehe Abschnitt 5.1).
Besondere Patientengruppen
Ältere Patienten: Bei älteren Patienten ist keine Dosisanpassung von Avastin erforderlich.
Patienten mit Niereninsuffizienz: Die Sicherheit und Wirksamkeit bei Patienten mit Niereninsuffizienz wurden nicht untersucht (siehe Abschnitt 5.2).
Patienten mit Leberinsuffizienz: Die Sicherheit und Wirksamkeit bei Patienten mit Leberinsuffizienz wurden nicht untersucht (siehe Abschnitt 5.2).
Kinder und Jugendliche
Die Sicherheit und Wirksamkeit von Bevacizumab bei Kindern und Jugendlichen ist nicht erwiesen. Es gibt keinen relevanten Nutzen von Bevacizumab bei Kindern und Jugendlichen innerhalb der zugelassenen Indikationen. Derzeit verfügbare Daten sind in den Abschnitten 5.1, 5.2 und 5.3 beschrieben gemacht sein.
Avastin sollte bei Kindern im Alter von 3 bis 18 Jahren mit Rückfall oder Progression eines hochgradigen Glioms aufgrund von Bedenken hinsichtlich der Wirksamkeit nicht angewendet werden (siehe Abschnitt 5.1 zu den Ergebnissen von Studien an pädiatrischen Patienten).
Eine Dosisreduktion im Zusammenhang mit Nebenwirkungen wird nicht empfohlen. Falls angezeigt, sollte die Therapie wie in Abschnitt 4.4 beschrieben dauerhaft unterbrochen oder vorübergehend ausgesetzt werden.
Art der Verabreichung
Die Anfangsdosis sollte als 90-minütige intravenöse Infusion verabreicht werden. Wenn die erste Infusion gut vertragen wird, kann die zweite über 60 Minuten verabreicht werden. Wenn die 60-minütige Infusion gut vertragen wird, können alle nachfolgenden Infusionen über 30 Minuten verabreicht werden.
Es darf nicht als schnelle intravenöse Infusion oder als intravenösen Bolus verabreicht werden.
Vorsichtsmaßnahmen vor der Handhabung oder Verabreichung des Arzneimittels
Hinweise zur Verdünnung des Arzneimittels vor der Anwendung siehe Abschnitt 6.6. Avastin-Infusionen sollten nicht verabreicht oder mit Glucoselösungen gemischt werden. Dieses Arzneimittel darf nicht mit anderen Arzneimitteln gemischt werden, außer mit den in Abschnitt 6.6 genannten.
04.3 Kontraindikationen
• Überempfindlichkeit gegen den Wirkstoff oder einen der in Abschnitt 6.1 genannten sonstigen Bestandteile.
• Überempfindlichkeit gegen Zellprodukte des Chinesischen Hamsters (CHO) oder andere humane oder humanisierte rekombinante Antikörper.
• Schwangerschaft (siehe Abschnitt 4.6).
04.4 Besondere Warnhinweise und geeignete Vorsichtsmaßnahmen für die Anwendung
Um die Rückverfolgbarkeit biologischer Arzneimittel zu verbessern, sollte der Handelsname des verabreichten Arzneimittels in der Krankenakte des Patienten deutlich vermerkt (oder angegeben) werden.
Gastrointestinale (GI) Perforationen und Fisteln (siehe Abschnitt 4.8)
Patienten können während der Behandlung mit Avastin einem erhöhten Risiko für die Entwicklung einer Magen-Darm-Perforation und einer Gallenblasenperforation ausgesetzt sein. Bei Patienten mit metastasierendem Kolon- oder Rektumkarzinom kann ein intraabdominaler Entzündungsprozess ein Risikofaktor für eine gastrointestinale Perforation sein, daher ist bei der Behandlung dieser Patienten Vorsicht geboten. Eine frühere Strahlentherapie ist ein Risikofaktor für eine gastrointestinale Perforation bei Patienten, die mit Avastin wegen persistierendem, rezidivierendem oder metastasiertem Zervixkarzinom behandelt wurden, und alle Patienten mit gastrointestinalen Perforationen wurden zuvor bestrahlt. Bei Patienten, die eine Magen-Darm-Perforation entwickeln, sollte die Therapie dauerhaft abgebrochen werden.
Vaginal-gastrointestinale Fisteln in Studie GOG-0240
Patienten, die mit Avastin wegen persistierendem, rezidivierendem oder metastasiertem Zervixkarzinom behandelt werden, können ein erhöhtes Risiko haben, Fisteln zwischen der Vagina und einem beliebigen Abschnitt des Magen-Darm-Trakts (Vagino-Magen-Darm-Fisteln) zu entwickeln. Die vorangegangene Strahlentherapie ist einer der Hauptrisikofaktoren für die Entwicklung von Vaginal-Gastrointestinal-Fisteln und alle Patienten mit Vaginal-Gastrointestinal-Fisteln wurden zuvor bestrahlt. Ein Karzinomrezidiv in zuvor bestrahlten Arealen ist ein wichtiger zusätzlicher Risikofaktor für die Entwicklung von Vaginal-Gastrointestinal-Fisteln.
Nicht-GI-Fisteln (siehe Abschnitt 4.8)
Patienten können während der Behandlung mit Avastin ein erhöhtes Risiko haben, Fisteln zu entwickeln.
Bei Patienten, die eine tracheoösophageale (TE) Fistel oder eine Fistel vom Grad 4 entwickeln [gemäß den Common Terminology Criteria for Adverse Events des US National Cancer Institute (NCI-CTCAE v.3)], sollte die Avastin-Therapie definitiv abgesetzt werden. Zur weiteren Anwendung von Avastin bei Patienten mit anderen Fisteln liegen begrenzte Informationen vor.Bei inneren Fisteln, die sich nicht im Magen-Darm-Trakt entwickeln, sollte ein Absetzen von Avastin in Erwägung gezogen werden.
Komplikationen im Heilungsprozess (siehe Abschnitt 4.8)
Avastin kann den Heilungsprozess negativ beeinflussen. Im Heilungsprozess wurden schwerwiegende Komplikationen, einschließlich Anastomosenkomplikationen, mit tödlichem Ausgang berichtet. Die Therapie sollte frühestens 28 Tage nach einer größeren Operation oder bis zur vollständigen Abheilung der Operationswunde begonnen werden. Bei Patienten, bei denen während der Behandlung Komplikationen im Heilungsprozess auftreten, muss die Therapie bis zur vollständigen Abheilung der Narbe ausgesetzt werden. Bei einer elektiven Operation muss die Therapie ausgesetzt werden.
Bei Patienten, die mit Avastin behandelt wurden, wurde selten über Fälle von nekrotisierender Fasziitis, einige mit tödlichem Ausgang, berichtet. Dieser Zustand wird typischerweise durch Wundheilungskomplikationen, Magen-Darm-Perforationen oder Fistelbildung verursacht. Bei Patienten, die eine nekrotisierende Fasziitis entwickeln, sollte die Behandlung mit Avastin abgebrochen und umgehend eine geeignete Therapie eingeleitet werden.
Hypertonie (siehe Abschnitt 4.8)
Bei Patienten, die mit Avastin behandelt wurden, wurde eine höhere Inzidenz von Bluthochdruck beobachtet. Klinische Sicherheitsdaten weisen darauf hin, dass die Inzidenz von Hypertonie wahrscheinlich dosisabhängig ist.Bestehender Bluthochdruck sollte vor Beginn der Behandlung mit Avastin angemessen kontrolliert werden. Es liegen keine Daten zur Wirkung von Avastin bei Patienten vor, die zu Beginn der Therapie an unkontrolliertem Bluthochdruck leiden. Während der Therapie wird generell eine Blutdrucküberwachung empfohlen.
In den meisten Fällen wurde der Bluthochdruck mit einer blutdrucksenkenden Standardbehandlung, die der individuellen Situation des betroffenen Patienten angemessen ist, angemessen kontrolliert. Die Anwendung von Diuretika zur Behandlung von Bluthochdruck wird bei Patienten unter einer auf Cisplatin basierenden Chemotherapie nicht empfohlen. Avastin sollte dauerhaft abgesetzt werden, wenn klinisch eine signifikante Hypertonie kann mit einer antihypertensiven Therapie nicht ausreichend kontrolliert werden oder wenn der Patient eine hypertensive Krise oder eine hypertensive Enzephalopathie erleidet.
Posteriores reversibles Enzephalopathie-Syndrom (PRES) (siehe Abschnitt 4.8)
Es gab seltene Berichte von Patienten, die mit Avastin behandelt wurden und bei denen Anzeichen und Symptome im Zusammenhang mit PRES aufgetreten sind, einer seltenen neurologischen Erkrankung, die unter anderem mit den folgenden Anzeichen und Symptomen einhergehen kann: Krampfanfälle, Kopfschmerzen, veränderter Geisteszustand, Sehstörungen oder kortikale Blindheit, auch in Verbindung mit Bluthochdruck. Die Diagnose von PRES erfordert eine Bestätigung durch Radiologie des Gehirns, vorzugsweise Magnetresonanztomographie (MRT). Bei Patienten mit PRES wird die Behandlung spezifischer Symptome, einschließlich der Kontrolle des Bluthochdrucks und das Absetzen von Avastin empfohlen. Die Sicherheit im Zusammenhang mit der Wiederaufnahme der Avastin-Therapie bei Patienten, bei denen zuvor PRES aufgetreten ist, ist nicht bekannt.
Proteinurie (siehe Abschnitt 4.8)
Patienten mit Hypertonie in der Vorgeschichte können bei Behandlung mit Avastin ein erhöhtes Risiko haben, eine Proteinurie zu entwickeln. Einige Daten weisen darauf hin, dass Proteinurie aller Grade (gemäß den Common Terminology Criteria for Adverse Events des US National Cancer Institute [NCI-CTCAE v.3]) dosisabhängig sein kann. Vor Therapiebeginn und währenddessen wird empfohlen, eine Kontrolle der Proteinurie mittels Urinanalyse mit Teststreifen durchzuführen. Bei Patienten, die eine Proteinurie vom Grad 4 (nephrotisches Syndrom) (NCI-CTCAE v.3) entwickeln, sollte die Therapie dauerhaft abgebrochen werden.
Arterielle Thromboembolie (siehe Abschnitt 4.8)
In klinischen Studien war die Inzidenz von arteriellen thromboembolischen Reaktionen, einschließlich Fällen von Schlaganfall (CVA), transitorischen ischämischen Attacken (TIA) und Myokardinfarkten (MI), bei Patienten, die mit Avastin plus Chemotherapie behandelt wurden, höher als bei Patienten, die sich einer Chemotherapie unterzogen allein.
Patienten, die zusammen mit Avastin eine Chemotherapie erhalten, mit arteriellen Thromboembolien in der Vorgeschichte, Diabetes oder über 65 Jahre alt sind, haben ein erhöhtes Risiko, während der Therapie arterielle thromboembolische Reaktionen zu entwickeln. Bei der Behandlung dieser Patienten mit Avastin ist etwas Vorsicht geboten.
Bei Patienten mit arteriellen thromboembolischen Reaktionen sollte die Therapie dauerhaft abgebrochen werden.
Venöse Thromboembolie (siehe Abschnitt 4.8)
Bei Patienten, die mit Avastin behandelt werden, besteht möglicherweise ein Risiko für venöse thromboembolische Ereignisse, einschließlich Lungenembolie.
Patienten, die mit Avastin in Kombination mit Paclitaxel und Cisplatin bei persistierendem, rezidivierendem oder metastasiertem Zervixkarzinom behandelt werden, können ein erhöhtes Risiko für venöse thromboembolische Ereignisse haben.
Bei Patienten mit lebensbedrohlichen (Grad 4) thromboembolischen Reaktionen, einschließlich Lungenembolie (NCI-CTCAE v.3), sollte die Behandlung mit Avastin abgebrochen werden. Patienten mit thromboembolischen Reaktionen vom Grad ≤ 3 sollten engmaschig überwacht werden (NCI-CTCAE v.3).
Blutung
Patienten, die mit Avastin behandelt werden, haben ein erhöhtes Blutungsrisiko, insbesondere im Zusammenhang mit Krebs. Die Avastin-Therapie sollte bei Patienten, bei denen während der Avastin-Therapie (NCI-CTCAE v.3) Blutungen vom Grad 3 oder 4 auftreten, dauerhaft abgesetzt werden (siehe Abschnitt 4.8).
Patienten mit unbehandelten Metastasen des Zentralnervensystems (ZNS) wurden aufgrund radiologischer Untersuchungen oder Anzeichen und Symptomen routinemäßig von klinischen Studien mit Avastin ausgeschlossen. Folglich wurde das Risiko einer ZNS-Blutung in dieser Patientenkategorie in randomisierten klinischen Studien nicht prospektiv bewertet (siehe Abschnitt 4.8). Die Patienten sollten auf Anzeichen und Symptome einer ZNS-Blutung überwacht werden und die Behandlung mit Avastin sollte im Falle einer intrakraniellen Blutung abgebrochen werden.
Es liegen keine Daten zum Sicherheitsprofil von Avastin bei Patienten mit angeborener hämorrhagischer Diathese, erworbener Koagulopathie oder bei Patienten vor, die vor Beginn der Avastin-Therapie mit Volldosis-Antikoagulanzien gegen Thromboembolie behandelt wurden, da diese Patienten von klinischen Studien ausgeschlossen wurden bei diesen Patienten vor Beginn der Therapie beobachtet.Allerdings scheinen Patienten, die während der Therapie eine Venenthrombose entwickeln, kein erhöhtes Risiko für Blutungen vom Grad 3 oder höher zu haben, wenn sie gleichzeitig mit Volldosis Warfarin und Avastin (NCI-CTCAE v.3) behandelt werden.
Lungenblutung / Hämoptyse
Bei Patienten mit nicht-kleinzelligem Lungenkrebs, die mit Avastin behandelt werden, besteht das Risiko schwerer und in einigen Fällen tödlicher Lungenblutung/Hämoptyse. Patienten mit kürzlich aufgetretener Lungenblutung/Hämoptyse (> 2,5 ml hellrotes Blut) sollten nicht mit Avastin behandelt werden.
Kongestive Herzinsuffizienz (ICC) (siehe Abschnitt 4.8)
In klinischen Studien wurden Reaktionen berichtet, die mit einer CHF-Diagnose übereinstimmen. Die aufgetretenen Symptome reichten von einer asymptomatischen Reduktion der linksventrikulären Ejektionsfraktion bis hin zu symptomatischer CHF, die eine Behandlung oder einen Krankenhausaufenthalt erforderte. Bei der Behandlung von Patienten mit klinisch signifikanten kardiovaskulären Erkrankungen wie einer vorbestehenden koronaren Herzkrankheit oder CHF mit Avastin ist Vorsicht geboten.
Die meisten Patientinnen, bei denen eine CHF aufgetreten war, hatten metastasierten Brustkrebs und hatten zuvor eine Behandlung mit Anthrazyklinen oder eine Strahlentherapie der linken Brustwand erhalten oder hatten andere Risikofaktoren für CHF.
Bei Patienten aus der Studie AVF3694g, die eine Behandlung mit Anthrazyklinen erhielten und die zuvor keine Anthrazykline erhalten hatten, gab es keinen Anstieg der Inzidenz von CHF aller Grade in der Bevacizumab + Anthrazyklin-Gruppe im Vergleich zu Anthrazyklinen allein. Der Beginn von CHF 3 oder höher war manchmal häufiger bei Patienten, die mit Bevacizumab plus Chemotherapie behandelt wurden, als bei Patienten, die nur eine Chemotherapie erhielten. Diese Beobachtung stimmt mit den Ergebnissen überein, die bei Patienten aus anderen Studien zu metastasierendem Brustkrebs beobachtet wurden, die keine gleichzeitige Behandlung mit Anthrazyklin (NCI-CTCAE v.3) erhalten hatten (siehe Abschnitt 4.8).
Neutropenie und Infektionen (siehe Abschnitt 4.8)
Bei Patienten, die zusammen mit Avastin mit myelotoxischen Chemotherapieschemata behandelt wurden, wurden im Vergleich zur alleinigen Chemotherapie höhere Raten schwerer Neutropenie, febriler Neutropenie oder Infektionen mit oder ohne schwere Neutropenie (einschließlich einiger mit tödlichem Ausgang) beobachtet. Dies wurde hauptsächlich in Kombination mit Platin- oder Taxan-basierten Therapien bei der Behandlung von NSCLC, mBC und in Kombination mit Paclitaxel und Topotecan bei persistierendem, rezidivierendem oder metastasiertem Gebärmutterhalskrebs beobachtet.
Überempfindlichkeitsreaktionen / Infusionsreaktionen (siehe Abschnitt 4.8)
Bei Patienten besteht möglicherweise das Risiko, Infusions-/Überempfindlichkeitsreaktionen zu entwickeln.Eine genaue Beobachtung des Patienten während und nach der Verabreichung von Bevacizumab wird wie bei jeder Infusion humaner monoklonaler Antikörper zu erwarten. Wenn eine Reaktion auftritt, muss die Infusion abgebrochen und eine geeignete medikamentöse Therapie eingeleitet werden Eine systematische Prämedikation ist nicht gerechtfertigt.
Osteonekrose des Kiefers (ONM) (siehe Abschnitt 4.8)
Bei Krebspatienten, die mit Avastin behandelt wurden, wurden Fälle von ONM berichtet, von denen die meisten zuvor oder gleichzeitig eine intravenöse Bisphosphonattherapie erhalten hatten, für die ONM ein bekanntes Risiko darstellt.
Vorsicht ist geboten, wenn Avastin und intravenöse Bisphosphonate gleichzeitig oder nacheinander verabreicht werden.
Auch invasive zahnärztliche Eingriffe wurden als Risikofaktor identifiziert. Vor der Behandlung mit Avastin sollten eine zahnärztliche Untersuchung und eine geeignete zahnärztliche Prophylaxe erwogen werden.Wenn möglich, sollten invasive zahnärztliche Eingriffe bei Patienten vermieden werden, die zuvor eine intravenöse Bisphosphonat-Behandlung erhalten haben oder erhalten.
Intravitreale Anwendung
Avastin ist nicht für die intravitreale Anwendung formuliert
Augenerkrankungen
Nach der nicht genehmigten intravitrealen Anwendung von Avastin, bestehend aus Durchstechflaschen, die für die intravenöse Verabreichung bei Krebspatienten zugelassen sind, wurden sowohl bei einzelnen Patienten als auch bei Patientengruppen schwerwiegende okuläre Nebenwirkungen berichtet.Diese Reaktionen umfassen infektiöse Endophthalmitis, intraokulare Entzündung wie sterile Endophthalmitis, Uveitis, Vitreitis, Retinal Ablösung, Riss des retinalen Pigmentepithels, erhöhter Augeninnendruck, intraokulare Blutungen wie intravitreale Blutungen oder retinale und konjunktivale Blutungen. Einige dieser Reaktionen führten zu unterschiedlichem Sehverlust, einschließlich dauerhafter Blindheit.
Systemische Wirkungen nach intravitrealer Anwendung
Nach intravitrealer Anti-VEGF-Therapie wurde eine Verringerung der zirkulierenden VEGF-Konzentration nachgewiesen. Systemische Nebenwirkungen wie nicht-okuläre Blutungen und arterielle thromboembolische Reaktionen wurden nach intravitrealer Injektion von VEGF-Inhibitoren berichtet.
Eierstockversagen / Fruchtbarkeit
Avastin kann die weibliche Fertilität beeinträchtigen (siehe Abschnitte 4.6 und 4.8). Daher sollten therapeutische Strategien zur Erhaltung der Fertilität mit Patientinnen im gebärfähigen Alter besprochen werden, bevor eine Behandlung mit Avastin eingeleitet wird.
04.5 Wechselwirkungen mit anderen Arzneimitteln und sonstige Wechselwirkungen
Wirkung antineoplastischer Wirkstoffe auf die Pharmakokinetik von Bevacizumab
Basierend auf den Ergebnissen einer populationspharmakokinetischen Analyse wurden keine klinisch relevanten pharmakokinetischen Wechselwirkungen einer begleitenden Chemotherapie auf die Pharmakokinetik von Avastin beobachtet Es gab keine statistisch signifikanten oder klinisch relevanten Unterschiede in der Clearance von Avastin bei Patienten, die Avastin erhielten die Avastin in Kombination mit Interferon alfa-2a oder anderen Chemotherapien (IFL, 5-FU/LV, Carboplatin/Paclitaxel, Capecitabin, Doxorubicin oder Cisplatin/Gemcitabin) erhalten haben.
Wirkung von Bevacizumab auf die Pharmakokinetik anderer antineoplastischer Wirkstoffe
Die Ergebnisse einer Arzneimittelwechselwirkungsstudie zeigten keine signifikante Wirkung von Bevacizumab auf die Pharmakokinetik von Irinotecan und seinem aktiven Metaboliten SN38.
Die Ergebnisse einer Studie an Patienten mit metastasierendem Kolorektalkarzinom zeigten keinen signifikanten Einfluss von Bevacizumab auf die Pharmakokinetik von Capecitabin und seinen Metaboliten sowie auf die Pharmakokinetik von Oxaliplatin, wie durch den freien und Gesamtplatin-Assay bestimmt.
Die Ergebnisse einer Studie an Patienten mit Nierenzellkarzinom zeigten keine signifikante Wirkung von Bevacizumab auf die Pharmakokinetik von Interferon alfa-2a.
Die potenzielle Wirkung von Bevacizumab auf die Pharmakokinetik von Cisplatin und Gemcitabin wurde bei Patienten mit nicht-plattenepithelialem NSCLC untersucht.Die Ergebnisse der Studie zeigten, dass Bevacizumab keine signifikante Wirkung auf die Pharmakokinetik von Cisplatin hat.Angesichts der hohen Variabilität zwischen Patienten und Proben. Die Ergebnisse dieser Studie lassen keine endgültigen Schlussfolgerungen über die Auswirkungen von Bevacizumab auf die Pharmakokinetik von Gemcitabin zu.
Kombination von Bevacizumab und erkranktem Sunitinib
In zwei klinischen Studien zum metastasierten Nierenzellkarzinom wurde bei 7 von 19 Patienten, die mit der Kombination von Bevacizumab (10 mg/kg alle zwei Wochen) und Sunitinib-Malat (50 mg/Tag) behandelt wurden, eine mikroangiopathische hämolytische Anämie (MAHA) berichtet.
MAHA ist eine hämolytische Erkrankung, die mit einer Fragmentierung der roten Blutkörperchen, Anämie und Thrombozytopenie einhergehen kann. Darüber hinaus wurden bei einigen dieser Patienten Hypertonie (einschließlich hypertensiver Krisen), erhöhtes Kreatinin und neurologische Symptome beobachtet. Alle diese Manifestationen waren nach Absetzen von Bevacizumab und erkranktem Sunitinib reversibel (siehe Bluthochdruck, Proteinurie und PRES in Abschnitt 4.4).
Assoziation mit Platin- oder Taxan-basierten Therapien (siehe Abschnitte 4.4 und 4.8)
Höhere Raten schwerer Neutropenie, febriler Neutropenie oder Infektionen mit oder ohne schwere Neutropenie (einschließlich einiger mit tödlichem Ausgang) wurden hauptsächlich bei Patienten beobachtet, die mit Platin- oder Taxan-basierten Therapien zur Behandlung von NSCLC und mBC behandelt wurden.
Strahlentherapie
Die Sicherheit und Wirksamkeit einer gleichzeitigen Anwendung von Strahlentherapie und Avastin sind nicht erwiesen.
Monoklonale EGFR-Antikörper in Kombination mit Bevacizumab-haltigen Chemotherapieschemata
Es wurden keine Interaktionsstudien durchgeführt. Monoklonale EGFR-Antikörper sollten nicht zur Behandlung von mCRC in Kombination mit Bevacizumab-haltigen Chemotherapieschemata verabreicht werden. Die Ergebnisse der randomisierten Phase-III-Studien PACCE und CAIRO-2 bei Patienten mit mCRC legen nahe, dass die Anwendung monoklonaler Antikörper gegen EGFR Panitumumab bzw. Cetuximab in Kombination mit Bevacizumab zusammen mit einer Chemotherapie mit einer Verkürzung des Überlebens verbunden ist. progressionsfrei (PFS) und/oder Gesamtüberleben (OS) und höhere Toxizität als Bevacizumab zusammen mit Chemotherapie allein.
04.6 Schwangerschaft und Stillzeit
Frauen im gebärfähigen Alter
Frauen im gebärfähigen Alter sollten während der Behandlung (und bis zu 6 Monate danach) eine wirksame Empfängnisverhütung anwenden.
Schwangerschaft
Es liegen keine klinischen Studiendaten zur Anwendung von Bevacizumab bei Schwangeren vor Tierexperimentelle Studien haben eine Reproduktionstoxizität, einschließlich Missbildungen, gezeigt (siehe Abschnitt 5.3). Es ist bekannt, dass IgG die Plazenta passiert und Avastin die fetale Angiogenese hemmt und daher bei Anwendung während der Schwangerschaft schwere angeborene Anomalien verursacht Kombination mit bekannten embryotoxischen Chemotherapeutika (siehe Abschnitt 4.8) Avastin ist in der Schwangerschaft kontraindiziert (siehe Abschnitt 4.3).
Fütterungszeit
Es ist nicht bekannt, ob Bevacizumab in die Muttermilch übergeht. Da mütterliches IgG in die Muttermilch ausgeschieden wird und Bevacizumab das Wachstum und die Entwicklung des Babys beeinträchtigen kann (siehe Abschnitt 5.3), sollten Frauen während der Therapie mit dem Stillen aufhören und danach mindestens sechs Monate lang nicht stillen.
Fruchtbarkeit
Tierexperimentelle Studien zur Toxizität bei wiederholter Gabe haben gezeigt, dass Bevacizumab die weibliche Fertilität beeinträchtigen kann (siehe Abschnitt 5.3). In einer adjuvanten Phase-III-Behandlungsstudie, die bei Patienten mit Dickdarmkrebs durchgeführt wurde, zeigte eine „Parallelanalyse bei prämenopausalen Patientinnen“ eine höhere Inzidenz neuer Fälle von Ovarialversagen in der Bevacizumab-Gruppe als in der Kontrollgruppe. Die meisten Patientinnen erholten sich nach Absetzen der Bevacizumab-Behandlung wieder. Die langfristigen Auswirkungen einer Behandlung mit Bevacizumab auf die Fertilität sind nicht bekannt.
04.8 Nebenwirkungen
Zusammenfassung des Sicherheitsprofils
Das allgemeine Sicherheitsprofil von Avastin basiert auf Daten, die in klinischen Studien mit über 5200 Patienten mit verschiedenen Krebsarten gesammelt wurden, die hauptsächlich mit Avastin in Kombination mit einer Chemotherapie behandelt wurden.
Die schwerwiegendsten Nebenwirkungen waren die folgenden:
• Magen-Darm-Perforation (siehe Abschnitt 4.4),
• Blutungen, einschließlich Lungenblutung/Hämoptyse, die bei Patienten mit nicht-kleinzelligem Lungenkrebs häufiger auftritt (siehe Abschnitt 4.4),
• arterielle Thromboembolie (siehe Abschnitt 4.4).
Die am häufigsten beobachteten Nebenwirkungen in klinischen Studien bei mit Avastin behandelten Patienten waren Bluthochdruck, Müdigkeit oder Asthenie, Durchfall und Bauchschmerzen.
Die Analyse klinischer Daten zur Sicherheit weist darauf hin, dass das Auftreten von Hypertonie und Proteinurie im Zusammenhang mit der Avastin-Therapie wahrscheinlich dosisabhängig ist.
Liste der Nebenwirkungen in Form einer Tabelle
Die in diesem Abschnitt aufgeführten Nebenwirkungen fallen in die folgenden Häufigkeitskategorien: Sehr häufig (≥ 1/10); häufig (≥ 1/100 Jahre)
In den Tabellen 1 und 2 sind Nebenwirkungen aufgeführt, die mit der Anwendung von Avastin in Kombination mit verschiedenen Chemotherapieschemata in mehreren Indikationen verbunden sind.
Tabelle 1 zeigt alle Nebenwirkungen, die nach Häufigkeit geordnet sind und deren kausaler Zusammenhang mit Avastin ermittelt wurde auf der Grundlage von:
• Vergleichende Inzidenzen zwischen Behandlungsarmen klinischer Studien (mit einem Unterschied von mindestens 10 % im Vergleich zum Kontrollarm für NCI-CTCAE-Reaktionen vom Grad 1-5 oder einem Unterschied von mindestens 2 % im Vergleich zum Kontrollarm für Grad 3-5 Reaktionen nach "NCI-CTCAE),
• Sicherheitsstudien nach der Zulassung,
• spontane Berichterstattung,
• epidemiologische / nicht-interventionelle oder Beobachtungsstudien,
• oder durch eine Einzelfallbewertung.
Tabelle 2 gibt die Häufigkeit schwerer Nebenwirkungen an. Schwere Reaktionen sind definiert als unerwünschte Ereignisse mit einem Unterschied von mindestens 2 % zum Kontrollarm in klinischen Studien für Reaktionen vom Grad 3 bis 5 gemäß NCI-CTCAE Tabelle 2 enthält auch Nebenwirkungen, die laut Zulassungsinhaber als klinisch betrachtet werden erheblich oder schwerwiegend.
Nebenwirkungen nach Markteinführung sind in Tabelle 1 und Tabelle 2 aufgeführt, sofern zutreffend. Detaillierte Informationen zu diesen Reaktionen nach der Markteinführung sind in Tabelle 3 enthalten.
Die Nebenwirkungen sind in den folgenden Tabellen in die entsprechende Häufigkeitskategorie eingeordnet, basierend auf der höchsten beobachteten Inzidenz in einem beliebigen Anwendungsgebiet.
Innerhalb jeder Häufigkeitskategorie werden die Nebenwirkungen nach abnehmendem Schweregrad aufgeführt.
Einige der Nebenwirkungen sind Reaktionen, die häufig bei einer Chemotherapie beobachtet werden; Avastin kann diese Reaktionen jedoch in Kombination mit Chemotherapeutika verstärken. Beispiele hierfür sind das palmar-plantare Erythrodysästhesie-Syndrom mit pegyliertem liposomalem Doxorubicin oder Capecitabin, periphere sensorische Neuropathie mit Paclitaxel oder Oxaliplatin und Nagelerkrankungen oder Alopezie mit Paclitaxel
Tabelle 1 Nebenwirkungen nach Häufigkeit geordnet
Wenn Ereignisse in klinischen Studien als unerwünschte Arzneimittelwirkungen vom Grad oder vom Grad 3 bis 5 identifiziert wurden, wurde die höchste bei Patienten beobachtete Häufigkeit gemeldet. Die Daten sind nicht für unterschiedliche Behandlungsdauern angepasst.
a Weitere Informationen finden Sie in Tabelle 3 „Nach der Markteinführung gemeldete Nebenwirkungen“.
b Begriffe stellen eine Sammlung von Ereignissen dar, die eher ein medizinisches Konzept als eine einzelne Erkrankung oder bevorzugte Begriffe beschreiben MedDRA (Medical Dictionary for Regulatory Activities). Diese Gruppe von medizinischen Begriffen kann die gleiche zugrunde liegende Pathophysiologie implizieren (zB arterielle thromboembolische Reaktionen umfassen zerebrovaskuläre Ereignisse, Myokardinfarkt, vorübergehende ischämische Attacken und andere arterielle thromboembolische Reaktionen).
c Basierend auf einer Teilstudie mit 295 Patienten aus NSABP C-08.
d Weitere Informationen finden Sie im folgenden Abschnitt „Weitere Informationen zu bestimmten schwerwiegenden Nebenwirkungen“.
e Rektovaginale Fisteln sind die häufigsten gastrointestinalen Fisteln.
Tabelle 2 Schwere Nebenwirkungen nach Häufigkeit geordnet
Tabelle 2 gibt die Häufigkeit schwerer Nebenwirkungen an Schwere Reaktionen sind definiert als Nebenwirkungen mit einem Unterschied von mindestens 2 % zum Kontrollarm in klinischen Studien für Reaktionen des NCI-CTCAE-Grades 3 bis 5. Tabelle 2 enthält auch die von den Zulassung als klinisch signifikant oder schwerwiegend. Diese klinisch signifikanten Nebenwirkungen wurden in klinischen Studien berichtet, aber Reaktionen vom Grad 3 bis 5 erreichten nicht den Schwellenwert einer Differenz von mindestens 2 % im Vergleich zum Kontrollarm. Tabelle 2 enthält auch klinisch relevante Nebenwirkungen signifikante Nebenwirkungen, die nur nach der Markteinführung beobachtet wurden, daher sind Häufigkeit und Schweregrad gemäß NCI-CTCAE nicht bekannt. Daher wurden diese klinisch signifikanten Reaktionen in Tabelle 2 in der Spalte mit der Überschrift „Häufigkeit nicht bekannt“ aufgeführt.
a Begriffe stellen eine Sammlung von Ereignissen dar, die ein medizinisches Konzept beschreiben und nicht eine einzelne Erkrankung oder bevorzugte Begriffe MedDRA (Medizinisches Wörterbuch für regulatorische Aktivitäten). Diese Gruppe von medizinischen Begriffen kann die gleiche zugrunde liegende Pathophysiologie implizieren (zB arterielle thromboembolische Reaktionen umfassen zerebrovaskuläre Ereignisse, Myokardinfarkt, vorübergehende ischämische Attacken und andere arterielle thromboembolische Reaktionen).
b Weitere Informationen finden Sie im folgenden Abschnitt „Weitere Informationen zu bestimmten schwerwiegenden Nebenwirkungen“.
c Für weitere Informationen siehe Tabelle 3 „Nach der Markteinführung gemeldete Nebenwirkungen“
d Rektovaginale Fisteln sind die häufigsten der GI-vaginalen Fisteln.
Beschreibung spezifischer schwerwiegender Nebenwirkungen
Gastrointestinale (GI) Perforationen und Fisteln (siehe Abschnitt 4.4)
Die Avastin-Therapie wurde mit schweren Episoden einer gastrointestinalen Perforation in Verbindung gebracht.
Magen-Darm-Perforationen wurden in klinischen Studien mit einer „Inzidenz von weniger als 1 % bei Patienten mit metastasiertem Brustkrebs oder mit nicht-kleinzelligem und nicht plattenepithelialem Lungenkrebs, bis zu 2,0 % bei Patienten mit metastasiertem Nierenkrebs oder bei Patienten mit Patienten mit Eierstockkrebs, die sich einer Erstlinienbehandlung unterziehen, und bis zu 2,7 % (einschließlich Magen-Darm-Fistel und -Abszess) bei Patienten mit metastasierendem Dickdarmkrebs. In einer klinischen Studie mit Patienten mit persistierendem, rezidivierendem oder metastasiertem Zervixkarzinom (Studie GOG-0240) wurde bei 3,2 % der Patienten, die sich zuvor einer Beckenbestrahlung unterzogen hatten, über gastrointestinale Perforationen (allen Grades) berichtet.
Die Art und Schwere, mit denen diese Ereignisse auftraten, waren unterschiedlich: vom Vorhandensein von freier Luft, die durch direktes Abdomen-Röntgenbild nachgewiesen wurde, die ohne jegliche Behandlung verschwand, bis hin zu einer Darmperforation mit Bauchabszess und tödlichem Ausgang. In einigen Fällen lag eine zugrunde liegende Bauchentzündung aufgrund von Magengeschwüren, Tumornekrose, Divertikulitis oder Chemotherapie-assoziierter Kolitis vor.
Etwa ein Drittel der schweren Fälle von Magen-Darm-Perforation verliefen tödlich. Diese Zahl entspricht 0,2 % - 1 % aller mit Avastin behandelten Patienten.
Gastrointestinale Fisteln (jeglicher Schwere) wurden in klinischen Studien mit Avastin mit einer „maximalen Inzidenz von 2 % bei Patienten mit Eierstockkrebs und metastasierendem Kolorektalkarzinom“ berichtet. Solche Fisteln wurden jedoch bei Patienten mit anderen Krebsarten seltener berichtet.
Vaginal-gastrointestinale Fisteln in Studie GOG-0240
In einer Studie, die an Patienten mit persistierendem, rezidivierendem oder metastasiertem Zervixkarzinom durchgeführt wurde, betrug die Inzidenz von gastrointestinalen Fisteln 8,3 % bei Patienten, die mit Avastin behandelt wurden, und 0,9 % bei Patienten im Kontrollarm Fisteln in der Avastin + Chemotherapie-Gruppe war bei Patienten mit Rezidiven in zuvor bestrahlten Bereichen (16,7%) höher als bei Patienten mit Rezidiven in Bereichen, die nicht bestrahlt wurden. Entsprechende Häufigkeiten in der Kontrollgruppe nur mit Chemotherapie betrugen 1,1 % vs. 0,8% Patienten, die gastrointestinale Scheidenfisteln entwickeln, können auch einen Darmverschluss erleiden und müssen operiert und mit Stomapackungen versorgt werden.
Nicht-GI-Fisteln (siehe Abschnitt 4.4)
Die Avastin-Therapie wurde mit schweren Episoden von Fisteln in Verbindung gebracht, von denen einige tödlich verliefen.
In einer klinischen Studie bei Patienten mit persistierendem, rezidivierendem oder metastasiertem Zervixkarzinom (GOG-240) wurden bei 1,8 % der mit Avastin behandelten Patienten und bei 1,4 % der Patienten nicht-gastrointestinale Fisteln der weiblichen Vagina, Blase oder des Genitaltrakts berichtet im Steuerarm.
Gelegentliche Manifestationen (≥ 0,1 % - biliär) wurden bei den verschiedenen Indikationen beobachtet. Nach Markteinführung wurde auch über Fisteln berichtet.
Über Reaktionen wurde zu verschiedenen Zeitpunkten während der Therapie berichtet, die von einer Woche bis mehr als 1 Jahr nach Beginn der Behandlung mit Avastin reichten, wobei die meisten Reaktionen innerhalb der ersten 6 Monate der Therapie auftraten.
Heilungsprozess (siehe Abschnitt 4.4)
Da die Avastin-Therapie den Heilungsprozess beeinträchtigen kann, wurden Patienten, die sich innerhalb der letzten 28 Tage einer größeren Operation unterzogen hatten, von den Phase-III-Studien ausgeschlossen.
In klinischen Studien zu metastasiertem Dickdarm- oder Mastdarmkrebs gab es keine Hinweise auf ein erhöhtes Risiko für postoperative Blutungen oder Komplikationen im Heilungsprozess bei Patienten, die sich 28 bis 60 Tage vor Beginn der Avastin-Therapie größeren chirurgischen Eingriffen unterzogen postoperative Blutungen oder Komplikationen im Heilungsprozess, die innerhalb von 60 Tagen nach einem größeren chirurgischen Eingriff auftraten, wurden bei Patienten, die zum Zeitpunkt der Operation mit Avastin behandelt wurden, beobachtet, wobei die Inzidenz zwischen 10 % (4/40) und 20 % (3/15) lag.
Es wurde über schwerwiegende Wundheilungskomplikationen berichtet, einschließlich Anastomosenkomplikationen, von denen einige tödlich verliefen.
In Studien zu metastasiertem oder lokal rezidivierendem Brustkrebs wurden Heilungskomplikationen vom Grad 3 bis 5 bei bis zu 1,1 % der mit Avastin behandelten Patienten beobachtet, verglichen mit bis zu 0,9 % der Patienten der Kontrollarme (NCI-CTCAE v.3).
In klinischen Studien zu Eierstockkrebs wurden Wundheilungskomplikationen vom Grad 3 bis 5 bei bis zu 1,2 % der Patientinnen im Bevacizumab-Arm vs. 0,1 % des Kontrollarms (NCI-CTCAE v.3).
Hypertonie (siehe Abschnitt 4.4)
Bei Patienten, die mit Avastin behandelt wurden, wurde in klinischen Studien eine höhere Inzidenz von Hypertonie (alle Schweregrade) von bis zu 42,1 % beobachtet, verglichen mit 14 % bei Patienten, die mit der Kontrollgruppe behandelt wurden. Hypertonie vom Grad 3 und 4 (die orale Antihypertonika erfordert) wurde bei 0,4 % -17,9 % der mit Avastin behandelten Patienten beobachtet. Hypertonie Grad 4 (hypertensive Krise) trat bei 1,0 % der mit Avastin und Chemotherapie behandelten Patienten auf, verglichen mit 0,2 % der Patienten, die mit derselben Chemotherapie allein behandelt wurden (NCI-CTCAE v.3).
Im Allgemeinen wurde Hypertonie mit oralen Antihypertensiva wie Angiotensin-Converting-Enzym-Hemmern, Diuretika und Kalziumkanalblockern ausreichend kontrolliert.Dieses Ereignis führte in seltenen Fällen zu einem Abbruch der Avastin-Behandlung oder einem Krankenhausaufenthalt.
Es wurden sehr seltene Fälle von hypertensiver Enzephalopathie berichtet, von denen einige tödlich verliefen.
Das mit der Avastin-Therapie verbundene Bluthochdruckrisiko stand in keinem Zusammenhang mit den Ausgangsmerkmalen der Patienten, der Grunderkrankung oder Begleittherapien.
Posteriores reversibles Enzephalopathie-Syndrom "." (PRES) (siehe Abschnitt 4.4)
In seltenen Fällen wurden während der Behandlung von Patienten mit Avastin Anzeichen und Symptome im Zusammenhang mit PRES, einer seltenen neurologischen Erkrankung, berichtet. Manifestationen können Krampfanfälle, Kopfschmerzen, veränderter mentaler Status, Sehstörungen oder kortikale Blindheit mit oder ohne assoziierter Hypertonie umfassen. Die klinische Präsentation von PRES ist oft unspezifisch, so dass die Diagnose von PRES eine Bestätigung durch Bildgebung des Gehirns, vorzugsweise Magnetresonanztomographie (MRT), erfordert.
Bei Patienten mit Verdacht auf PRES wird zusätzlich zum Absetzen der Bevacizumab-Therapie eine frühzeitige Erkennung spezifischer Symptome und deren Behandlung einschließlich der Kontrolle des Bluthochdrucks (sofern mit schwerer unkontrollierter Hypertonie verbunden) empfohlen. Die Symptome verschwinden oder bessern sich normalerweise innerhalb von Tagen nach Beendigung der Behandlung, obwohl bei einigen Patienten einige neurologische Folgeerscheinungen aufgetreten sind.
Acht Fälle von PRES wurden in allen klinischen Studien gemeldet. Zwei von acht Fällen hatten keine radiologische Bestätigung durch MRT.
Proteinurie (siehe Abschnitt 4.4)
In klinischen Studien wurde zwischen 0,7 % und 38 % der mit Avastin behandelten Patienten Proteinurie festgestellt.
Die Proteinurie manifestierte sich mit einer Schwere, die von einer klinisch asymptomatischen, vorübergehenden und Spurenproteinurie bis zu einem nephrotischen Syndrom reichte; in den meisten Fällen handelte es sich um eine Proteinurie vom Grad 1 (NCI-CTCAE v.3). Proteinurie Grad 3 wurde bei bis zu 8,1 % der behandelten Patienten berichtet, Proteinurie Grad 4 (nephrotisches Syndrom) wurde bei 1,4 % der behandelten Patienten beobachtet. Proteinurie, die in klinischen Studien mit Avastin beobachtet wurde, war nicht mit Nierenversagen verbunden und erforderte selten ein dauerhaftes Absetzen der Therapie. Es wird empfohlen, die Proteinurie vor Beginn der Avastin-Therapie zu überprüfen. In vielen klinischen Studien führten Proteinurie-Spiegel ≥ 2 g / 24 h zum Absetzen von Avastin, bis der Spiegel unter 2 g / 24 h gefallen ist.
Blutung (siehe Abschnitt 4.4)
In klinischen Studien für alle Indikationen lag die Gesamtinzidenz von NCI-CTCAE v.3 Grad 3–5 Blutungsreaktionen zwischen 0,4 % und 6,9 % bei Patienten, die mit Avastin behandelt wurden, verglichen mit maximal 4,5 % der Patienten in der Kontrollgruppe mit Chemotherapie.
In einer klinischen Studie bei Patienten mit persistierendem, rezidivierendem oder metastasiertem Zervixkarzinom (Studie GOG-0240) wurden hämorrhagische Reaktionen vom Grad 3 bis 5 bei bis zu 8,3 % der mit Avastin in Kombination mit Paclitaxel und Topotecan behandelten Patienten berichtet, im Vergleich zu maximal 4,6 %. der mit Paclitaxel und Topotecan behandelten Patienten.
Die in klinischen Studien beobachteten hämorrhagischen Reaktionen waren überwiegend tumorassoziierte Blutungen (siehe unten) und geringfügige mukokutane Blutungen (z. B. Epistaxis).
Tumorassoziierte Blutungen (siehe Abschnitt 4.4)
Massive oder schwere Lungenblutungen/Hämoptysen wurden hauptsächlich in Studien an Patienten mit nicht-kleinzelligem Lungenkrebs (NSCLC) beobachtet. Mögliche Risikofaktoren sind: Plattenepithel-Histologie, Behandlung mit Antirheumatika / Antirheumatika, Behandlung mit Antikoagulanzien, vorangegangene Strahlentherapie, Avastin-Therapie, Arteriosklerose in der Anamnese, zentrale Tumorlokalisation und Tumorkavitation vor oder während der Therapie. Die einzigen Variablen, die statistisch signifikante Korrelationen mit Blutungen zeigten, waren Avastin-Therapie und Plattenepithel-Histologie NSCLC-Patienten mit bestätigter Plattenepithel- oder gemischter Plattenepithel-Histologie wurden von nachfolgenden Phasenstudien ausgeschlossen III, während Patienten mit unbekannter Tumorhistologie eingeschlossen wurden.
Bei Patienten mit NSCLC, mit Ausnahme von Patienten mit überwiegend Plattenepithel-Histologie, wurden Reaktionen aller Schweregrade mit einer Häufigkeit von bis zu 9 % bei Behandlung mit Avastin und Chemotherapie festgestellt, verglichen mit 5 % bei Patienten, die nur mit Chemotherapie behandelt wurden 3-5 Reaktionen wurden bei bis zu 2,3 % der mit Avastin und Chemotherapie behandelten Patienten beobachtet, im Vergleich zu
Magen-Darm-Blutungen, einschließlich rektale Blutungen und Melaena, wurden bei Patienten mit kolorektalem Karzinom berichtet und als tumorassoziierte Blutungen bewertet.
Auch bei anderen Tumorarten und -lokalisationen wurde selten über tumorassoziierte Blutungen berichtet, einschließlich Fälle von Blutungen im zentralen Nervensystem (ZNS) bei Patienten mit ZNS-Metastasen (siehe Abschnitt 4.4).
Die Inzidenz von ZNS-Blutungen bei Patienten mit nicht vorbehandelten ZNS-Metastasen unter Bevacizumab wurde in randomisierten klinischen Studien nicht prospektiv untersucht Krebs, 3 von 91 (3,3 %) Patienten mit Hirnmetastasen hatten ZNS-Blutungen (alle Grad 4) unter Behandlung mit Bevacizumab , verglichen mit 1 Fall (Grad 5) von 96 Patienten (1%), die nicht mit Bevacizumab behandelt wurden. In zwei nachfolgenden Studien an Patienten mit vorbehandelten Hirnmetastasen (mit ca. 800 Patienten) trat zum Zeitpunkt der Analyse ein Fall einer ZNS-Blutung Grad 2 bei 83 mit Bevacizumab (1,2%) behandelten Patienten auf zwischenzeitlich (NCI-CTCAE v.3).
In allen klinischen Studien mit Avastin „wurden bei bis zu 50 % der mit Avastin behandelten Patienten mukokutane Blutungen beobachtet. Die meisten davon waren Nasenbluten nach NCI-CTCAE v.3 Grad 1, die weniger als 5 Minuten andauerten und ohne medizinische Intervention und ohne die müssen Sie den Avastin-Dosierungsplan ändern. Klinische Daten zur Sicherheit deuten darauf hin, dass die Inzidenz geringfügiger mukokutaner Blutungen (z. B. Epistaxis) dosisabhängig sein kann.
Auch kleinere mukokutane Blutungsreaktionen an anderen Stellen wurden seltener registriert; zum Beispiel Zahnfleisch- oder Vaginalblutungen.
Thromboembolie (siehe Abschnitt 4.4)
Arterielle Thromboembolie: Bei Patienten, die mit Avastin behandelt wurden, wurde in allen Indikationen eine „gesteigerte Inzidenz von arteriellen thromboembolischen Reaktionen, einschließlich zerebrovaskuläre Ereignisse, Myokardinfarkt, transitorische ischämische Attacken und andere arterielle thromboembolische Reaktionen, beobachtet.
In klinischen Studien betrug die Gesamtinzidenz arterieller thromboembolischer Reaktionen bis zu 3,8 % in den Avastin-haltigen Armen verglichen mit bis zu 1,7 % in den Chemotherapie-Kontrollarmen. Tödliche Ereignisse wurden bei 0,8% der mit Avastin behandelten Patienten im Vergleich zu 0,5% der Patienten, die nur mit Chemotherapie behandelt wurden, berichtet. Zerebrovaskuläre Unfälle (einschließlich transitorischer ischämischer Attacken) wurden bei bis zu 2,3 % der mit Avastin in Kombination mit Chemotherapie behandelten Patienten im Vergleich zu 0,5 % der Patienten, die nur mit Chemotherapie behandelt wurden, berichtet. Ein Myokardinfarkt wurde bei 1,4 % der Patienten, die mit Avastin in Kombination mit Chemotherapie behandelt wurden, im Vergleich zu 0,7 % der Patienten, die nur mit Chemotherapie behandelt wurden, beobachtet.
In eine klinische Studie zur Bewertung von Avastin in Kombination mit 5-Fluorouracil/Folinsäure, AVF2192g, wurden Patienten mit metastasiertem Dickdarmkrebs, die keine Kandidaten für eine Behandlung mit Irinotecan waren, eingeschlossen. In dieser Studie wurden bei 11 % (11/100) der Patienten arterielle thromboembolische Reaktionen im Vergleich zu 5,8 % (6/104) in der Kontrollgruppe mit Chemotherapie beobachtet.
Venöse Thromboembolie: In klinischen Studien war die Häufigkeit venöser thromboembolischer Reaktionen bei Patienten, die mit Avastin in Kombination mit Chemotherapie behandelt wurden, ähnlich wie bei Patienten, die nur mit einer Kontroll-Chemotherapie behandelt wurden.Zu den venösen thromboembolischen Reaktionen zählen tiefe Venenthrombose, Lungenembolie und Thrombophlebitis.
In klinischen Studien für alle Indikationen lag die Gesamtinzidenz venöser thromboembolischer Reaktionen zwischen 2,8% und 17,3% der mit Avastin behandelten Patienten, verglichen mit 3,2% -15,6% in den Kontrollarmen.
venöse thromboembolische Reaktionen vom Grad 3–5 (NCI-CTCAE v.3) wurden bei bis zu 7,8 % der mit Chemotherapie plus Bevacizumab behandelten Patienten berichtet, im Vergleich zu bis zu 4,9 % der Patienten, die nur mit Chemotherapie behandelt wurden (in den verschiedenen Indikationen mit Ausnahme von persistierendem, rezidivierendem oder metastasiertem Gebärmutterhalskrebs).
In einer klinischen Studie bei Patienten mit persistierendem, rezidivierendem oder metastasiertem Zervixkarzinom (Studie GOG-0240) wurden venöse thromboembolische Ereignisse vom Grad 3 bis 5 bei bis zu 15,6 % der Patienten berichtet, die mit Avastin in Kombination mit Paclitaxel und Cisplatin gegen maximal 7,0 . behandelt wurden % der mit Paclitaxel und Cisplatin behandelten Patienten.
Patienten, bei denen eine venöse thromboembolische Reaktion aufgetreten ist, können ein höheres Rezidivrisiko haben, wenn sie Avastin in Kombination mit einer Chemotherapie erhalten als eine alleinige Chemotherapie.
Kongestive Herzinsuffizienz (ICC):
In klinischen Studien mit Avastin trat kongestive Herzinsuffizienz (CHF) bei allen bisher untersuchten Krebsindikationen auf, jedoch hauptsächlich bei Patientinnen mit metastasiertem Brustkrebs.In den vier Phase-III-Studien (AVF2119g, E2100, BO17708 und AVF3694g) bei Patientinnen mit metastasiertem Brustkrebs Grad 3 (NCI-CTCAE v.3) oder höher wurde mit einer „Inzidenz von bis zu 3,5 % der mit Avastin in Kombination mit einer Chemotherapie behandelten Patienten im Vergleich zu einem Maximum von 0, 9 % in den Kontrollarmen berichtet. Bei Patienten, die in die Studie AVF3694g aufgenommen wurden und gleichzeitig mit Bevacizumab mit Anthrazyklinen behandelt wurden, war die Inzidenz von CHF Grad 3 oder höher für den jeweiligen Bevacizumab- und Kontrollarm ähnlich wie in anderen Studien zu metastasierendem Brustkrebs beobachtet: 2,9% im Anthrazyklin + Bevacizumab-Arm und 0 % im Anthrazyklin + Placebo-Arm.Außerdem war in der Studie AVF3694g die beobachtete Inzidenz jedes CHF Grades im Anthrazyklin + Avastin-Arm (6, 2%) und im Anthrazyklin + Placebo-Arm (6,0%) ähnlich.
Die meisten Patienten, die während klinischer mBC-Studien eine CHF entwickelten, zeigten nach einer entsprechenden medizinischen Therapie eine Verbesserung der linksventrikulären Symptome und/oder der Funktion.
In den meisten klinischen Studien mit Avastin wurden Patienten mit vorbestehender NYHA-Stadium II-IV CHF (New Yorker Herzverband) wurden ausgeschlossen und daher liegen keine Informationen zum CHF-Risiko in dieser Population vor.
Eine frühere Anthrazykline-Exposition und/oder eine frühere Strahlentherapie der Brustwand können Risikofaktoren für die Entwicklung einer CHF darstellen.
Eine erhöhte Inzidenz von CHF wurde in einer klinischen Studie bei Patienten mit diffusem großzelligem B-Zell-Lymphom beobachtet, wenn sie mit Bevacizumab in Kombination mit einer kumulativen Dosis von Doxorubicin von mehr als 300 mg/m2 behandelt wurden.Diese Phase-III-Studie hatte das Ziel, Rituximab/Cyclophosphamid . zu vergleichen / Doxorubicin / Vincristin / Prednison (R-CHOP) in Kombination mit Bevacizumab mit R-CHOP ohne Bevacizumab. Während die Inzidenz von CHF in beiden Studienarmen höher war als zuvor für Doxorubin beobachtet, war der Prozentsatz im R-CHOP- und Bevacizumab-Arm höher.Diese Ergebnisse legen nahe, dass eine sorgfältige Abwägung in Erwägung gezogen werden sollte kumulative Dosen von Doxorubicin von mehr als 300 mg / m2 in Kombination mit Bevacizumab.
Überempfindlichkeitsreaktionen / Infusionsreaktionen (siehe Abschnitt 4.4 und Post-Marketing-Erfahrung unter)
In einigen klinischen Studien wurde bei Patienten, die Avastin in Kombination mit einer Chemotherapie erhielten, häufiger über anaphylaktische oder anaphylaktoide Reaktionen berichtet als bei Patienten, die nur eine Chemotherapie erhielten. Diese Reaktionen treten in einigen klinischen Studien mit Avastin häufig auf (bis zu 5 % der mit Bevacizumab behandelten Patienten).
Infektionen
In einer klinischen Studie bei Patienten mit persistierendem, rezidivierendem oder metastasiertem Zervixkarzinom (Studie GOG-0240) wurden bei bis zu 24 % der Patienten, die mit Avastin in Kombination mit Paclitaxel und Topotecan behandelt wurden, Infektionen vom Grad 3 bis 5 berichtet Patienten, die mit Paclitaxel und Topotecan behandelt werden.
Eierstockversagen / Fruchtbarkeit (siehe Abschnitte 4.4 und 4.6)
In der Phase-III-Studie NSABP C-08 mit Avastin zur adjuvanten Behandlung von Patienten mit Dickdarmkrebs wurde die Inzidenz neuer Fälle von Ovarialversagen, definiert als Amenorrhoe über 3 Monate oder länger, mit Blut-FSH-Spiegeln ≥ 30 mI.E./ml und negativem Serum-β-HCG-Schwangerschaftstest, wurde bei 295 prämenopausalen Frauen analysiert.Neue Fälle von Ovarialversagen wurden bei 2,6% der mit mFOLFOX-6 behandelten Patienten gemeldet, verglichen mit 39% in der Gruppe der Patienten, die mit mFOLFOX-6 + Bevacizumab behandelt wurden Nach Beendigung der Behandlung mit Bevacizumab erholte sich die Ovarialfunktion bei 86,2 % der untersuchten Patientinnen. Die langfristigen Auswirkungen von Bevacizumab auf die Fertilität sind nicht bekannt.
Änderungen von Laborparametern
Die Behandlung mit Avastin kann mit einer verminderten Anzahl von Neutrophilen und weißen Blutkörperchen sowie dem Vorhandensein von Protein im Urin verbunden sein.
In allen klinischen Studien traten bei Patienten, die mit Avastin behandelt wurden, die folgenden Veränderungen der Laborparameter Grad 3 und 4 (NCI-CTCAE v.3) mit einem Unterschied von mindestens 2 % zu den entsprechenden Kontrollgruppen auf: Hyperglykämie, erniedrigtes Hämoglobin, Hypokaliämie, Hyponatriämie , verringerte Anzahl weißer Blutkörperchen, erhöhte International Normalized Ratio (INR).
Andere besondere Bevölkerungsgruppen
Ältere Patienten
In randomisierten klinischen Studien wurde ein Alter > 65 Jahre mit einem erhöhten Risiko für die Entwicklung von arteriellen thromboembolischen Reaktionen, einschließlich zerebrovaskulären Unfällen (ACV), transitorischen ischämischen Attacken (TIA) und Myokardinfarkten (MI) in Verbindung gebracht Patienten im Alter > 65 Jahre waren Leukopenie und Thrombozytopenie vom Grad 3-4 (NCI-CTCAE v.3), Neutropenie, Durchfall, Übelkeit, Kopfschmerzen und Müdigkeit jeglichen Grades im Vergleich zu behandelten Patienten im Alter von ≤ 65 Jahren mit Avastin (siehe Abschnitte 4.4 und 4.8). unter der Überschrift Thromboembolie). In einer klinischen Studie war die Inzidenz von Hypertonie Grad ≥ 3 bei Patienten > 65 Jahre doppelt so hoch wie in der jüngeren Altersgruppe (
Bei älteren Patienten (> 65 Jahre), die mit Avastin behandelt wurden, traten im Vergleich zu Patienten im Alter von ≤ 65 Jahren, die mit Avastin behandelt wurden, keine höheren Inzidenzen für andere Reaktionen, einschließlich Magen-Darm-Perforation, Komplikationen beim Heilungsprozess, CHF und Blutungen, auf.
Kinder und Jugendliche
Die Sicherheit von Avastin bei Kindern und Jugendlichen ist nicht erwiesen.
Post-Marketing-Erfahrung
Tabelle 3 Nach Markteinführung berichtete Nebenwirkungen
* falls angegeben, wurde die Häufigkeit aus klinischen Studiendaten abgeleitet
Meldung von vermuteten Nebenwirkungen
Die Meldung vermuteter Nebenwirkungen, die nach der Zulassung des Arzneimittels aufgetreten sind, ist wichtig, da sie eine kontinuierliche Überwachung des Nutzen-Risiko-Verhältnisses des Arzneimittels ermöglicht. Angehörige von Gesundheitsberufen werden gebeten, jeden Verdachtsfall einer Nebenwirkung über das nationale Meldesystem zu melden. "Adresse http: //www.agenziafarmaco.gov.it/it/responsabili.
04.9 Überdosierung
Die beim Menschen untersuchte höchste Dosis (20 mg/kg Körpergewicht, intravenös alle 2 Wochen) wurde bei vielen Patienten mit schwerer Migräne in Verbindung gebracht.
05.0 PHARMAKOLOGISCHE EIGENSCHAFTEN
05.1 Pharmakodynamische Eigenschaften
Pharmakotherapeutische Gruppe: antineoplastische und immunmodulatorische Wirkstoffe, antineoplastische Wirkstoffe, andere antineoplastische Wirkstoffe, monoklonale Antikörper, ATC-Code: L01XC07.
Wirkmechanismus
Bevacizumab verhindert durch die Bindung an den vaskulären endothelialen Zellwachstumsfaktor (VEGF), ein wichtiger Promotor der Vaskulogenese und "Angiogenese", letztere daran, an seine Rezeptoren Flt-1 (VEGFR-1) und KDR (VEGFR-2) zu binden. , on die Oberfläche der Endothelzellen. Die Blockierung der biologischen Aktivität von VEGF verringert die Vaskularisierung von Tumoren, normalisiert die Resttumorvaskularisierung und hemmt die Bildung neuer Vaskularisierung, wodurch das Tumorwachstum verhindert wird.
Pharmakodynamische Wirkungen
Die Verabreichung von Bevacizumab oder seines entsprechenden Maus-Antikörpers in Tumor-Xenotransplantat-Modellen an Nacktmäusen zeigte „eine umfassende Antitumoraktivität bei menschlichen Krebsarten, einschließlich derjenigen des Dickdarms, der Brust, der Bauchspeicheldrüse und der Prostata. Das Fortschreiten der Metastasierung wurde blockiert und die mikrovaskuläre Permeabilität verringert.
Klinische Wirksamkeit
Metastasierender Dickdarm- oder Mastdarmkrebs (mCRC)
Die Sicherheit und Wirksamkeit der empfohlenen Dosis (5 mg/kg Körpergewicht alle zwei Wochen) bei metastasierendem Kolon- oder Rektumkarzinom wurde in drei randomisierten, aktiv kontrollierten klinischen Studien in Kombination mit einer Erstlinien-Chemotherapie auf Fluoropyrimidin-Basis Avastin . untersucht wurde mit zwei Chemotherapieschemata kombiniert:
• Studie AVF2107g: Wöchentliche Verabreichung von Irinotecan/Bolus von 5-Fluorouracil/Folinsäure (IFL) über insgesamt 4 Wochen jedes 6-Wochen-Zyklus (Saltz-Schema).
• Studie AVF0780g: in Kombination mit Bolus 5-Fluorouracil/Folinsäure (5-FU/FA) für insgesamt 6 Wochen jedes 8-wöchigen Zyklus (Roswell Park-Schema).
• Studie AVF2192g: in Kombination mit Bolus 5-FU/FA für insgesamt 6 Wochen jedes 8-wöchigen Zyklus (Roswell Park-Schema) bei Patienten, die als nicht optimale Kandidaten für eine Erstlinienbehandlung mit Irinotecan angesehen werden.
Drei zusätzliche Studien wurden mit Bevacizumab bei Patienten mit mCRC durchgeführt: Erstlinien (NO16966), Zweitlinien bei Patienten, die keine vorherige Behandlung mit Bevacizumab erhalten hatten (E3200) und Zweitlinien bei Patienten, die zuvor mit Bevacizumab der ersten Wahl behandelt wurden, die fortgeschritten war (ML18147). In diesen Studien wurde Bevacizumab in Kombination mit FOLFOX-4 (5FU/LV/Oxaliplatin), XELOX (Capecitabin/Oxaliplatin) und Fluoropyrimidin/Irinotecan oder Fluoropyrimidin/Oxaliplatin gemäß den folgenden Dosierungsschemata verabreicht:
• NO16966: Avastin 7,5 mg/kg Körpergewicht alle 3 Wochen in Kombination mit oralem Capecitabin und intravenösem Oxaliplatin (XELOX) oder Avastin 5 mg/kg alle 2 Wochen in Kombination mit Leucovorin plus Bolus 5-Fluorouracil, gefolgt von 5-Fluorouracil als An Infusion mit intravenösem Oxaliplatin (FOLFOX-4).
• E3200: Avastin 10 mg/kg Körpergewicht alle 2 Wochen in Kombination mit Leucovorin und Bolus 5-Fluorouracil, gefolgt von einer Infusion von 5-Fluorouracil mit intravenös verabreichtem Oxaliplatin (FOLFOX-4) bei Patienten, die zuvor nicht mit Bevacizumab behandelt wurden.
ML18147: Avastin 5,0 mg/kg Körpergewicht alle 2 Wochen oder Avastin 7,5 mg/kg Körpergewicht alle 3 Wochen in Kombination mit Fluoropyrimidin/Irinotecan oder Fluoropyrimidin/Oxaliplatin bei Patienten mit Krankheitsprogression nach einer Erstlinienbehandlung mit Bevacizumab. Die Anwendung eines Behandlungsschemas, das Irinotecan oder Oxaliplatin enthält, wurde in Abhängigkeit von der Erstlinienanwendung von Oxaliplatin oder Irinotecan geändert.
AVF2107g
In dieser randomisierten, doppelblinden, aktiv kontrollierten klinischen Phase-III-Studie wurde die Kombination von Avastin mit IFL in der Erstlinienbehandlung von metastasierendem Dickdarm- oder Mastdarmkrebs untersucht (Arm 1) oder IFL + Avastin (5 mg/kg alle 2 Wochen, Arm 2) Eine dritte Gruppe von 110 Patienten erhielt Bolus 5-FU/FA + Avastin (Arm 3) Die Aufnahme in Arm 3 wurde wie erwartet abgebrochen , sobald die Sicherheit von Avastin in Kombination mit dem IFL-Schema festgestellt und als akzeptabel erachtet wurde. Alle Behandlungen wurden bis zum Fortschreiten der Krankheit fortgesetzt. Das durchschnittliche Gesamtalter betrug 59,4 Jahre, 56,6 % der Patienten hatten a Performanz Status Ein ECOG von 0,43 % hatte einen Wert von 1 und 0,4 % einen Wert von 2. 15,5 % hatten zuvor eine Strahlentherapie erhalten und 28,4 % hatten eine Chemotherapie.
Das Gesamtüberleben war das primäre Ziel für die Bewertung der Wirksamkeit in der Studie. Die Zugabe von Avastin zur IFL-Therapie führte zu einer statistisch signifikanten Erhöhung des Gesamtüberlebens, des progressionsfreien Überlebens und der Gesamtansprechrate (siehe Tabelle 4) Der klinische Nutzen, gemessen am Gesamtüberleben, wurde in allen Untergruppen beobachtet , einschließlich der nach Alter, Geschlecht, Performanz Status, Lokalisation des Primärtumors, Anzahl der beteiligten Organe und Dauer der Metastasierung.
Die Wirksamkeitsergebnisse von Avastin in Kombination mit einer IFL-Chemotherapie sind in Tabelle 4 aufgeführt.
Tabelle 4 Wirksamkeitsergebnisse aus der Studie AVF2107g
auf 5 mg/kg alle 2 Wochen
b Bezogen auf den Querlenker
Unter den 110 Patienten, die vor dem Absetzen dieses Arms in Arm 3 (5-FU/FA + Avastin) randomisiert wurden, betrug die mediane Dauer des Gesamtüberlebens 18,3 Monate und das mediane progressionsfreie Überleben 8,8 Monate.
AVF2192g
Diese randomisierte, doppelblinde, aktiv kontrollierte klinische Phase-II-Studie untersuchte die Wirksamkeit und Sicherheit von Avastin in Kombination mit 5-FU/Folinsäure in der Erstlinienbehandlung von metastasierendem Darmkrebs bei Nichtpatienten Irinotecan-Erstlinientherapie. Einhundertfünf Patienten wurden randomisiert dem 5-FU/FA + Placebo-Arm und 104 Patienten dem 5-FU/FA + Avastin-Arm (5 mg/kg alle 2 Wochen) zugeteilt. Alle Behandlungen wurden fortgesetzt Bis zur Krankheitsprogression Die Zugabe von Avastin 5 mg/kg alle zwei Wochen zu 5-FU/FA führte zu höheren objektiven Ansprechraten, einem signifikant längeren progressionsfreien Überleben und einer Tendenz zu einem längeren Überleben als die 5-FU/FA-Chemotherapie allein.
AVF0780g
In dieser randomisierten, aktiv kontrollierten, offenen klinischen Phase-II-Studie wurde Avastin in Kombination mit 5-FU/FA in der Erstlinienbehandlung von metastasierendem Darmkrebs untersucht. Das mediane Alter betrug 64 Jahre. 19 % der Patienten hatten zuvor eine Chemotherapie und 14 % eine Strahlentherapie erhalten. 71 Patienten wurden randomisiert und erhielten entweder 5-FU / FA als Bolus oder die 5-FU / FA-Kombination. + Avastin (5 mg/kg alle 2 Wochen). Eine dritte Gruppe von 33 Patienten erhielt Bolus 5-FU/FA + Avastin (10 mg/kg alle 2 Wochen) Die Patienten wurden bis zum Fortschreiten der Krankheit behandelt. Endpunkt die primären schwerpunkte der studie waren die objektive ansprechrate und das progressionsfreie überleben. Die Zugabe von Avastin 5 mg / kg alle zwei Wochen zu 5-FU / FA führte zu höheren objektiven Ansprechraten, längerem progressionsfreiem Überleben und einem Trend zu einem längeren Überleben im Vergleich zur alleinigen 5-FU / FA-Chemotherapie (siehe Tabelle 5). Daten stimmen mit den Ergebnissen der Studie AVF2107g überein.
Die Wirksamkeitsdaten aus den Studien AVF0780g und AVF2192g, in denen die Anwendung von Avastin in Kombination mit einer 5-FU/FA-Chemotherapie untersucht wurde, sind in Tabelle 5 zusammengefasst.
04.7 Auswirkungen auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen
Avastin hat keinen oder einen zu vernachlässigenden Einfluss auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen. Bei der Anwendung von Avastin wurde jedoch über Schläfrigkeit und Synkope berichtet (siehe Tabelle 1 Abschnitt 4.8) Patienten, bei denen Symptome auftreten, die ihr Sehvermögen, ihre Konzentrationsfähigkeit oder ihre Reaktionsfähigkeit beeinträchtigen, sollten angewiesen werden, kein Fahrzeug zu führen und keine Maschinen zu bedienen, bis die Symptome verschwinden.
Tabelle 5 Wirksamkeitsdaten aus den Studien AVF0780g und AVF2192g
NO16966
Dies war eine randomisierte, doppelblinde (für Bevacizumab) Phase-III-Studie zur Bewertung von Avastin 7,5 mg/kg in Kombination mit oralem Capecitabin und Oxaliplatin i.v. (XELOX), verabreicht in 3-wöchigen Zyklen, oder Avastin 5 mg/kg in Kombination mit Leucovorin und Bolus 5-Fluorouracil, gefolgt von 5-Fluorouracil als Infusion mit Oxaliplatin i.v. (FOLFOX-4) in 2-wöchigen Zyklen verabreicht. Die Studie bestand aus zwei Phasen: einem ersten Teil mit 2 Armen (Teil I), in dem die Patienten in zwei verschiedene Behandlungsgruppen (XELOX und FOLFOX-4) randomisiert wurden, und einem nachfolgenden Teil mit 4 Armen 2 x 2 faktoriell (Teil II), wobei Die Patienten wurden in vier Behandlungsgruppen randomisiert (XELOX + Placebo, FOLFOX-4 + Placebo, XELOX + Avastin, FOLFOX-4 + Avastin). In Teil II wurde die Behandlungszuweisung in Bezug auf die Avastin-Verabreichung doppelt verblindet.
Etwa 350 Patienten wurden in Teil II der Studie in jeden der 4 Studienarme randomisiert.
Tabelle 6 Behandlungsschemata in Studie NO16966 (mCRC)
Der primäre Parameter zur Bewertung der Wirksamkeit der Studie war die Dauer des progressionsfreien Überlebens.Es gab zwei verschiedene Hauptziele in dieser Studie: zu zeigen, dass XELOX FOLFOX-4 nicht unterlegen war und zu zeigen, dass Avastin in Kombination mit FOLFOX-4 oder XELOX-Chemotherapie einer alleinigen Chemotherapie überlegen war. Beide Hauptziele wurden erreicht:
• Die Nichtunterlegenheit der XELOX-haltigen Arme im Vergleich zu den FOLFOX-4-haltigen Armen im Gesamtvergleich wurde hinsichtlich des progressionsfreien Überlebens und des Gesamtüberlebens in der gemäß Protokoll behandelten geeigneten Population nachgewiesen.
• Die Überlegenheit der Avastin-haltigen Arme gegenüber den reinen Chemotherapie-Armen im Gesamtvergleich wurde hinsichtlich des progressionsfreien Überlebens in der ITT-Population nachgewiesen (Tabelle 7).
Sekundäre Analysen des PFS, basierend auf der Bewertung des Ansprechens der Patienten unter der Behandlung, bestätigten den signifikant überlegenen klinischen Nutzen für Patienten, die mit Avastin behandelt wurden (Analysen in Tabelle 7 gezeigt), was mit dem statistisch signifikanten Nutzen übereinstimmt, der in der gepoolten Analyse beobachtet wurde.
Tabelle 7 Wichtige Wirksamkeitsergebnisse für die „Überlegenheitsanalyse (ITT-Population“) „Studie NO16966“
* Gesamtüberlebensanalyse zum klinischen Cut-off zum 31. Januar 2007
** Primäranalyse zum klinischen Cut-off zum 31. Januar 2006
a Relativ zum Querlenker
In der mit FOLFOX behandelten Untergruppe betrug das mediane PFS 8,6 Monate bei den mit Placebo behandelten Patienten und 9,4 Monate bei den mit Bevacizumab behandelten Patienten, HR = 0,89, 97,5% KI = [0,73; 1,08]; p-Wert = 0,1871, während die entsprechenden Ergebnisse in der mit XELOX behandelten Untergruppe 7,4 vs. 9,3 Monate, HR = 0,77, 97,5% KI = [0,63; 0,94]; p-Wert = 0,0026.
In der FOLFOX-Untergruppe betrug das mediane Gesamtüberleben 20,3 Monate bei den mit Placebo behandelten Patienten und 21,2 Monate bei den mit Bevacizumab behandelten Patienten, HR = 0,94, 97,5% KI = [0,75; 1.16]; p-Wert = 0,4937, während die entsprechenden Ergebnisse in der mit XELOX behandelten Untergruppe 19,2 vs. 21,4 Monate, HR = 0,84, 97,5% KI = [0,68; 1,04]; p-Wert = 0,0698.
ECOG E3200
Dies war eine randomisierte, offene, kontrollierte Phase-III-Studie zur Bewertung von Avastin 10 mg/kg in Kombination mit Leucovorin und 5-Fluorouracil als Bolus, gefolgt von 5-Fluorouracil als Infusion mit Oxaliplatin i.v. (FOLFOX-4), verabreicht in 2-wöchigen Zyklen bei vorbehandelten Patienten (zweite Therapie) mit fortgeschrittenem Dickdarmkrebs. In den Chemotherapie-Armen wurde das FOLFOX-4-Schema mit den gleichen Dosierungen und dem gleichen Zeitplan wie in Tabelle 6 für die Studie NO16966 verwendet.
Der primäre Wirksamkeitsparameter der Studie war das Gesamtüberleben, definiert als die Zeit von der Randomisierung bis zum Tod jeglicher Ursache.829 Patienten wurden randomisiert (292 FOLFOX-4, 293 Avastin + FOLFOX-4 und 244 Avastin). .) Die Zugabe von Avastin zum FOLFOX-4-Regime verlängerte das Überleben statistisch signifikant. Statistisch signifikante Verbesserungen des progressionsfreien Überlebens und der objektiven Ansprechrate wurden ebenfalls beobachtet (siehe Tabelle 8).
Tabelle 8 Ergebnisse zur Wirksamkeit der Studie E3200
Es gab keinen signifikanten Unterschied in der Gesamtüberlebensdauer zwischen Patienten, die Avastin-Monotherapie erhielten, und Patienten, die mit FOLFOX-4 behandelt wurden. Das progressionsfreie Überleben und die objektive Ansprechrate waren im Avastin-Monotherapie-Arm niedriger als im FOLFOX-4-Arm.
ML18147
Diese randomisierte, kontrollierte, offene klinische Phase-III-Studie untersuchte die Anwendung von Avastin 5,0 mg/kg alle 2 Wochen oder 7,5 mg/kg alle 3 Wochen in Kombination mit einer auf Fluoropyrimidin basierenden Chemotherapie im Vergleich zu einer Chemotherapie mit Fluoropyrimidin-Monotherapie bei Patienten mit mCRC, die nach einer Erstlinienbehandlung mit Bevacizumab fortgeschritten sind.
Patienten mit histologisch bestätigtem mCRC und Krankheitsprogression wurden innerhalb von 3 Monaten nach Absetzen der Erstlinientherapie mit Bevacizumab 1:1 randomisiert, um eine Chemotherapie auf Fluoropyrimidin/Oxaliplatin- oder Fluoropyrimidin/Irinotecan-Basis zu erhalten (Chemotherapie änderte sich je nach erhaltener Erstlinien-Chemotherapie) mit oder ohne Bevacizumab Die Behandlung wurde bis zur Krankheitsprogression oder bis zur Entwicklung einer inakzeptablen Toxizität fortgesetzt Der primäre Endpunkt der Studie war das Gesamtüberleben, definiert als die Zeit seit der Randomisierung bis zum Tod jeglicher Ursache.
820 Patienten wurden randomisiert. Die Zugabe von Bevacizumab zu einer auf Fluoropyrimidin basierenden Chemotherapie führte zu einer statistisch signifikanten Verlängerung des Überlebens von Patienten mit mCRC, die nach einer Erstlinienbehandlung mit Bevacizumab (ITT = 819) eine Progression aufwiesen (siehe Tabelle 9).
Tabelle 9 Ergebnisse zur Wirksamkeit der Studie ML18147 (ITT-Population)
a 5,0 mg/kg alle 2 Wochen oder 7,5 mg/kg alle 3 Wochen
Statistisch signifikante Verbesserungen wurden auch beim progressionsfreien Überleben beobachtet. Die objektive Ansprechrate war in beiden Behandlungsarmen niedrig und der Unterschied nicht signifikant.
Studie E3200 verwendete eine Bevacizumab-Dosis von 5 mg/kg/Woche bei Patienten, die zuvor nicht mit Bevacizumab behandelt wurden, während Studie ML18147 eine Bevacizumab-Dosis von 2,5 mg/kg/Woche bei mit Bevacizumab vorbehandelten Patienten verwendete. Ein Vergleich zwischen Studien in Bezug auf Wirksamkeit und Sicherheit wird durch die Unterschiede zwischen den Studien selbst, insbesondere in Bezug auf die Patientenpopulation, die zuvor mit Bevacizumab und Chemotherapie behandelt wurde, eingeschränkt. Beide Bevacizumab-Dosen von 5 mg/kg/Woche und 2,5 mg/kg/Woche lieferten einen statistisch signifikanten Nutzen für das OS (HR 0,751 in Studie E3200; HR 0,81 in Studie ML18147) und PFS (HR 0,518 in Studie E3200; HR 0,68 in Studie ML18147) . In Bezug auf die Sicherheit gab es in Studie E3200 im Vergleich zu Studie ML18147 eine höhere Gesamtinzidenz von UE vom Grad 3–5.
Metastasierter Brustkrebs (mBC)
Zwei große Phase-III-Studien wurden mit dem Ziel durchgeführt, die Wirkung einer Behandlung mit Avastin in Kombination mit zwei verschiedenen Chemotherapie-Schemata im Hinblick auf das PFS als primären Endpunkt zu untersuchen. In beiden Studien wurde ein signifikanter Anstieg des PFS beobachtet und statistischer Sicht.
Nachfolgend sind die PFS-Ergebnisse für die einzelnen Chemotherapeutika der Indikation zusammengefasst:
• Studie E2100 (Paclitaxel)
• 5,6 Monate Anstieg des medianen PFS, HR 0,421 (p
• Studie AVF3694g (Capecitabin)
• Anstieg des medianen PFS um 2,9 Monate, HR 0,69 (p = 0,0002, 95 %-KI 0,56, 0,84)
Weitere Details zu den einzelnen Studien finden Sie weiter unten.
ECOG E2100
Studie E2100 ist eine multizentrische, offene, randomisierte, aktiv kontrollierte klinische Studie zur Untersuchung von Avastin in Kombination mit Paclitaxel bei metastasiertem oder lokal rezidivierendem Brustkrebs bei Patientinnen, die zuvor keine Chemotherapie wegen metastasierter und lokal rezidivierender Erkrankungen erhalten haben. Die Patienten wurden randomisiert Paclitaxel allein (90 mg/m2 als 1-stündige i.v.-Infusion einmal wöchentlich für drei von vier Wochen) oder in Kombination mit Avastin (10 mg/kg als i.v.-Infusion alle zwei Wochen) zugeteilt. Zur Behandlung von Metastasen war eine vorherige Hormontherapie erlaubt. Eine adjuvante Taxantherapie war nur erlaubt, wenn sie mindestens 12 Monate vor Studieneinschluss abgeschlossen wurde.Unter den 722 Patienten in der Studie hatte die Mehrheit der Patienten eine HER2-negative Erkrankung (90%), wobei eine kleine Anzahl von Patienten berichtete, dass sie eine unbekannte ( 8 %) oder bestätigt positiver (2 %) HER2-Status, der zuvor mit Trastuzumab behandelt wurde oder für eine Trastuzumab-Therapie als nicht geeignet erachtet wurde.Zusätzlich hatten 65 % der Patienten in 19 % der Fälle eine adjuvante Taxan-basierte Chemotherapie und in 49 % der Fälle Anthrazykline erhalten Patienten mit Zentralnervensystem-Metastasen, einschließlich zuvor behandelter oder resezierter Hirnläsionen, wurden ausgeschlossen.
In Studie E2100 wurden die Patienten bis zur Krankheitsprogression behandelt. In Fällen, in denen eine vorzeitige Beendigung der Chemotherapie erforderlich war, wurde die Avastin-Monotherapie bis zum Fortschreiten der Erkrankung fortgesetzt. Die Patientencharakteristika waren in den beiden Studienarmen ähnlich. Der primäre Endpunkt der Studie war das progressionsfreie Überleben (PFS), basierend auf der Beurteilung der Krankheitsprogression durch die Prüfärzte, zusätzlich wurde eine unabhängige Bewertung des primären Endpunkts durchgeführt. Die Ergebnisse dieser Studie sind in Tabelle 10 aufgeführt.
Tabelle 10 Wirksamkeitsergebnisse aus Studie E2100
* Primäranalyse
Der klinische Nutzen von Avastin, bewertet in Bezug auf das PFS, wurde in allen vordefinierten analysierten Untergruppen beobachtet (einschließlich krankheitsfreies Intervall, Anzahl der Metastasenstellen, vorherige adjuvante Chemotherapie-Einnahme und Östrogenrezeptorstatus (RE)).
AVF3694g
AVF3694g ist eine multizentrische, randomisierte, placebokontrollierte Phase-III-Studie zur Bewertung der Wirksamkeit und Sicherheit von Avastin in Kombination mit Chemotherapie im Vergleich zu Chemotherapie plus Placebo in der Erstlinienbehandlung von Patientinnen mit metastasiertem oder HER2-negativem Brustkrebs.
Das Chemotherapieschema wurde nach Ermessen des Prüfarztes vor der Randomisierung im Verhältnis 2:1 gewählt, um Chemotherapie plus Avastin oder Chemotherapie plus Placebo zu erhalten. Chemotherapie-Optionen umfassten Capecitabin, Taxane (proteingebunden Paclitaxel, Docetaxel) und anthrazyklinhaltigen Therapien (Doxorubicin / Cyclophosphamid, Epirubicin / Cyclophosphamid, 5-Fluorouracil / Doxorubicin / Cyclophosphamid, 5-Fluorouracil / Epirubicin / Cyclophosphamid) alle 3 Wochen verabreicht. Avastin oder Placebo wurde alle drei Wochen in einer Dosis von 15 mg/kg verabreicht.
Diese Studie umfasste eine verblindete Behandlungsphase, eine optionale offene Phase nach Krankheitsprogression und a nachverfolgenÜberleben zu bewerten. Während der verblindeten Behandlungsphase erhielten die Patienten alle 3 Wochen eine Chemotherapie und Medikamente (Avastin oder Placebo) bis zur Krankheitsprogression, behandlungslimitierenden Toxizität oder Tod. Bei dokumentierter Krankheitsprogression könnten Patienten, die in die optionale Open-Label-Phase aufgenommen wurden, Avastin in Kombination mit einer Vielzahl zugelassener Second-Line-Medikamente erhalten.
Statistische Analysen wurden unabhängig für die beiden Patientenkohorten durchgeführt: 1) Patienten, die Capecitabin in Kombination mit Avastin oder Placebo erhielten; 2) Patienten, die sich einer Taxan- oder Anthrazyklin-basierten Therapie in Kombination mit Avastin oder Placebo unterziehen. L"Endpunkt Primärstudie war PFS, wie vom Prüfarzt beurteilt. Außerdem ist die "Endpunkt Primary wurde auch von einem Independent Review Committee (IRC) evaluiert.
Die Ergebnisse dieser Studie aus der im Protokoll definierten abschließenden Analyse, die in der statistisch unabhängigen Potenzkohorte von Patienten durchgeführt wurde, die mit Capecitabin aus der Studie AVF3694g für progressionsfreies Überleben und Ansprechraten behandelt wurden, sind in Tabelle 11 dargestellt. Ergebnisse aus einem „explorativen Gesamtüberleben“ Analyse, die weitere 7 Monate umfasst nachverfolgen (ungefähr 46 % der Patienten waren gestorben) sind ebenfalls indiziert. Der Prozentsatz der Patienten, die Avastin in der offenen Phase erhielten, betrug 62,1 % im Capecitabin + Placebo-Arm und 49,9 % im Capecitabin + Avastin-Arm.
Tabelle 11 Wirksamkeitsergebnisse für Studie AVF3694g: "." Capecitabinaae Avastin / Placebo (Cap + Avastin / Pl)
1000 mg / m2 oral zweimal täglich für 14 Tage alle 3 Wochen verabreicht
b Stratifizierte Analyse einschließlich aller Progressions- und Todesereignisse mit Ausnahme derer, für die eine nicht protokollarische Behandlung (NPT) vor der dokumentierten Progression eingeleitet wurde; Daten dieser Patienten wurden bei der letzten Tumorbewertung vor Beginn der NPT zensiert.
Es wurde eine "nicht stratifizierte Analyse des PFS (Investigator-Assessed)" durchgeführt, ohne Patienten zu zensieren, bei denen eine protokolllose Behandlung (NPT) vor der Krankheitsprogression eingeleitet wurde. Die Ergebnisse dieser Analysen waren den Ergebnissen der Primäranalyse sehr ähnlich des PFS.
Nicht-kleinzelliger Lungenkrebs (NSCLC)
Die Sicherheit und Wirksamkeit von Avastin als Zusatz zu einer platinbasierten Chemotherapie in der Erstlinienbehandlung von Patienten mit nicht-kleinzelligem nicht-kleinzelligem Lungenkrebs (NSCLC) wurde in den Studien E4599 und BO17704 untersucht mit Bevacizumab-Dosis von 15 mg/kg einmal alle 3 Wochen Die Studie BO17704 zeigte, dass sowohl Bevacizumab-Dosen von 7,5 mg/kg als auch 15 mg/kg einmal alle 3 Wochen das progressionsfreie Überleben und die Ansprechrate erhöhen.
E4599
Studie E4599 war eine multizentrische, offene, randomisierte, wirkstoffkontrollierte klinische Studie zur Bewertung von Avastin als Erstlinienbehandlung von Patienten mit lokal fortgeschrittenem NSCLC (Stadium IIIb mit malignem Pleuraerguss), das metastasiert oder rezidiviert ohne Histologie ist Zelle.
Die Patienten wurden randomisiert einer Behandlung mit platinbasierter Chemotherapie (Paclitaxel 200 mg/m2 und Carboplatin AUC = 6,0, beide durch IV-Infusion (PC) am Tag 1 jedes Zyklus von 3 Wochen bis zu 6 Zyklen oder PC in Kombination mit Avastin bei a Dosis von 15 mg/kg i.v. Infusion am Infusionstag 1 jedes 3-Wochen-Zyklus Nach Abschluss von 6 Zyklen Carboplatin-Paclitaxel-Chemotherapie oder vorzeitigem Absetzen der Chemotherapie erhielten Patienten im Avastin + Carboplatin-Arm-Paclitaxel weiterhin Avastin als Monotherapie alle 3 Wochen bis zur Krankheitsprogression wurden 878 Patienten in die beiden Arme randomisiert.
Während der Studie erhielten 32,2 % (136/422) der Patienten, die die Studienbehandlung erhielten, 7-12 Verabreichungen von Avastin und 21,1 % (89/422) erhielten 13 oder mehr Verabreichungen von Avastin.
Der primäre Endpunkt war die Überlebensdauer, die Ergebnisse sind in Tabelle 12 dargestellt.
Tabelle 12 Wirksamkeitsergebnisse aus Studie E4599
In einer explorativen Analyse war der Gesamtüberlebensvorteil von Avastin in der Untergruppe der Patienten ohne Adenokarzinomhistologie weniger relevant.
BO17704
Studie BO17704 war eine randomisierte, doppelblinde Phase-III-Studie mit Avastin zusätzlich zu Cisplatin und Gemcitabin im Vergleich zu Placebo, Cisplatin und Gemcitabin bei Patienten mit lokal fortgeschrittenem nicht-plattenepithelialen NSCLC (Stadium III b mit supraklavikulärer Lymphknotenmetastasierung oder malignem Pleuraerguss oder perikardial), metastasierend oder rezidivierend, die keine vorherige Chemotherapie erhalten hatten. L"Endpunkt primär war das progressionsfreie Überleben; unter den Endpunkt Sekundäre Studien umfassten die Gesamtüberlebensdauer.
Die Patienten wurden randomisiert einer platinbasierten Chemotherapie, Cisplatin 80 mg/m2 intravenöser Infusion an Tag 1 und Gemcitabin 1250 mg/m2 intravenöser Infusion an den Tagen 1 und 8 jedes 3-wöchigen Zyklus bis zu 6 Zyklen (KG) mit Placebo oder KG mit Avastin in einer Dosis von 7,5 oder 15 mg / kg durch IV-Infusion an Tag 1 jedes 3-Wochen-Zyklus. In den Avastin-Armen konnten Patienten Avastin als Monotherapie alle 3 Wochen bis zum Fortschreiten der Krankheit oder bis zu einer nicht tolerierbaren Toxizität erhalten. Die Ergebnisse der Studie zeigten, dass 94 % (277/296) der in Frage kommenden Patienten weiterhin Bevacizumab als Monotherapie in Zyklus 7 erhielten einen Einfluss auf die Gesamtüberlebensanalyse.
Die Wirksamkeitsergebnisse sind in Tabelle 13 dargestellt.
Tabelle 13 Wirksamkeitsergebnisse aus der Studie BO17704
Patienten mit messbarer Erkrankung zu Studienbeginn
Fortgeschrittenes und / oder metastasiertes Nierenzellkarzinom (mRCC)
Avastin in Kombination mit Interferon alfa-2a zur Erstlinienbehandlung von fortgeschrittenem und/oder metastasiertem Nierenzellkarzinom (BO17705)
Dies war eine doppelblinde, randomisierte Phase-III-Studie zur Bewertung der Wirksamkeit und Sicherheit von Avastin in Kombination mit Interferon (IFN) alpha-2a im Vergleich zu Interferon (IFN) alpha-2a allein in der Erstlinienbehandlung behandelt) einen Karnofsky Performance Status (KPS) ≥ 70 %, keine ZNS-Metastasen und „ausreichende Organfunktion“ aufwiesen. Die Patienten wurden wegen primärem Nierenzellkarzinom nephrektomiert. Avastin wurde in einer Dosis von 10 mg/kg alle 2 Wochen bis zur Erkrankung verabreicht IFN alfa-2a wurde bis zu 52 Wochen lang oder bis zur Krankheitsprogression in der empfohlenen Anfangsdosis von 9 Mio. IE dreimal pro Woche verabreicht, was eine Dosisreduktion auf bis zu 3 Mio. E nach Ländern und Motzer-Kriterien und Behandlungsarmen waren hinsichtlich prognostischer Faktoren gut ausgewogen das.
Der Endpunkt Primär der Studie war das Gesamtüberleben, mit Endpunkt sekundär einschließlich progressionsfreies Überleben. Die Zugabe von Avastin zu IFN-alpha-2a erhöhte das PFS und die objektive Ansprechrate signifikant. Diese Ergebnisse wurden durch eine unabhängige radiologische Untersuchung bestätigtEndpunkt Das primäre Gesamtüberleben war nicht signifikant (HR = 0,91). Ein großer Teil der Patienten (ca. 63 % IFN/Placebo; 55 % Avastin/IFN) erhielt nach Studienende eine Reihe nicht näher spezifizierter Krebstherapien, einschließlich antineoplastischer Wirkstoffe, die die Bewertung des Gesamtüberlebens beeinflusst haben könnten.
Die Wirksamkeitsergebnisse sind in Tabelle 14 gezeigt.
Tabelle 14 Wirksamkeitsergebnisse der Studie BO17705
Eine "multivariate explorative Analyse nach dem Cox-Regressionsmodell unter Verwendung vordefinierter Parameter zeigte, dass die folgenden prognostischen Faktoren, die zu Studienbeginn bewertet wurden, unabhängig von der Behandlung eng mit dem Überleben korrelierten: Geschlecht, Anzahl weißer Blutkörperchen und Thrombozyten, Abnahme des Körpergewichts in den 6 Monate vor Aufnahme in die Studie, Anzahl der Metastasenstellen, Summe der Hauptdurchmesser der Zielläsionen, Motzer-Kriterien. Die Anpassung um diese Faktoren führte zu einer Hazard Ratio von 0,78 (95 % KI [0,63; 0,96], p = 0,0219), was auf eine 22 %ige Verringerung des Sterberisikos für Patienten im Avastin + IFN alpha-2a-Arm im Vergleich zu denen hinweist im IFN-alpha-2a-Arm.
97 Patienten im IFN-alpha-2a-Arm und 131 Patienten im Avastin-Arm reduzierten die IFN-alpha-2a-Dosis von 9 Mio. IE auf 6 oder 3 Mio. IE dreimal pro Woche, wie im Protokoll angegeben. Die Dosisreduktion von IFN alpha-2a scheint die Wirksamkeit der Kombination von Avastin und IFN alpha-2a in Bezug auf das PFS nicht beeinflusst zu haben, wie eine Subgruppenanalyse belegt. 2a, die die Dosis von IFN alpha-2a während der Studie auf 6 oder 3 Mio. IE reduziert und beibehalten hatten, hatten eine krankheitsfreie Überlebensrate von 6, 12 und 18 Monaten von 73, 52 bzw. 21 % im Vergleich zu 61, 43 und 17 % der weltweiten Patientenpopulation, die mit Avastin und IFN alfa-2a behandelt wurden.
AVF2938
Dies war eine randomisierte, doppelblinde, klinische Phase-II-Studie zur Untersuchung von Avastin 10 mg/kg in einem 2-Wochen-Schema im Vergleich zu Avastin in derselben Dosis in Kombination mit Erlotinib 150 mg täglich bei Patienten mit Nierenzellkarzinom . In dieser Studie wurden insgesamt 104 Patienten randomisiert einer Behandlung zugeteilt, 53 mit Avastin 10 mg/kg alle 2 Wochen plus Placebo und 51 mit Avastin 10 mg/kg alle 2 Wochen plus Erlotinib 150 mg täglich. Die "Analyse von"Endpunkt Primär unterschieden sich nicht zwischen dem Avastin + Placebo-Arm und dem Avastin + Erlotinib-Arm (medianes PFS 8,5 vs. 9,9 Monate). Sieben Patienten in jedem Arm zeigten ein objektives Ansprechen. Die Zugabe von Erlotinib zu Bevacizumab führte nicht zu einer Verbesserung des OS (HR 1,764; p = 0,1789), der Dauer des objektiven Ansprechens (6,7 versus 9,1 Monate) oder der Zeit bis zum Fortschreiten der Symptome (HR = 1,172; p = 0,5076).
AVF0890
Dies war eine randomisierte Phase-II-Studie zum Vergleich der Wirksamkeit und Sicherheit von Bevacizumab im Vergleich zu Placebo Insgesamt 116 Patienten wurden randomisiert und erhielten Bevacizumab in einer Dosierung von 3 mg/kg alle 2 Wochen (n = 39), 10 mg/kg alle 2 Wochen ( n = 37) oder Placebo (n = 40) zwischenzeitlich zeigten, dass es in der 10 mg/kg-Gruppe im Vergleich zur Placebo-Gruppe eine signifikante Verlängerung der Zeit bis zum Fortschreiten der Krankheit gab (Hazard Ratio 2,55; p
Epithelialer Eierstock-, Eileiter- und primärer Peritonealkrebs
Erstlinientherapie von Eierstockkrebs
Die Sicherheit und Wirksamkeit von Avastin in der Erstlinienbehandlung von Patienten mit epithelialem Ovarial-, Eileiter- oder primärem Peritonealkarzinom wurden in zwei klinischen Phase-III-Studien (GOG-0218 und BO17707) untersucht, in denen die Wirkungen von „Zusatz von Avastin zu a Carboplatin- und Paclitaxel-Therapie im Vergleich zur alleinigen Chemotherapie.
GOG-0218
Die Studie GOG-0218 war eine multizentrische, randomisierte, doppelblinde, placebokontrollierte, dreiarmige Studie der Phase III, in der die Wirkung der Zugabe von Avastin zu einer zugelassenen Chemotherapie (Carboplatin und Paclitaxel) bei Patienten mit epithelialem Ovarialkarzinom, Eileiter . untersucht wurde Tubenkrebs oder fortgeschrittener primärer Peritonealkrebs (FIGO-Stadien IIIB, IIIC und IV).
Patienten, die zuvor wegen Ovarialkarzinoms mit Bevacizumab oder einer antineoplastischen Therapie (z. B. Chemotherapie, Therapie mit monoklonalen Antikörpern, Tyrosinkinase-Inhibitor-Therapie oder Hormontherapie) behandelt wurden, oder Patienten, die zuvor eine Strahlentherapie des Abdomens oder Abdomens erhalten hatten, wurden von der Studie ausgeschlossen.
Insgesamt wurden 1873 Patienten in gleichen Verhältnissen in die folgenden drei Arme randomisiert:
• CPP-Arm: Fünf Zyklen Placebo (aus Zyklus 2) in Kombination mit Carboplatin (AUC 6) und Paclitaxel (175 mg / m2) für 6 Zyklen gefolgt von der Verabreichung von Placebo nur für bis zu 15 Monate Therapie
• CPB15-Arm: Fünf Zyklen Avastin (15 mg/kg q3w ab dem 2. Zyklus) in Kombination mit Carboplatin (AUC 6) und Paclitaxel (175 mg/m2) für 6 Zyklen, gefolgt von der Verabreichung von Placebo nur für bis zu 15 Monate der Therapie
• CPB15 + Arm: Fünf Zyklen Avastin (15 mg/kg q3w ab dem 2. kg q3w) bis zu 15 Monate Therapie.
Die meisten der in die Studie eingeschlossenen Patienten waren weiß (87 % in den drei Armen); das mediane Alter betrug 60 Jahre im CPP- und CPB15-Arm und 59 Jahre im CPB15+-Arm, 29 % der Patienten im CPP- und CPB15-Arm und 26 % im CPB15+-Arm waren älter als 65 Jahre. Etwa 50 % aller Patienten hatten zu Studienbeginn einen GOG-PS von 0, etwa 43 % einen GOG-PS von 1 und etwa 7 % einen GOG-PS von 2. Die meisten Patienten hatten eine EOC-Diagnose (82 % bei CPP und CPB15, 85 .). % bei CPB15 +), PPC (16 % bei CPP, 15 % bei CPB15, 13 % bei CPB15 +) und FTC (1% bei CPP, 3 % bei CPB15, 2 % bei CPB15 +) . Die meisten Patienten hatten ein Adenokarzinom vom serösen Typ (85 % bei CPP und CPB15, 86 % bei CPB15+). Etwa 34 % aller eingeschlossenen Patienten waren im FIGO-Stadium III optimal reseziert mit auswertbarer Resterkrankung, 40 % im FIGO-Stadium III mit suboptimaler Radikalisierung und 26 % im FIGO-Stadium IV.
Der primäre Endpunkt war das vom Prüfarzt beurteilte PFS unter Berücksichtigung der Krankheitsprogression basierend auf radiologischer Bildgebung, CA 125-Spiegeln oder einer Verschlechterung der Symptome, wie im Protokoll definiert.Darüber hinaus erfolgte eine vorab festgelegte Analyse der Datenzensur für Progressionsereignisse, die nach den Werten der CA 125 definiert wurden, sowie eine unabhängige Bewertung des PFS nur nach radiologischen Auswertungen.
Die Studie erreichte das primäre Ziel einer Verbesserung des PFS. Im Vergleich zu Patienten, die in der Erstlinienbehandlung mit Chemotherapie allein (Carboplatin und Paclitaxel) behandelt wurden, erhielten Patienten, die Bevacizumab in einer Dosis von 15 mg/kg alle 3 Wochen in Kombination mit der Chemotherapie erhielten und die Fortsetzung der Chemotherapie eine Bevacizumab-Monotherapie (CPB15 +) zu erhalten, zeigte eine klinisch und statistisch signifikante Verbesserung des PFS.
Bei Patienten, die mit Bevacizumab allein in Kombination mit Chemotherapie behandelt wurden und die Bevacizumab-Monotherapie (CPB15) nicht fortsetzten, wurde keine klinisch signifikante Verbesserung des PFS beobachtet.
Die Ergebnisse dieser Studie sind in Tabelle 15 zusammengefasst.
Tabelle 15 Wirksamkeitsergebnisse der Studie GOG-0218
1 Vom Prüfarzt beurteilte PFS-Analyse basierend auf protokollspezifizierten GOG-Parametern (Patienten, die weder auf CA 125-definierte Progression noch auf NPT vor Krankheitsprogression zensiert wurden) mit Datenschnitt zum 25. Februar 2010.
2 Im Vergleich zum Querlenker; geschichteten Hazard Ratio.
3 Einseitiger Log-Rank-Test, p-Wert
4 Wert von p Grenze gleich 0,0116.
5 Patienten mit auswertbarer Erkrankung zu Studienbeginn.
6 Abschließende Gesamtüberlebensanalyse durchgeführt, als 46,9 % der Patienten gestorben waren.
Es wurden vorab festgelegte Analysen des PFS mit Stichtag 29. September 2009 durchgeführt. Die Ergebnisse dieser Analysen sind wie folgt:
• Die im Protokoll spezifizierte PFS-Analyse nach Prüfarztbeurteilung (keine Progressionszensierung definiert durch Tumormarker CA 125 und NPT-Werte) zeigte eine stratifizierte Hazard Ratio von 0,71 (95%-KI: 0, 61-0,83; 1-seitiger Log-Rank-Test .) , p-Wert
• Die von den Untersuchern bewertete Primäranalyse des PFS (Sekundenzensierung des durch die CA-125-Werte definierten Verlaufs und für den NPT) ergab eine stratifizierte Hazard Ratio von 0,62 (95%-KI: 0,52–0,75, 1-seitiger log .) Rangtest, p-Wert
• PFS-Analyse, wie vom unabhängigen Prüfungsausschuss (Zensur für NPT) bestimmt, zeigte eine stratifizierte Hazard Ratio von 0,62 (95%-KI: 0,50-0,77, einseitiger Log-Rank-Test, p-Wert .)
PFS-Analysen nach Untergruppen in Bezug auf Krankheitsstadium und primäre Operation sind in Tabelle 16 dargestellt. Diese Ergebnisse bestätigen die Robustheit der PFS-Analyse, wie in Tabelle 15 gezeigt.
Tabelle 16 – Ergebnisse von PFS1 nach Krankheitsstadium und Operation aus der Studie GOG-0218
1 Vom Prüfarzt beurteilte PFS-Analyse basierend auf protokollspezifizierten GOG-Parametern (Patienten, die weder auf CA 125-definierte Progression noch auf NPT vor Krankheitsprogression zensiert wurden) mit Datenschnitt zum 25. Februar 2010.
2 Mit grober Resterkrankung
3 3,7 % aller randomisierten Patienten befanden sich im Stadium IIIB der Erkrankung
4Bezogen auf den Querlenker
BO17707 (IKONE7)
BO17707 ist eine zweiarmige, multizentrische, randomisierte, kontrollierte, offene Phase-III-Studie mit dem Ziel, die Wirkung der Zugabe von Avastin zu Carboplatin und Paclitaxel nach einer Operation bei Patienten mit epithelialem Ovarialkarzinom zu untersuchen Eileiterkarzinom oder primäres Peritonealkarzinom Stadium I oder IIA nach FIGO-Klassifikation (Grad 3 oder histologischer Klarzell-Subtyp; n = 142) oder Stadium IIB - IV nach FIGO-Klassifikation (alle Grade und alle Typen histologisch, n = 1386) (NCI-CTCAE v.3) .
Patienten, die zuvor mit Bevacizumab oder einer antineoplastischen Therapie gegen Eierstockkrebs behandelt wurden (z. B. Chemotherapie, Therapie mit monoklonalen Antikörpern, Tyrosinkinase-Inhibitor-Therapie oder Hormontherapie) oder Patienten, die zuvor eine Strahlentherapie erhalten hatten, wurden von der Studie ausgeschlossen.
Insgesamt wurden 1528 Patienten in gleichen Verhältnissen in die folgenden zwei Arme randomisiert:
• CP-Arm: Carboplatin (AUC 6) und Paclitaxel (175 mg / m2) für 6 Zyklen über 3 Wochen
• CPB7.5 + Arm: Carboplatin (AUC 6) und Paclitaxel (175 mg / m2) für 6 Zyklen alle 3 Wochen in Kombination mit Avastin (7,5 mg / kg alle 3 Wochen) für bis zu 12 Monate (die Verabreichung von Avastin wird ab dem 2. Chemotherapiezyklus, wenn die Behandlung innerhalb von 4 Wochen nach der Operation begonnen wurde oder ab dem 1. Zyklus, wenn die Behandlung mehr als 4 Wochen nach der Operation begonnen wurde).
Die meisten der in die Studie eingeschlossenen Patienten waren weiße Kaukasier (96 %), das Durchschnittsalter betrug 57 Jahre in beiden Behandlungsarmen, 25 % der Patienten waren 65 Jahre oder älter und ungefähr 50 % der Patienten hatten einen PS von 1 auf der ECOG-Skala und 7 % der Patienten in jedem Behandlungsarm hatten einen ECOG-PS von 2. Die meisten Patienten hatten eine EOC-Diagnose (87,7 %) gefolgt von PPC (6,9 %) und FTC (3,7 %) oder eine „gemischte Histologie (1,7 %) Die meisten Patienten waren FIGO-Stadium III (je 68 %) gefolgt von Stadium IV gemäß FIGO-Klassifikation (13% und 14%), Stadium II gemäß FIGO-Klassifikation (10% und 11%) und Stadium I gemäß die FIGO-Klassifikation (9 % und 7 %), die meisten Patienten in jedem Behandlungsarm (74 % und 71 %) hatten eine anfängliche Diagnose einer schlecht differenzierten Neoplasie (Grad 3). Die EOC-Symptome waren in den Behandlungsarmen ähnlich; 69 % der Patienten in jedem Arm hatten ein Adenokarzinom vom serösen Typ.
L"Endpunkt primär war das PFS, das vom Prüfarzt mit RECIST beurteilt wurde.
Die Studie erreichte ihr primäres Ziel in Bezug auf die Verbesserung des PFS. Im Vergleich zu Patienten, die mit einer alleinigen Erstlinien-Chemotherapie (Carboplatin und Paclitaxel) behandelt wurden, Patienten, die Bevacizumab in einer Dosis von 7,5 mg/kg alle drei Wochen in Kombination mit einer Chemotherapie erhielten und die weiterhin Bevacizumab einnahmen für bis zu 18 Zyklen zeigte eine statistisch signifikante Verbesserung des PFS.
Die Ergebnisse dieser Studie sind in Tabelle 17 zusammengefasst.
Tabelle 17 Wirksamkeitsergebnisse der Studie BO17707 (ICON7)
1 Bei Patienten mit messbarer Erkrankung zu Studienbeginn.
2 Prüfarzt-bewertete PFS-Analyse mit Datenschnitt zum 30. November 2010.
3 Die abschließende Auswertung des Gesamtüberlebens erfolgte mit dem Datenschnitt zum 31. März 2013, als 46,7 % der Patienten verstorben waren.
Die vom Primärprüfarzt bewertete PFS-Analyse mit Datenschnitt vom 28. Februar 2010 zeigte eine nicht stratifizierte Hazard Ratio von 0,79 (95%-KI: 0,68-0,91, Log-Rank-Test bei 2-seitig, p-Wert 0,0010) mit ein medianes PFS von 16,0 Monaten im CP-Arm und 18,3 Monate im CPB7,5+-Arm.
Die PFS-Analyse nach Untergruppen in Bezug auf das Krankheitsstadium und die primäre Operation ist in Tabelle 18 dargestellt. Diese Ergebnisse bestätigen die Robustheit der PFS-Analyse, wie in Tabelle 17 angegeben.
Tabelle 18 – PFS1-Ergebnisse nach Krankheitsstadium und Operation aus Studie BO17707 (ICON7)
1 Prüfarzt-bewertete PFS-Analyse mit Datenschnitt zum 30. November 2010.
2 Mit oder ohne grobe Resterkrankung
3 5,8 % aller Patienten waren im Stadium IIIB erkrankt
4Bezogen auf den Querlenker
Rezidivierender Eierstockkrebs
Die Sicherheit und Wirksamkeit von Avastin bei der Behandlung von rezidivierendem epithelialem Ovarialkarzinom, Eileiterkarzinom oder primärem Peritonealkarzinom wurde in zwei Phase-III-Studien (AVF4095g und MO22224) mit unterschiedlichen Chemotherapieschemata und Patientenpopulationen untersucht.
• Die Studie AVF4095g untersuchte die Wirksamkeit und Sicherheit von Bevacizumab in Kombination mit Carboplatin und Gemcitabin bei Patienten mit rezidivierendem platinsensitivem Ovarial-, Eileiter- oder primärem Peritonealkarzinom.
• Studie MO22224 untersuchte die Wirksamkeit und Sicherheit von Bevacizumab in Kombination mit Paclitaxel, Topotecan oder pegyliertem liposomalem Doxorubicin bei Patienten mit rezidiviertem epithelialem Eierstock-, Eileiter- oder platinresistentem primärem Peritonealkarzinom.
AVF4095g
Die randomisierte, doppelblinde, placebokontrollierte Phase-III-Studie (AVF4095g) untersuchte die Sicherheit und Wirksamkeit von Avastin bei der Behandlung von Patienten mit einem Wiederauftreten einer platinsensitiven Erkrankung des epithelialen Ovarialkarzinoms, des Eileiterkarzinoms oder bei Krebs. die keine vorherige Chemotherapie wegen eines Rückfalls oder eine vorherige Behandlung mit Bevacizumab erhalten hatten Die Studie verglich die Wirkung einer zusätzlichen Chemotherapie mit Avastin zu Carboplatin und einer Gemcitabin-Chemotherapie, gefolgt von einer fortgesetzten Anwendung von Avastin allein bis zum Fortschreiten der Krankheit, im Vergleich zu einer Chemotherapie mit Carboplatin und Gemcitabin allein.
In die Studie wurden nur Patientinnen mit Ovarialkarzinom, primärem Peritonealkarzinom oder histologisch dokumentiertem Eileiterkarzinom eingeschlossen, bei denen mindestens 6 Monate nach Abschluss der platinbasierten Chemotherapie ein Rezidiv auftrat und die weder eine rezidivierte Chemotherapie noch eine vorherige Therapie erhalten hatten Inhibitoren oder andere VEGF-Rezeptor-Targeting-Mittel.
Insgesamt 484 Patienten mit messbarer Erkrankung wurden 1:1 randomisiert auf:
• Carboplatin (AUC4, Tag 1) und Gemcitabin (1000 mg/m2 an den Tagen 1 und 8) und begleitendes Placebo alle 3 Wochen für 6 Zyklen und bis zu 10 Zyklen, gefolgt von Placebo allein (alle 3 Wochen) bis zum Fortschreiten der Krankheit oder inakzeptabler Toxizität .
• Carboplatin (AUC4, Tag 1) und Gemcitabin (1000 mg / m2 an Tag 1 und 8) und gleichzeitig Avastin (15 mg / kg an Tag 1) alle 3 Wochen für 6 Zyklen und bis zu 10 Zyklen gefolgt von Avastin (15 mg .) / kg alle 3 Wochen) allein bis zum Fortschreiten der Krankheit oder inakzeptabler Toxizität.
L"Endpunkt primär war das progressionsfreie Überleben basierend auf der Beurteilung durch den Prüfarzt mit modifiziertem RECIST 1.0. MehrEndpunkt sie umfassten objektives Ansprechen, Dauer des Ansprechens, Gesamtüberleben und Sicherheit. Eine unabhängige Überprüfung der " Endpunkt primär.
Die Ergebnisse dieser Studie sind in Tabelle 19 zusammengefasst.
Tabelle 19 Wirksamkeitsergebnisse der Studie AVF4095
PFS-Analysen für Subgruppen, die nach der Zeit bis zum Rezidiv von der letzten Platintherapie definiert sind, sind in Tabelle 20 zusammengefasst.
Tabelle 20 Progressionsfreies Überleben von der letzten Platintherapie bis zum Rezidiv
MO22224
Studie MO22224 untersuchte die Wirksamkeit und Sicherheit von Bevacizumab in Kombination mit Chemotherapie bei der Behandlung von rezidivierendem epithelialem Ovarialkarzinom, Eileiterkarzinom oder platinresistentem primärem Peritonealkarzinom.Das Studiendesign umfasste eine Phase-III-Studie.zweiarmig, randomisiert, offen Etikett zur Bewertung der Bevacizumab-Behandlung in Kombination mit Chemotherapie (CT + BV) im Vergleich zu alleiniger Chemotherapie (CT).
An der Studie nahmen insgesamt 361 Patienten teil, die eine Chemotherapie allein [Paclitaxel, Topotecan oder pegyliertes liposomales Doxorubicin (PLD)] oder eine Chemotherapie in Kombination mit Bevacizumab erhielten:
• CT-Arm (nur Chemotherapie):
• Paclitaxel 80 mg / m2 als i.v.-Infusion 1 Stunde an den Tagen 1, 8, 15 und 22 alle 4 Wochen.
• Topotecan 4 mg / m2 als i.v. 30 Minuten an den Tagen 1, 8 und 15 alle 4 Wochen. Alternativ kann an den Tagen 1-5 alle 3 Wochen eine Dosis von 1,25 mg/m2 für 30 Minuten verabreicht werden.
• PLD 40 mg / m2 als i.v.-Infusion 1 mg/min an Tag 1 nur alle 4 Wochen. Nach Zyklus 1 kann das Arzneimittel als 1-stündige Infusion verabreicht werden.
• CT + BV-Arm (Chemotherapie + Bevacizumab):
• Die Chemotherapie der Wahl wurde in Kombination mit Bevacizumab 10 mg/kg i.v. gegeben. alle 2 Wochen (oder Bevacizumab 15 mg / kg alle 3 Wochen in Kombination mit Topotecan 1,25 mg / m2 an den Tagen 1 "." 5 alle 3 Wochen).
Geeignete Patienten hatten weniger als 6 Monate nach einer vorangegangenen platinbasierten Therapie, die aus mindestens 4 Behandlungszyklen bestand, epithelialen Eierstockkrebs, Eileiterkrebs oder progressiven primären Peritonealkrebs.
Die Patienten müssen eine Lebenserwartung von ≥ 12 Wochen haben und dürfen keine vorherige Bestrahlung des Beckens oder des Abdomens erhalten haben. Die meisten Patienten hatten eine FIGO-Erkrankung im Stadium IIIC oder IV. Die Mehrheit der Patienten in beiden Armen hatte einen ECOG-Performance-Status (PS) von 0 (CT: 56,4 % vs. CT + BV: 61,2 %). Der Anteil der Patienten mit einem ECOG-PS von 1 oder ≥ 2 betrug 38,7 % bzw. 5,0 % im CT-Arm und 29,8 % bzw. 9,0 % im CT + BV-Arm. Für 29,3 % der Patienten liegen Informationen zur Rasse vor, und fast alle Patienten waren Kaukasier. Das durchschnittliche Alter der Patienten betrug 61,0 (Spanne: 25-84) Jahre, insgesamt 16 Patienten (4,4 %) waren > 75 Jahre alt, die Abbruchraten wegen unerwünschter Ereignisse betrugen insgesamt 8,8 % im CT-Arm und 43,6 % im CT + BV-Arm (hauptsächlich aufgrund von Nebenwirkungen vom Grad 2-3) und die mediane Zeit bis zum Abbruch im CT + BV-Arm betrug 5,2 Monate gegenüber 2,4 Monaten im CT-Arm Untergruppe der Patienten > 65 Jahre waren 8,8 % im CT-Arm und 50,0 % im CT + BV-Arm. Die HR für PFS betrug 0,47 (95 % KI: 0,35; 0,62) bzw. 0,45 (95 % KI: 0,31, 0,67) für die Altersuntergruppen.
Der primäre Endpunkt war das progressionsfreie Überleben, während die sekundären Endpunkte die objektive Ansprechrate und das Gesamtüberleben umfassten.Die Ergebnisse sind in Tabelle 21 dargestellt.
Tabelle 21 Wirksamkeitsergebnisse der Studie MO22224
Alle in dieser Tabelle dargestellten Analysen sind geschichtete Analysen.
* Datenstichtag, mit dem die Primäranalyse durchgeführt wurde, ist der 14. November 2011.
** Randomisierte Patienten mit messbarer Erkrankung zu Studienbeginn.
*** Die endgültige Analyse des Gesamtüberlebens wurde durchgeführt, nachdem 266 Todesfälle beobachtet wurden, was 73,7% der eingeschlossenen Patienten entspricht.
Die Studie erreichte ihr primäres Ziel, das PFS zu verbessern. Im Vergleich zu Patienten, die allein mit Chemotherapie (Paclitaxel, Topotecan oder PLD) im Rahmen eines platinresistenten Rezidivs behandelt wurden, erhielten Patienten, die Bevacizumab in einer Dosis von 10 mg/kg alle 2 Wochen (oder 15 mg/kg alle 3 Wochen bei Anwendung in Kombination mit Topotecan 1,25 mg / m2 an den Tagen 1 "." 5 alle 3 Wochen) in Kombination mit einer Chemotherapie und die weiterhin Bevacizumab erhielten, bis eine Krankheitsprogression oder Entwicklung einer inakzeptablen Toxizität eine statistisch signifikante Verbesserung des PFS zeigte. Explorative Analysen von PFS und OS in der Chemotherapie-Kohorte (Paclitaxel, Topotecan und PLD) sind in Tabelle 22 zusammengefasst.
Tabelle 22: PFS- und OS-Explorative-Analyse nach Chemotherapie-Kohorten.
Karzinom des Gebärmutterhalses
GOG-0240
Die Wirksamkeit und Sicherheit von Avastin in Kombination mit Chemotherapie (Paclitaxel und Cisplatin oder Paclitaxel und Topotecan) bei der Behandlung von Patienten mit persistierendem, rezidivierendem oder metastasiertem Gebärmutterhalskrebs wurden in der Studie GOG-0240, einer Phase-III-Studie, untersucht. Arm, Open-Label und Multicenter.
Insgesamt 452 Patienten wurden randomisiert einer Behandlung zugeteilt mit:
• Paclitaxel 135 mg / m2 i.v. über 24 Stunden an Tag 1 und Cisplatin 50 mg/m2 i.v. an Tag 2, alle 3 Wochen (q3w); oder
Paclitaxel 175 mg / m2 i.v. über 3 Stunden an Tag 1 und Cisplatin 50 mg/m2 i.v. an Tag 2 (q3w) oder
Paclitaxel 175 mg / m2 i.v. über 3 Stunden an Tag 1 und Cisplatin 50 mg/m2 i.v. an Tag 1 (q3w)
• Paclitaxel 135 mg / m2 i.v. über 24 Stunden an Tag 1 und Cisplatin 50 mg/m2 i.v. an Tag 2 + Bevacizumab 15 mg/kg i.v. an Tag 2 (q3w) oder
Paclitaxel 175 mg / m2 i.v. über 3 Stunden an Tag 1 und Cisplatin 50 mg/m2 i.v. an Tag 2 + Bevacizumab 15 mg/kg i.v. an Tag 2 (q3w) oder
Paclitaxel 175 mg / m2 i.v. über 3 Stunden an Tag 1 und Cisplatin 50 mg/m2 i.v. an Tag 1 + Bevacizumab 15 mg/kg i.v. an Tag 1 (q3w)
• Paclitaxel 175 mg / m2 i.v. über 3 Stunden an Tag 1 und Topotecan 0,75 mg / m2 i.v. über 30 Minuten an Tag 1-3 (q3w)
• Paclitaxel 175 mg / m2 i.v. über 3 Stunden an Tag 1 und Topotecan 0,75 mg/m2 i.v. über 30 Minuten an den Tagen 1-3 + Bevacizumab 15 mg/kg i.v. an Tag 1 (q3w).
Geeignete Patienten hatten ein persistierendes, rezidivierendes oder metastasiertes Plattenepithelkarzinom, adenosquamöses Karzinom oder ein Adenokarzinom des Gebärmutterhalses, das einer kurativen Absicht durch eine Operation und/oder Strahlentherapie nicht zugänglich war und die nicht mit Bevacizumab oder anderen VEGF-Inhibitoren oder rezeptorgerichteten Wirkstoffen vorbehandelt worden waren VEGF .
Das mediane Alter betrug 46,0 Jahre (Spanne: 20–83) in der Gruppe nur mit Chemotherapie und 48,0 Jahre (Spanne: 22–85) in der Chemotherapie + Avastin-Gruppe, mit einem Alter über 65 Jahre bzw. 9,3 % in der behandelten Gruppe mit Chemotherapie allein und 7,5% in der Gruppe, die mit Chemotherapie + Avastin behandelt wurde.
Die meisten der 452 randomisierten Patienten zu Studienbeginn waren Kaukasier (80,0 % in der Gruppe nur mit Chemotherapie und 75,3 % in der Gruppe mit Chemotherapie + Avastin), hatten Plattenepithelkarzinome (67,1 % in der Gruppe nur mit Chemotherapie) und 69,6 % in der Chemotherapie + Avastin-Gruppe), Persistenz/Rezidiv der Erkrankung (83,6% in der Chemotherapie-Gruppe und 82,8% in der Chemotherapie + Avastin-Gruppe), 1-2 Stellen mit Metastasen (72,0% in der Chemotherapie-Gruppe und 76,2% in der Gruppe) Chemotherapie + Avastin-Gruppe), Lymphknotenbefall (50,2 % in der Gruppe nur mit Chemotherapie und 56,4 % in der Chemotherapie + Avastin-Gruppe) und platinfreies Intervall ≥ 6 Monate (72,5 % in der Gruppe nur mit Chemotherapie und 64,4% in der Gruppe) Chemotherapie + Avastin-Gruppe).
Der primäre Wirksamkeitsendpunkt war das Gesamtüberleben.Zu den sekundären Wirksamkeitsendpunkten gehörten das progressionsfreie Überleben und die objektive Ansprechrate. Die Ergebnisse der primären Analyse und der Folgeanalyse sind als Funktion der Avastin-Behandlung und der experimentellen Behandlung in Tabelle 23 und 24 dargestellt. bzw.
Tabelle 23 Wirksamkeitsergebnisse der Studie GOG-0240 mit Avastin-basierter Behandlung
1 Schätzungen nach Kaplan-Meier
2 Patienten und Prozentsatz der Patienten mit partiellem Ansprechen (PR) oder vollständigem Ansprechen (CR), bestätigt als bestes Gesamtansprechen; Prozentsatz berechnet auf Patienten mit messbarer Erkrankung zu Studienbeginn.
3 95 %-KI für eine Binomialprobe nach der Pearson-Clopper-Methode
4IC bei 95% ungefähr für die Differenz zwischen den beiden Raten nach der Hauck-Anderson-Methode
5 Log-Rank-Test (geschichtet)
6L "Primäranalyse wurde mit Stichtag 12. Dezember 2012 durchgeführt und gilt als Endanalyse.
7 Die Folgeanalyse wurde mit Stichtag 7. März 2014 durchgeführt.
8P-Wert wird nur zu beschreibenden Zwecken angezeigt
Tabelle 24 Gesamtüberlebensergebnisse der Studie GOG-0240 mit Prüfbehandlung
1 Die Primäranalyse wurde mit Stichtag 12. Dezember 2012 durchgeführt und gilt als Endanalyse.
2 Folgeanalyse wurde mit Stichtag 7. März 2014 durchgeführt Alle p-Werte dienen nur zur Beschreibung
Kinder und Jugendliche
Die Europäische Arzneimittel-Agentur hat auf die Verpflichtung zur Vorlage von Studienergebnissen mit Bevacizumab in allen Untergruppen der pädiatrischen Population, bei Brustkrebs, bei Dickdarm- und Rektumadenokarzinom, bei Lungenkrebs (Mikrozytom und nicht-kleinzellige), Niere und Nierenbecken verzichtet Karzinom (außer Nephroblastom, Nephroblastomatose, klarzelliges Sarkom, meroblastisches Nephrom, medulläres Nierenkarzinom und Rhabdoidtumor der Niere), Ovarialkarzinom (außer Rhabdomyosarkom und Keimzelltumoren), Eileiterkarzinom (außer Rhabdomyosarkom und Keimzelltumoren), (ausgenommen Blastome und Sarkome) und Karzinom des Gebärmutterhalses und des Uteruskörpers.
In zwei Studien mit insgesamt 30 Kindern > 3 Jahre mit rezidiviertem oder progressivem hochgradigen Gliom wurde bei Behandlung mit Bevacizumab und Irinotecan keine krebshemmende Wirkung beobachtet. Es liegen keine ausreichenden Informationen vor, um die Sicherheit und Wirksamkeit von Bevacizumab bei neu diagnostizierten Kindern mit hochgradigem Gliom zu bestimmen.
In einer einarmigen Studie (PBTC-022) wurden 18 Kinder mit rezidiviertem oder progressivem nicht-pontinem hochgradigen Gliom (darunter 8 mit Glioblastom [WHO-Grad IV], 9 mit anaplastischem [Grad III] Astrozytom und 1 mit anaplastischem Oligodendrogliom [ Grad III]) wurden mit Bevacizumab (10 mg/kg) im Abstand von zwei Wochen und dann mit Bevacizumab in Kombination mit CPT-11 (125-350 mg/m2) alle zwei Wochen bis zur Progression behandelt. Es gab kein objektives (teilweises oder vollständiges) radiologisches Ansprechen (MacDonald-Kriterien). Toxizität und Nebenwirkungen umfassten arterielle Hypertonie und Müdigkeit sowie ZNS-Ischämie mit akutem neurologischem Defizit.
In einer retrospektiven Serie, die an einer einzigen Einrichtung durchgeführt wurde, wurden 12 Kinder mit rezidivierendem oder progressivem hochgradigem Gliom (3 mit WHO-Grad IV, 9 mit Grad III) konsekutiv (2005 bis 2008) mit Bevacizumab (10 mg/kg) und Irinotecan . behandelt (125 mg / m2) alle 2 Wochen. Es gab 2 partielle Antworten und keine vollständigen Antworten (MacDonald-Kriterien).
05.2 Pharmakokinetische Eigenschaften
Es liegen pharmakokinetische Daten für Bevacizumab aus zehn klinischen Studien an Patienten mit soliden malignen Erkrankungen vor. In allen klinischen Studien wurde Bevacizumab als intravenöse Infusion verabreicht. Die Infusionsrate war abhängig von der Verträglichkeit, mit einer anfänglichen Infusionsdauer von 90 Minuten. Das pharmakokinetische Profil von Bevacizumab war bei Dosierungen von 1 bis 10 mg/kg linear.
Verteilung
Der typische Wert für das zentrale Kompartimentvolumen (Vc) lag bei 2,73 l bzw. 3,28 l für weibliche bzw. männliche Patienten, Werte im Bereich, der für IgG und andere monoklonale Antikörper beschrieben wurde, typisches peripheres Kompartimentvolumen (Vp) betrug 1,69 l und 2,35 l für weibliche bzw. männliche Patienten, wenn Bevacizumab zusammen mit antineoplastischen Wirkstoffen verabreicht wird Nach Korrektur des Körpergewichts hatten männliche Patienten geschlechtsspezifische Patienten eine größere Vc (+ 20 %) als weibliche Patienten.
Biotransformation
Aus der Metabolismusanalyse von Bevacizumab bei Kaninchen, die mit einer i.v. Einzeldosis behandelt wurden.von 125I-Bevacizumab zeigte sich ein Stoffwechselprofil ähnlich dem, das für ein natives IgG-Molekül erwartet wird, das nicht an VEGF bindet. Die Verstoffwechselung und Elimination von Bevacizumab erfolgt ähnlich wie bei endogenem IgG, also primär durch proteolytischen Abbau im ganzen Körper, einschließlich der Endothelzellen, und basiert nicht primär auf einer Elimination über die Niere und die Leber. Die Bindung von IgG an den FcRn-Rezeptor führt zu einem Schutz vor Zellmetabolismus und einer langen terminalen Halbwertszeit.
Beseitigung
Der Clearance-Wert betrug durchschnittlich 0,188 bzw. 0,220 l/Tag für weibliche bzw. männliche Patienten. Nach Korrektur des Körpergewichts hatten männliche Patienten eine höhere Bevacizumab-Clearance (+ 17 %) als weibliche Patienten. Bezogen auf das bikompartimentelle Modell beträgt die Eliminationshalbwertszeit 18 Tage für einen typischen weiblichen Patienten und 20 Tage für einen typischen männlichen Patienten.
Niedrige Albuminwerte und eine große Tumorlast sind in der Regel Indikatoren für die Schwere der Erkrankung. Die Clearance von Bevacizumab war bei Patienten mit niedrigem Serumalbumin und 7 % schneller bei Patienten mit großer Tumorlast im Vergleich zu einem typischen Patienten mit Albuminwerten und durchschnittlicher Tumorlast.
Pharmakokinetik in bestimmten Patientenpopulationen
Die Populationspharmakokinetik wurde analysiert, um die Auswirkungen demografischer Merkmale zu bewerten. Die Ergebnisse dieser Analyse zeigten keinen signifikanten Unterschied in der Pharmakokinetik von Bevacizumab basierend auf dem Alter.
Nierenversagen
Es wurden keine Studien zur Untersuchung der Pharmakokinetik von Bevacizumab bei Patienten mit Niereninsuffizienz durchgeführt, da die Nieren kein kritisches Organ für den Metabolismus oder die Ausscheidung von Bevacizumab sind.
Leberinsuffizienz
Es wurden keine Studien zur Untersuchung der Pharmakokinetik von Bevacizumab bei Patienten mit Leberinsuffizienz durchgeführt, da die Leber kein kritisches Organ für den Metabolismus oder die Ausscheidung von Bevacizumab ist.
Kinder und Jugendliche
Die Pharmakokinetik von Bevacizumab wurde bei einer begrenzten Anzahl von pädiatrischen Patienten untersucht. Die erhaltenen pharmakokinetischen Daten legen nahe, dass das Verteilungsvolumen und die Clearance von Bevacizumab mit denen bei Erwachsenen mit soliden Tumoren vergleichbar sind.
05.3 Präklinische Sicherheitsdaten
In Studien mit einer Dauer von bis zu 26 Wochen an Cynomolgus-Affen wurde bei juvenilen Tieren mit offenen Wachstumsfugen bei mittleren Serumkonzentrationen von Bevacizumab unterhalb der beim Menschen zu erwartenden mittleren therapeutischen Serumkonzentration epiphysäre Dysplasie beobachtet.Bei Kaninchen war der Wundheilungsprozess von Bevacizumab gehemmt bei Dosen unterhalb der vorgeschlagenen klinischen Dosis, die Auswirkungen auf den Wundheilungsprozess waren jedoch vollständig reversibel.
Es wurden keine Studien zur Bewertung des mutagenen und karzinogenen Potenzials von Bevacizumab durchgeführt.
Es wurden keine spezifischen Tierstudien durchgeführt, um die Wirkung auf die Fertilität zu bewerten. Es ist jedoch vernünftigerweise mit einer Beeinträchtigung der Fruchtbarkeit der Frau zu rechnen, da die an Tieren durchgeführten Studien zur Toxizität in Verbindung mit der Verabreichung mehrerer Dosen eine "Hemmung der Reifung der Eierstockfollikel und eine Verringerung / Abwesenheit" gezeigt haben der Gelbkörper, mit der daraus resultierenden Verringerung des Gewichts der Eierstöcke und der Gebärmutter sowie der Anzahl der Menstruationszyklen.
Bevacizumab war beim Kaninchen embryotoxisch und teratogen. Zu den beobachteten Wirkungen gehörten ein verringertes mütterliches und fetales Gewicht, eine erhöhte Anzahl von fetalen Resorptionen und eine erhöhte Inzidenz von spezifischen schweren Fehlbildungen und fetalen Skelettfehlbildungen. Bei allen getesteten Dosierungen wurden tödliche Folgen mit Auswirkungen auf den Fötus beobachtet; die niedrigste verabreichte Dosis führte zu mittleren Serumkonzentrationen, die etwa dreimal höher waren als die beim Menschen nach Verabreichung von 5 mg/kg alle 2 Wochen Auswirkungen.
06.0 PHARMAZEUTISCHE INFORMATIONEN
06.1 Hilfsstoffe
Trehalose-Dihydrat
Natriumphosphat
Polysorbat 20
Wasser für Injektionszwecke
06.2 Inkompatibilität
Dieses Arzneimittel darf nicht mit anderen Arzneimitteln gemischt werden, außer mit den in Abschnitt 6.6 genannten.
Wenn Bevacizumab mit Glucoselösungen (5 %) verdünnt wird, wird ein konzentrationsabhängiges Abbauprofil beobachtet.
06.3 Gültigkeitsdauer
Fläschchen (geschlossen)
2 Jahre.
Verdünnte Medizin
Die chemische und physikalische Stabilität der gebrauchsfertigen Anwendung wurde für 48 Stunden bei 2 °C bis 30 °C in Natriumchlorid 9 mg/ml (0,9 %) Injektionslösung nachgewiesen. Mikrobiologisch muss das Produkt sofort verwendet werden sofort ist der Verwender für die Lagerzeiten und -bedingungen verantwortlich, die normalerweise 24 Stunden bei einer Temperatur zwischen 2 ° C und 8 ° C nicht überschreiten sollten, es sei denn, die Verdünnung erfolgte unter kontrollierten und validierten aseptischen Bedingungen.
06.4 Besondere Vorsichtsmaßnahmen für die Aufbewahrung
Im Kühlschrank lagern (2 ° C-8 ° C).
Nicht einfrieren.
Bewahren Sie die Durchstechflasche im Umkarton auf, um sie vor Licht zu schützen.
Lagerbedingungen nach Verdünnung des Arzneimittels siehe Abschnitt 6.3.
06.5 Art der unmittelbaren Verpackung und Inhalt des Packstücks
4 ml Lösung in einer Durchstechflasche (Glas Typ I) mit Stopfen (Butylkautschuk) mit 100 mg Bevacizumab.
16 ml Lösung in einer Durchstechflasche (Glas Typ I) mit Stopfen (Butylkautschuk) mit 400 mg Bevacizumab.
Packung mit 1 Durchstechflasche.
06.6 Gebrauchs- und Handhabungshinweise
Avastin muss von medizinischem Fachpersonal unter aseptischen Verfahren zubereitet werden, um die Sterilität der hergestellten Endlösung zu gewährleisten.
Die erforderliche Menge Bevacizumab sollte abgezogen und mit 9 mg/ml (0,9 %) Natriumchlorid-Injektionslösung auf das entsprechende Verabreichungsvolumen verdünnt werden. Die Konzentration der endgültigen Bevacizumab-Lösung sollte im Bereich von 1,4 mg/ml bis 16,5 mg/ml gehalten werden. In den meisten Fällen kann die erforderliche Menge Avastin mit 0,9% Natriumchlorid-Injektionslösung auf ein Gesamtvolumen von 100 ml verdünnt werden.
Arzneimittel, die zur parenteralen Verabreichung bestimmt sind, sollten vor der Verabreichung einer Sichtprüfung unterzogen werden, um das Vorhandensein von Partikeln und Anzeichen von Farbveränderungen auszuschließen.
Es wurden keine Inkompatibilitäten zwischen Avastin und Polyvinylchlorid- oder Polyolefin-Infusionsbeuteln oder -Sets beobachtet.
Avastin ist nur zum einmaligen Gebrauch bestimmt, da das Produkt keine Konservierungsstoffe enthält. Nicht verwendete Arzneimittel und Abfälle aus diesem Arzneimittel müssen gemäß den örtlichen Vorschriften entsorgt werden.
07.0 INHABER DER MARKETING-ERLAUBNIS
Roche Registration Limited
6 Falkenweg
Shire-Park
Welwyn Gartenstadt
AL7 1TW
Vereinigtes Königreich
08.0 NUMMER DER MARKETING-ERLAUBNIS
EU / 1/04/300/001 - 100 mg / 4 ml Durchstechflasche
036680015
EU / 1/04/300/002 - 400 mg / 16 ml Durchstechflasche
036680027
09.0 DATUM DER ERSTEN GENEHMIGUNG ODER ERNEUERUNG DER GENEHMIGUNG
Datum der Erstzulassung: 12. Januar 2005
Datum der letzten Verlängerung: 14. Januar 2015
10.0 DATUM DER ÜBERARBEITUNG DES TEXTs
März 2015