Das Stevens-Johnson-Syndrom ist oft eine Folge bestimmter Medikamente und kann manchmal durch Infektionen oder andere Faktoren verursacht werden.
Das Abschälen der Haut ist eines der charakteristischen Symptome des betreffenden Syndroms; Patienten, die sich dieser Entwicklung unterziehen, werden in der Regel ins Krankenhaus eingeliefert und erhalten die notwendige unterstützende Pflege und Behandlung. Wenn das Syndrom durch Medikamente verursacht wird, sollte deren Einnahme sofort gestoppt werden.
Bei rechtzeitiger Diagnose ist die Prognose im Allgemeinen gut.
und Schleimhäute (Nekrolyse), deren Folgen äußerst schwerwiegend sein können.
Die jährliche Inzidenz des Stevens-Johnson-Syndroms beträgt ungefähr 1-5 / 1.000.000, daher ist dies glücklicherweise eine sehr seltene Reaktion.
Mehrere Quellen betrachten das Stevens-Johnson-Syndrom als eine begrenzte Variante der toxischen epidermalen Nekrolyse (oder Lyell-Syndrom, eine besondere Art von polymorphem Erythem), das durch eine ähnliche, aber umfangreichere und schwerwiegendere Symptomatik als die des Stevens-Johnson-Syndroms gekennzeichnet ist.
Stevens-Johnson-Syndrom und toxische epidermale Nekrolyse: Was sind die Unterschiede?
Die Symptombilder des Stevens-Johnson-Syndroms und der toxischen epidermalen Nekrolyse sind einander sehr ähnlich. Beide sind durch die Zerstörung und anschließende Abschuppung der Haut gekennzeichnet, die jedoch beim Syndromgegenstand des Artikels begrenzte Körperbereiche (weniger als 10 % der gesamten Körperoberfläche) betrifft; während bei der toxischen epidermalen Nekrolyse größere Hautbereiche betroffen sind (über 30% der Körperoberfläche).
Die Beteiligung von 15 bis 30 % der Hautoberfläche wird dagegen als Überlappung zwischen Stevens-Johnson-Syndrom und toxischer epidermaler Nekrolyse angesehen.
(wie beispielsweise Cotrimoxazol und Sulfasalazin);Andere Ursachen
Andere mögliche Ursachen, die für das Auftreten des Stevens-Johnson-Syndroms verantwortlich sind, sind:
- Infektionen viraler oder bakterieller Natur (insbesondere anhaltend durch Mykoplasmen Lungenentzündung);
- Die Verabreichung einiger Arten von Impfstoffen;
- Graft-versus-Host-Krankheit (oder GVHD).
Welche Personen sind gefährdet, ein Stevens-Johnson-Syndrom zu entwickeln?
Das Risiko, ein Stevens-Johnson-Syndrom zu entwickeln, ist größer:
- Bei HIV-positiven und AIDS-Patienten;
- Bei Patienten mit geschwächtem Immunsystem (z. B. aufgrund von Medikamenten);
- Bei Patienten mit Infektionen durch Pneumocystis jirovecii;
- Bei Patienten mit systemischem Lupus erythematodes;
- Bei Patienten mit chronisch-rheumatischen Erkrankungen;
- Bei Patienten mit Stevens-Johnson-Syndrom in der Vorgeschichte.
Schließlich wurde auch die Hypothese der Existenz einer bestimmten genetischen Prädisposition für die Entwicklung des Stevens-Johnson-Syndroms aufgestellt.
;
In diesem Stadium können viele Patienten auch ein unerklärliches Brennen und / oder Schmerzen in der Haut verspüren.
Bei medikamentös bedingtem Stevens-Johnson-Syndrom treten die oben genannten Prodromalsymptome innerhalb von 1-3 Wochen nach Therapiebeginn auf, die nachfolgend beschriebenen Haut- und Schleimhautsymptome jedoch nach 4-6 Wochen nach Beginn derselben.
Symptome, die Haut und Schleimhäute betreffen
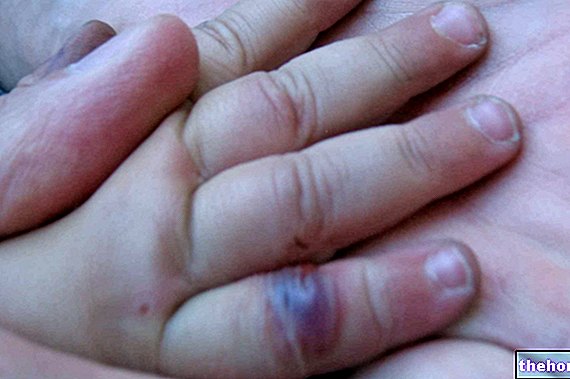
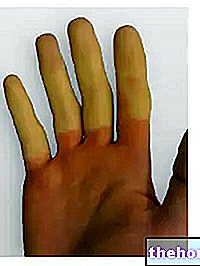
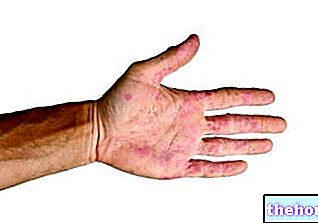
Nach Einsetzen der oben genannten Prodromalsymptome treten Haut- und Schleimhautsymptome auf. Sie beginnen mit einem „flachen und roten Hautausschlag, der im Allgemeinen im Gesicht, am Hals und am Rumpf beginnt und sich dann auf den Rest des Körpers ausbreitet. Im speziellen Fall des Stevens-Johnson-Syndroms betrifft dieser Hautausschlag weniger als 10 % der Oberfläche. körperlich.
Auf das Auftreten des Hautausschlags folgt die Bildung von Blasen, die innerhalb von 1-3 Tagen zum Abblättern neigen.Blasen können auch in den Genitalien, Händen, Füßen auftreten, sie treten auf den Schleimhäuten auf (zum Beispiel im Mund, Rachen, usw.) und können sogar die inneren Epithelien, wie die der Atemwege, der Harnwege usw. betreffen. Auch die Augen sind in der Regel von Blasen- und Krustenbildung betroffen: Sie sind geschwollen, gerötet und schmerzen.
Neben einem ausgeprägten Hautpeeling kann es auch zu Nagel- und Haarausfall kommen.
Offensichtlich verspürt der Patient in einem solchen Zustand erhebliche Schmerzen, die mit einer "ebenfalls deutlichen Schwellung" verbunden sind. Darüber hinaus kann der Patient je nach den Bereichen, in denen sich Blasen bilden und Schuppungen auftreten, Atembeschwerden, Schwierigkeiten beim Wasserlassen, Schwierigkeiten beim Wasserlassen entwickeln offene Augen, Schwierigkeiten beim Schlucken, Sprechen, Essen und sogar Trinken.
Komplikationen des Stevens-Johnson-Syndroms
Komplikationen des Stevens-Johnson-Syndroms treten hauptsächlich aufgrund von Nekrose und anschließendem Abschälen von Haut und Schleimhäuten auf. Fehlt die typischerweise von der Haut ausgeübte Barrierefunktion, kann man tatsächlich auf Folgendes stoßen:
- Massiver Elektrolyt- und Flüssigkeitsverlust;
- Kontraktion verschiedener Arten von Infektionen (bakteriell, viral, pilzartig usw.), die auch zu einer Sepsis führen können.
Eine weitere schwerwiegende Komplikation besteht im „Einsetzen einer“ Insuffizienz, die verschiedene Organe betrifft (Multiorganinsuffizienz).
Haut, die zu einer histologischen Untersuchung führt, obwohl dies kein häufig durchgeführtes Verfahren ist.
Leider ist eine frühzeitige Diagnose, wenn das Syndrom noch in den Kinderschuhen steckt und sich mit Prodromalsymptomen manifestiert, nicht immer möglich. Da diese Symptome eher unspezifisch sind, kann es zu einer "falschen Bewertung" kommen, mit der Folge einer Verzögerung bei der Identifizierung der wahren Ursache des Unwohlseins des Patienten.
Mit welchen Krankheiten sollte das Stevens-Johnson-Syndrom nicht verwechselt werden?
Die durch das Stevens-Johnson-Syndrom hervorgerufenen Manifestationen und Symptome können denen anderer Erkrankungen der Haut und der Schleimhäute ähneln, mit denen es jedoch nicht verwechselt werden sollte. Genauer gesagt muss die Differenzialdiagnose in Bezug gesetzt werden zu:
- Dell "polymorphes Erythem klein und groß;
- Von toxischer epidermaler Nekrolyse oder Lyell-Syndrom, wenn Sie es vorziehen;
- toxisches Schocksyndrom;
- Von exfoliativer Dermatitis;
- Pemphigus.
Wenn das Syndrom durch die Einnahme von Medikamenten verursacht wird, sollte die Behandlung mit den Medikamenten sofort abgebrochen werden.
Obwohl es einige Medikamente gibt, die verabreicht werden können, um das Fortschreiten des Syndroms zu stoppen, gibt es leider keine wirkliche Heilung für das Stevens-Johnson-Syndrom. In jedem Fall müssen Patienten, die aufgrund des betreffenden Syndroms ins Krankenhaus eingeliefert werden, eine angemessene unterstützende Behandlung erhalten.
Unterstützende Therapie
Unterstützende Pflege ist unerlässlich, um das Überleben der Patienten zu sichern. Sie kann je nach den Bedingungen des letzteren variieren.
- Verlorene Flüssigkeiten und Elektrolyte müssen parenteral verabreicht werden. Gleiches gilt für die Ernährung, wenn der Patient aufgrund der gemeldeten Haut- und Schleimhäute von Mund, Rachen etc.
- Patienten mit Augenbeteiligung müssen sich fachkundigen Besuchen und gezielten Behandlungen unterziehen, um die durch das Syndrom verursachten Schäden zu verhindern oder zumindest zu begrenzen.
- Für das Stevens-Johnson-Syndrom typische Hautläsionen müssen täglich und wie Verbrennungen behandelt werden.
- Beim Vorliegen von Sekundärinfektionen ist es notwendig, diese zu behandeln und geeignete Therapien gegen den auslösenden Erreger zu etablieren (z. usw.).
Medikamente zur Verkürzung der Dauer des Stevens-Johnson-Syndroms
Um das Stevens-Johnson-Syndrom zu stoppen oder auf jeden Fall seine Dauer zu verkürzen, ist es möglich, auf die Einnahme von Medikamenten zurückzugreifen, wie zum Beispiel:
- Ciclosporin wird verabreicht, um die Wirkung von T-Zellen zu hemmen.
- Kortikosteroide zur systemischen Anwendung, um die Wirkung des Immunsystems zu dämpfen, aber gleichzeitig nützlich, um Schmerzen entgegenzuwirken.
- IV Immunglobuline (IgEV) in hohen Dosen; früh verabreicht. Sie sollten die Aktivität der Antikörper stoppen und die Wirkung des FAS-Rezeptorliganden blockieren.
Die Anwendung dieser Arzneimittel ist jedoch unter Ärzten unterschiedlicher Meinung.
Der Einsatz von Kortikosteroiden korreliert in der Tat mit einem Anstieg der Sterblichkeit und kann das Auftreten von Infektionen begünstigen oder eine mögliche Sepsis maskieren; obwohl solche Medikamente eine gewisse Wirksamkeit bei der Verbesserung von Augenläsionen gezeigt haben.
Auch wenn die Verabreichung von IgEV es ermöglicht, gute erste Ergebnisse zu erzielen, sind die erhaltenen Endergebnisse laut klinischen Studien und retrospektiven Analysen widersprüchlich. Tatsächlich ergab sich aus diesen Experimenten und Analysen, dass IgEV nicht nur wirkungslos sein kann, sondern möglicherweise mit einer Erhöhung der Sterblichkeit verbunden ist.
Andere Behandlungen
In einigen Fällen kann auch eine Plasmapherese durchgeführt werden, um Reste von reaktiven Metaboliten von Medikamenten und Antikörpern zu entfernen, die die auslösende Ursache des Stevens-Johnson-Syndroms sein könnten.
In jedem Fall wird die am besten geeignete Behandlung für jeden Patienten vom Arzt auf der Grundlage des Zustands desselben und des Stadiums, in dem sich das Stevens-Johnson-Syndrom zum Zeitpunkt der Diagnose befindet, festgelegt.