Definition
Man spricht von Lichen planus und bezieht sich auf eine immunologische entzündliche Dermatose mit chronischem Verlauf: Von pathologischem Interesse sind Nägel, Schleimhäute und Haut, da es sich um eine rein immunologische Pathologie handelt, ist Lichen planus nicht ansteckend und tritt auf, wenn das Immunsystem Schleimhaut erkennt und Hautzellen als fremd, was einen ungerechtfertigten Angriff gegen sie auslöst.
Ursachen
Unter den prädisponierenden Ursachen scheint die Vertrautheit der Krankheit die am meisten anerkannte zu sein; Tatsächlich ist nicht klar, welcher der Hauptprädispositionsfaktor für Lichen planus ist. Auch Umweltfaktoren können das Auftreten einer Dermatose erheblich beeinflussen.
- Hypothetische Risikofaktoren nicht belegt: Missbrauch / Einnahme von Antiarrhythmika, Antihypertensiva und NSAR, Hepatitis C, Herpes simplex, Rauchen, übermäßiger Stress, Hepatitis-B-Impfung
Symptome
Da es sich um eine Dermatose handelt, sind die Begleitsymptome des Lichen ruber rein kutaner Natur, obwohl die Krankheit oft auch die Schleimhäute und Nägel betrifft. Das allgemeine Symptombild des Lichen planus ist je nach anatomischem Areal diversifiziert: juckende, erosive und rezidivierende papulöse Läsionen oder Plaques auf der Haut, lokaler Juckreiz mit Balanitis und Postitis mit der Folge von Dyspareunie (Genitaler Lichen planus), Entzündung der Mundschleimhaut , Atrophie der Zungenpapillen (oraler Lichen planus).
Die Informationen zu Lichen planus - Arzneimittel zur Behandlung von Lichen planus sollen nicht die direkte Beziehung zwischen medizinischem Fachpersonal und Patient ersetzen. Konsultieren Sie immer Ihren Arzt und/oder Spezialisten, bevor Sie Lichen planus – Arzneimittel zur Behandlung von Lichen planus einnehmen.
Medikamente
Lichen ruber ist eine der zweideutigen Krankheiten, die leicht mit anderen Hautkrankheiten verwechselt werden kann; Bei einigen Patienten hält der Lichen planus lebenslang an, während sich die Läsionen bei anderen Patienten zurückbilden können, bis sie vorübergehend verschwinden und nach vielen Jahren wieder auftreten.
Eine pharmakologische Behandlung ist angezeigt, um die Symptome zu lindern und die Lebensbedingungen des davon betroffenen Patienten zu verbessern.
Die Symptome des Lichen planus können viele Wochen oder Jahre andauern, bevor sie sich zurückbilden, und die Wahrscheinlichkeit eines Wiederauftretens ist sehr hoch: Dies erklärt, warum eine kontinuierliche Behandlung unerlässlich ist, um das Symptombild unter Kontrolle zu halten und seine Degeneration zu vermeiden.
Die in der Therapie am häufigsten verwendeten Medikamente zur Kontrolle von Symptomen im Zusammenhang mit Lichen planus sind Kortikosteroide – direkt auf die Haut aufgetragen, oral oder intravenös verabreicht – Retinoide und Immunsuppressiva. Auch eine Phototherapie kann eine gute Hilfe bei der Linderung der Symptome sein.
Wenn der Lichen planus von der übermäßigen Verabreichung bestimmter Medikamente abhängt, ist es die Pflicht des Arztes, die medikamentöse Therapie zu ändern und dieses Medikament durch ein anderes zu ersetzen; Auch hier muss bei Verdacht auf ein Allergen bei der Manifestation des Lichen planus auf die Gabe von Antihistaminika zurückgegriffen werden.
Lassen Sie uns nun die Medikamente, die in der Therapie von Lichen planus am häufigsten verwendet werden, genauer betrachten.
Im Folgenden sind die bei der Therapie von Lichen planus am häufigsten verwendeten Arzneimittelklassen und einige Beispiele pharmakologischer Spezialitäten aufgeführt; Je nach Schwere der Erkrankung, dem Gesundheitszustand des Patienten und seinem Ansprechen auf die Behandlung ist es Sache des Arztes, den für den Patienten am besten geeigneten Wirkstoff und die am besten geeignete Dosierung auszuwählen:
Kortikosteroide zur Behandlung von Lichen planus: Die Verabreichung dieser Medikamente ist unerlässlich, um die mit Dermatose einhergehende Entzündung deutlich zu reduzieren. Kortikosteroide sind starke und gleichermaßen wirksame Medikamente, jedoch der Missbrauch dieser Wirkstoffe sowie die Verabreichung über einen längeren Zeitraum. können schwerwiegende Nebenwirkungen verursachen, wie z. B. ein erhöhtes Risiko für vaginale Candidose, Diabetes, Hypercholesterinämie und Osteoporose. Kortikosteroide können lokal oder systemisch verabreicht werden.
- Triamcinolon (zB Kenacort): Die parenterale Verabreichung dieses Steroids – wie auch alle anderen oral oder intravenös eingenommenen Kortikosteroide – kann Osteoporose, Diabetes, Bluthochdruck und Hypercholesterinämie begünstigen; Es wird daher empfohlen, die Dosierungen nicht zu überschreiten und das Produkt nicht einzunehmen, ohne die Anweisungen des Arztes zu beachten. Indikativerweise schlägt die Dosierung dieses Medikaments die Einnahme von 3-48 mg Wirkstoff pro Tag durch intraläsionale Injektion vor. Setzen Sie die Therapie fort, indem Sie alle 2-3 Wochen eine Injektion geben.
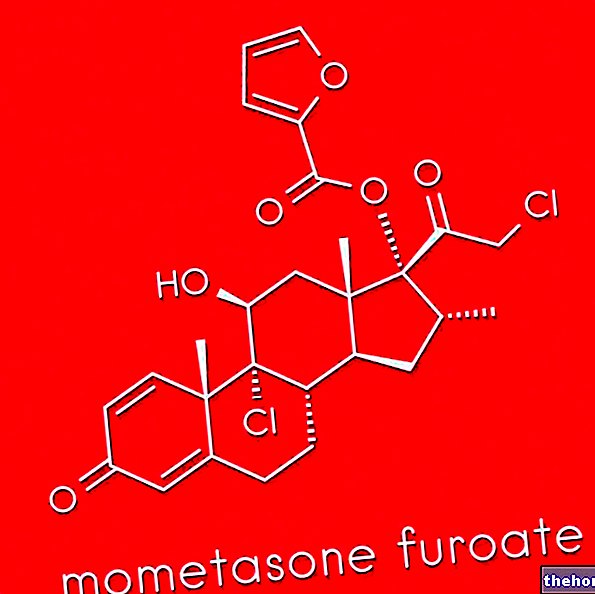
- Betamethason (zB Celestone, Bentelan, Diproson): Das Medikament wird oft in Produkten formuliert, die lokal angewendet werden. Eine längere Anwendung von topischem Betamethason kann die Ausdünnung der Haut fördern sowie die Nebenniere und andere Hauterkrankungen schädigen. Das Medikament kann auch oral in einer Dosis von 0,6-7,2 mg pro Tag verabreicht werden. Wenden Sie sich an Ihren Arzt, um weitere Informationen zu erhalten.
- Clobetasol (zB Clobesol, Clobetasol PFA): Es wird empfohlen, das Medikament zweimal täglich nach sorgfältiger Reinigung und Trocknung des verletzten Bereichs direkt auf die verletzte Haut aufzutragen.
- Prednison (z. B. Deltacortene, Lodotra): Die Dosierung muss immer vom Arzt basierend auf der Schwere der Erkrankung und dem Zustand des Patienten festgelegt werden. Die einzunehmende Dosis variiert zwischen 5 und 60 mg pro Tag, möglicherweise verteilt auf mehrere Dosen (1-4) über einen Zeitraum von 24 Stunden.
Retinoide: Diese Medikamente werden auch häufig zur Behandlung von Lichen planus eingesetzt; sie sind jedoch ziemlich starke Moleküle, daher müssen sie mit Vorsicht und in voller Übereinstimmung mit den vom Arzt verordneten Vorschriften verwendet werden. An Nebenwirkungen mangelt es nicht: Die Einnahme von Retinoiden kann auch bei Einhaltung der Dosierungen zu Hautschuppung und Erythem führen, wobei zu beachten ist, dass diese Nebenwirkungen während der Therapiedauer tendenziell zurückgehen Es wird empfohlen, das Medikament während der Schwangerschaft oder Stillzeit nicht einzunehmen, da es auch nach längerer Zeit nach Beendigung der Behandlung teratogen ist.
- Retinsäure oder Tretinoin (zB Retin-A, Vesanoid): die topische Behandlung mit Retinsäure ist insbesondere angezeigt, um den Juckreiz bei Lichen planus-Läsionen zu reduzieren Es wird empfohlen, 0,1% Retinsäure sowohl in der atrophischen Form als auch in der erosiven Variante der Flechte aufzutragen. Es sollte jedoch daran erinnert werden, dass auch nach der Verabreichung dieses Arzneimittels sehr häufig Rückfälle auftreten. Oral ist es möglich, das Medikament in einer Dosis von 10-60 mg / Tag einzunehmen, entweder als Monotherapie oder zusammen mit einem Retinoid, das direkt auf die Haut aufgetragen wird. Konsultieren Sie Ihren Arzt, bevor Sie eine solche Kur durchführen.
- Acitretin (zB Neotigason): Retinoid zur oralen Einnahme. Das Medikament wird jedoch als zweite Wahl verwendet, um die Symptome von Lichen planus zu lindern; Acitretin wird am häufigsten zur Behandlung von Psoriasis verwendet. Zur Dosierung: Fragen Sie Ihren Arzt. Nicht während der Schwangerschaft und Stillzeit einnehmen.
Antihistaminika: Wird in der Therapie verwendet, wenn Lichen planus-Läsionen Beschwerden und Juckreiz verursachen.
Immunsuppressiva: angezeigt für die schwere Form der Flechte (erosive Variante). Das am häufigsten verwendete Medikament dieser Kategorie ist Ciclosporin. Es wird empfohlen, das Medikament nicht über einen längeren Zeitraum zu verwenden, um das Risiko von Nierenkomplikationen zu verringern.
- Ciclosporin (zB Sandimmun Neoral): Die Verabreichung dieses Medikaments ist immer noch Gegenstand von Diskussionen und Unsicherheiten, insbesondere in Bezug auf die Dosierung. Die verschiedenen Studien haben tatsächlich eine sehr variable Dosierung dieses Medikaments vorgeschlagen, von 50 mg bis 1500 mg pro Tag; die erzielten Wirksamkeitsergebnisse sind ebenfalls widersprüchlich Es ist ein einziger Fall von Lichen ruber genitalis zu berichten, der nach Verabreichung dieses Arzneimittels ein Dornzellkarzinom verursachte.
Lokalanästhetika: Wenn der Lichen planus schmerzhafte Läsionen verursacht, können lokal Betäubungsmittel verabreicht werden. Zu diesem Zweck ist Lidocain eines der am häufigsten verwendeten Medikamente in der Therapie, das, obwohl es für die Heilung nicht nützlich ist, vorübergehend Schmerzen lindern kann.
- Lidocain (zB Lidoc C, Ortodermina, Elidoxil) wird auch zur Juckreizlinderung bei Lichen ruber eingesetzt. Tragen Sie eine Schicht Creme oder Salbe auf die schmerzende Hautstelle auf: Wiederholen Sie die Anwendung 3-4 mal täglich nach Bedarf. Alternativ können Sie alle 12 Stunden bis zu 3 Pflaster auftragen und versuchen, die schmerzende Stelle nur dann abzudecken, wenn sie intakt ist. Entfernen Sie das Pflaster bei Verbrennungen oder Reizungen.
Calcineurin-Hemmer: Diese Medikamente sind in Form von Salben oder Salben zur Behandlung der Schleimhautsymptome des Lichen planus indiziert (die gleichen Medikamente, die in der Therapie nach einer Organtransplantation verwendet werden)
- Tacrolimus (zB Protopic, Advagraf, Modigraf): lokal zu applizierendes Immunsuppressivum. Es wird empfohlen, die Therapie zu beginnen, indem Sie zweimal täglich eine dünne Schicht Creme auftragen und sanft einmassieren, damit das Medikament vollständig absorbiert werden kann. Für die Erhaltungsdosis: die Behandlung bis zu 7 Tage nach dem Verschwinden der Symptome fortsetzen Für Kinder mit Lichen planus: Es wird empfohlen, das Produkt nicht bei Kindern unter 2 Jahren anzuwenden Von 2 bis 15 Jahren: Wenden Sie die 0,03% Creme, zweimal täglich, bis zu 7 Tage nach Abklingen der Schmerzen Bei Kindern über 15 Jahren ist es möglich, die Konzentration der Salbe bis zu 0,1% zu erhöhen.
- Pimecrolimus (zB Elidel): Es wird empfohlen, eine dünne Schicht Creme auf die von der Lichen planus-Läsion betroffene Stelle aufzutragen; die Anwendung zweimal täglich wiederholen, nachdem die Stelle gereinigt und sorgfältig getrocknet wurde. Setzen Sie die Therapie bis zum vollständigen Abklingen der Symptome fort. Wenn die Symptome nach 6-wöchiger Behandlung anhalten, ist eine Änderung der Therapie wahrscheinlich.
Phototherapie: Lichttherapie mit UV-Strahlen: UVA-Strahlen dringen tief in die Haut ein, während UVB nur die oberflächliche Schicht der Epidermis durchdringt.Es kann nützlich sein, um Hautsymptome zu lindern, die durch Lichen planus entstehen.
Weitere Artikel zu "Lichen planus - Arzneimittel zur Behandlung von Lichen planus"
- Lichen planus: therapeutische Strategien
- Flechtenplanus
- Flechten Ruber Planus