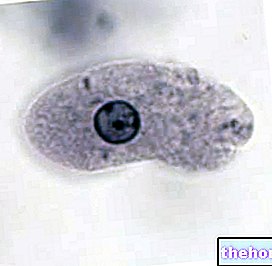
Pseudomonas aeruginosa es ist ein kleines stäbchenförmiges Bakterium (Länge 1,5 - 3 µm und Breite zwischen 0,5 und 0,8 µm).

Beim Menschen ist es ein opportunistischer Erreger, der bei Gesunden gelegentlich in den axillären, inguinalen und anogenitalen Hautregionen zu finden ist. Pseudomonas aeruginosa es wurde in etwa 10 % der menschlichen Stuhlproben isoliert.
Es gibt zahlreiche Virulenzfaktoren, die seine Pathogenität bestimmen:
- die äußere Lipopolysaccharidschicht (LPS) schützt Pseudomonas aeruginosa durch die phagozytische Wirkung der neutrophilen Leukozyten begünstigt es deren Adhäsion an das Gewebe und verringert die Anfälligkeit des Mikroorganismus gegenüber der bakteriziden Wirkung einiger Antibiotika
- die Beweglichkeit (Flagellum) und das Vorhandensein von Pili, Fimbrien und Adhäsinen, zusätzlich zum LPS selbst, erleichtern seine Adhäsion an Gewebe und Schleim (die Infektion durch Pseudomonas aeruginosa Atemwegserkrankungen sind bei Patienten mit Mukoviszidose häufig)
- vom Bakterium produzierte Toxine verschiedener Art (Elastase, Collagenase, Protease, Lipase) zerstören das umliegende Gewebe und begünstigen das Fortschreiten des Mikroorganismus
- andere Proteintoxine (Exotoxin A, Zytotoxin, Hämolysine, Pyocyanin) sind an Virulenzmechanismen beteiligt
Pseudomonas aeruginosa es ist vor allem ein opportunistischer nosokomialer Erreger; es verursacht daher Infektionen insbesondere bei hospitalisierten Patienten, bevorzugt bei geschwächten, immungeschwächten oder Harnröhrenkatheter, mechanischer Beatmung, Lumbalpunktionen und intravenösen Perfusionen.
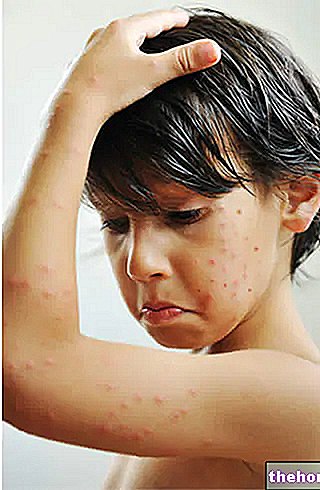
Infektionen mit Pseudomonas aeruginosa sie sind ziemlich selten. Beim gesunden Kind können Krankheiten von Pseudomonas aeruginosa sind auf lokale Infektionsprozesse am Angriffsort beschränkt: Otitis externa, Harnwegsinfektionen, Dermatitis (Intertrigo). Bei Patienten, die aufgrund von Stoffwechsel- oder hämatologischen Erkrankungen, Tumoren, längerer Antibiotika- oder Chemotherapie immungeschwächt sind, ist die " Pseudomonas aeruginosa es kann sich ausbreiten und zum Beispiel Lungenentzündung, Endokarditis, Peritonitis, Meningitis und schwere Septikämie verursachen.
Erkrankungen durch Pseudomonas aeruginosa
Infektionen von Pseudomonas aeruginosa sie können an vielen anatomischen Stellen auftreten, wie Haut, Unterhautgewebe, Knochen, Ohren, Augen, Harnwege und Herzklappen. Die Lage variiert je nach Türöffnung und Verwundbarkeit des Patienten Pseudomonas aeruginosa sie hängen daher von der Körperstelle ab, die vom Infektionsprozess betroffen ist.
Betroffener Bezirk
Wunden, Druckgeschwüre, Intertrigo, Verbrennungen, chirurgisches Trauma, intravenöse Injektionsinfektionen, hämorrhagische Hautnekrose oder gangränöses Ekthyma
Ohr
Äußere Otitis bei Schwimmern, innere Otitis bei Diabetikern
Auge
Hornhautgeschwür, traumatischer Abrieb oder chirurgisches Trauma, wie es bei einer Kataraktoperation aufgetreten ist
Atmungssystem
Tracheobronchitis, Bronchopneumonie, nekrotisierende Pneumonie durch kontaminierte Atemschutzgeräte, endotracheale Intubationsinfektionen, Atemnotsyndrom bei Erwachsenen, Infektionen bei Patienten mit Mukoviszidose
Urogenitalsystem
Harnwegsinfektionen durch Katheteranwendung oder Spülung
Verdauungstrakt
Durchfall bei Kindern (Shanghai-Fieber), Cholera-ähnlicher Durchfall, Typhlitis bei Leukämien, Rektumabszesse bei Krebspatienten
Kreislauf
Methämoglobinämie, Septikämie, Endokarditis (ziemlich selten, häufiger bei Drogenabhängigen, die intravenöse Medikamente einnehmen).
Nervöses System
Behandlung und Therapie
Therapeutische Interventionen hängen auch davon ab, an welchem Ort Pseudomonas aerugnosa verursachte Infektion. Beispielsweise kann bei Hautbefall auf Spülungen mit 1 % Essigsäure oder auf die topische Anwendung antibakterieller Wirkstoffe wie Polymyxin B oder Colistin zurückgegriffen werden. Besonders wichtig ist die richtige Hygiene der betroffenen Hautpartien: Nekrotisches Gewebe muss entfernt und die Abszesse drainiert werden, während im Krankenhaus eine sorgfältige Reinigung und Desinfektion der medizinischen Geräte unerlässlich ist.
Wenn eine systemische Antibiotikatherapie erforderlich ist, werden in der Regel Tobramycin oder Gentamicin eingesetzt. Bei Resistenzen gegen diese Medikamente kann alternativ Amikacin je nach medizinischer Indikation eingesetzt werden.
Die Pseudomonas aeruginosa gewinnt aufgrund seiner multiplen Resistenz gegen verschiedene Antibiotika eine erhebliche klinische Bedeutung, so dass Sensitivitätstests erforderlich sind in vitro (Antibiogramm) des aus der klinischen Probe isolierten Stamms.
- Unter den Penicillinen, die gegen Pseudomonas aeruginosa Denken Sie an Piperacillin, Ticarcillin und Mezlocillin.
- Unter den Cephalosporinen, die gegen Pseudomonas aeruginosa Denken Sie daran: Ceftazidim und Cefoperazon (auch bekannt als Cephalosporine der dritten Generation gegen Pseudomonas).
- Zu den parenteralen Cephalosporinen der vierten Generation, die gegen Pseudomonas aeruginosa Denken Sie daran: Cefepim, Imipenem, Metropenem und Aztreonam.
- Viele Aminoglykoside wirksam gegen Pseudomonas aeruginosa: Tobramycin, Amikacin und Gentamicin.
- Von den Fulorochinolinen scheint Ciprofloxacin am aktivsten gegen den Mycorganismus zu sein; die antibiotische Wirkung von Levofloxacin ist etwas geringer, während die anderen Fluorchinolone nicht oder kaum wirksam sind.