Wirkstoffe: Methylprednisolon (Methylprednisolonacetat)
DEPO-MEDROL 40 mg / ml
Warum wird Depo Medrol verwendet? Wofür ist das?
PHARMAKOTHERAPEUTISCHE KATEGORIE
Systemische Kortikosteroide, Glukokortikoide
THERAPEUTISCHE HINWEISE
Intramuskuläre Verabreichung
Wenn eine orale Therapie nicht möglich ist und die Dosierung, die Darreichungsform und der Verabreichungsweg des Arzneimittels das Präparat zur Behandlung des pathologischen Zustands geeignet machen, ist die intramuskuläre Anwendung von DEPO-MEDROL-Suspension von Methylprednisolonacetat indiziert die folgenden Fälle:
- Endokrine Erkrankungen Primäre und sekundäre Nebennierenrindeninsuffizienz (Hydrocortison oder Cortison bleiben Medikamente der ersten Wahl; synthetische Analoga können ggf. in Kombination mit Mineralokortikoiden eingesetzt werden; Integration mit Mineralokortikoiden ist im Kindesalter von besonderer Bedeutung) Akute Nebennierenrindeninsuffizienz (Hydrocortison bzw. Kortison bleibt) Medikamente der ersten Wahl; Kombination mit Mineralokortikoiden kann notwendig sein, insbesondere bei Verwendung synthetischer Analoga) Vor Operationen und bei Traumata oder schweren Erkrankungen, bei Patienten mit bekannter Nebenniereninsuffizienz oder bei fraglicher Nebennierenrindenreserve, angeborene Nebennierenhyperplasie , tumorassoziierte Hyperkalzämie, nicht-eitrige Thyreoiditis.
- Rheumatologische Erkrankungen Als Begleittherapie zur kurzzeitigen Anwendung (zur Überwindung einer akuten Episode oder „Exazerbation“) in folgenden Fällen: Posttraumatische Arthrose, Synovitis im Verlauf einer Arthrose, rheumatoide Arthritis, einschließlich juveniler rheumatoider Arthritis, Sonderfälle kann eine niedrig dosierte Erhaltungstherapie erfordern, akute und subakute Bursitis, Epicondylitis, akute unspezifische Tenosynovitis, akute Gichtarthritis, Psoriasis-Arthritis, ankylosierende Spondylitis.
- Kollagenosen Während der Exazerbation oder als Erhaltungstherapie in besonderen Fällen von: systemischem Lupus erythematodes, systemischer Dermatomyositis (Polymyositis), akuter rheumatischer Karditis.
- Dermatologische Erkrankungen Pemphigus, schweres Erythema multiforme (Steven-Johnson-Syndrom), exfoliative Dermatitis, bullöse Herpetiformis-Dermatitis, schwere seborrhoische Dermatitis, schwere Psoriasis, Mycosis fungoides.
- Allergische Zustände Zur Kontrolle schwerer oder behindernder allergischer Zustände, mit konventioneller Therapie nicht behandelbar bei: Asthma bronchiale, Kontaktdermatitis, atopischer Dermatitis, Serumkrankheit, saisonaler oder ganzjähriger allergischer Rhinitis, Überempfindlichkeitsreaktionen auf Medikamente, urtikarielle Reaktionen durch Transfusion, akute nicht infiziertes Kehlkopfödem (Adrenalin ist das Mittel der Wahl).
- Augenerkrankungen Akute und chronische schwere entzündliche und allergische Prozesse, die das Auge und seine Anhängsel betreffen, wie z. Randulzera der Hornhaut
- Magen-Darm-Erkrankungen Zur Überwindung einer kritischen Krankheitsphase in folgenden Fällen: Colitis ulcerosa, segmentale Enteritis. - Atemwegserkrankungen Symptomatische Sarkoidose, Berylliose, fulminante oder diffuse Lungentuberkulose, in Verbindung mit entsprechender antituberkulöser Chemotherapie, sonst nicht behandelbares Loeffler-Syndrom, „ab ingestis“-Pneumonie.
- Hämatologische Erkrankungen Erworbene (autoimmune) hämolytische Anämie, sekundäre Thrombozytopenie bei Erwachsenen, Erythroblastopenie (Anämie der roten Blutkörperchen), kongenitale (Erythrozyten) hypoplastische Anämie.
- Neoplastische Erkrankungen Zur palliativen Behandlung von: Leukämie und Lymphomen bei Erwachsenen, akuter Kinderleukämie.
- Ödematöse Zustände Zur Induktion von Diurese oder Remission von Proteinurie bei nephrotischem Syndrom ohne Urämie vom idiopathischen Typ oder Lupus erythematodes.
- Nervensystem Akute Exazerbationen der Multiplen Sklerose
- Sonstige Indikationen Tuberkulöse Meningitis mit Subarachnoidalblock oder drohendem Block, in Verbindung mit entsprechender antituberkulöser Therapie, Trichiniasis mit neurologischer oder myokardialer Beteiligung.
B. Intrasynoviale, periartikuläre und intrabursale Verabreichung - Siehe
VORSICHTSMASSNAHMEN FÜR DIE ANWENDUNG DEPO-MEDROL wird als Zusatztherapie zur kurzfristigen Verabreichung (um dem Patienten zu helfen, eine akute Episode oder eine "Exazerbation" zu überwinden) in den folgenden Fällen angezeigt: Osteoarthritis Synovitis, rheumatoide Arthritis, akute und subakute Bursitis, akute Gichtarthritis , Epicondylitis, akute unspezifische Sehnenscheidenentzündung, posttraumatische Osteoarthritis.
C. Intraläsionale Verabreichung
DEPO-MEDROL ist zur intraläsionalen Anwendung bei folgenden Erkrankungen indiziert: Keloide, entzündliche Läsionen, Infiltrate, lokalisierte Hypertrophie (Lichen ruber, psoriatische Plaques, ringförmiges Granulom und chronischer Lichen simplex, diskoider Lupus erythematodes, lipoide Nekrobiose bei Diabetikern, Alopecia areata). -MEDROL kann auch intraläsional in die Sehne und aponeurotic verabreicht werden.
Kontraindikationen Wenn Depo Medrol nicht verwendet werden sollte
Überempfindlichkeit gegen den Wirkstoff oder einen der sonstigen Bestandteile.
- Systemische Pilzinfektionen.
- Intravenöse und intrathekale Verabreichung.
- Epidurale Verabreichung.
Die Verabreichung von Lebendimpfstoffen oder abgeschwächten Lebendimpfstoffen ist bei Patienten, die immunsuppressive Dosen von Kortikosteroiden erhalten, kontraindiziert.
Vorsichtsmaßnahmen für die Anwendung Was sollten Sie vor der Einnahme von Depo Medrol® beachten?
Dieses Produkt ist nicht für die Mehrfachdosierung geeignet. Nach Verabreichung der gewünschten Dosis sollte die restliche Suspension verworfen werden.
Informieren Sie Ihren Arzt oder Apotheker, wenn Sie vor kurzem andere Arzneimittel eingenommen haben, auch wenn es sich um nicht verschreibungspflichtige Arzneimittel handelt.
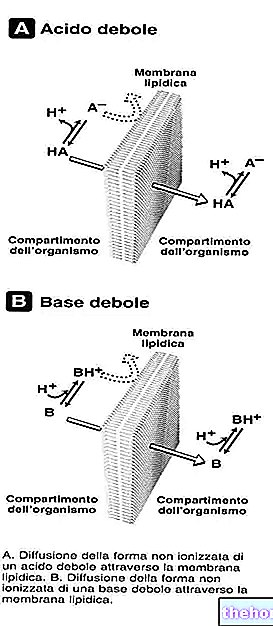
In die Dermis injizierte Kortikosteroide können zur Bildung von Kristallen führen, die durch Unterdrückung von Entzündungsreaktionen zur Zerstörung von Zellelementen und physikalisch-chemischen Veränderungen der Grundsubstanz des Bindegewebes führen können.
Diese selten auftretenden Veränderungen der Dermis und des Unterhautgewebes können zu Hautdepressionen an der Injektionsstelle führen.
Das Ausmaß dieser Reaktionen hängt von der Menge des injizierten Steroids ab.
Die Regeneration ist in der Regel innerhalb weniger Monate oder nachdem alle Kortikosteroid-Kristalle absorbiert wurden, abgeschlossen.
Um das Auftreten einer Atrophie der Dermis und des Unterhautgewebes zu minimieren, muss die empfohlene Dosis für Injektionen mit größter Sorgfalt nicht überschritten werden. Verabreichen Sie, wenn möglich, mehrere Injektionen kleiner Mengen in den Wundbereich.
Bei der intrasynovialen und intramuskulären Verabreichungstechnik muss eine Injektion und Infiltration des Tierarzneimittels in die Dermis vermieden werden.
Eine Injektion in den Deltamuskel sollte wegen der hohen Inzidenz einer subkutanen Atrophie vermieden werden.
DEPO-MEDROL ist nicht für intrathekale, epidurale, intranasale, intraokulare oder andere nicht zugelassene Verabreichungen indiziert (siehe Anwendungsgebiete). Bei der Verabreichung von Methylprednisolonacetat ist es wichtig, eine geeignete Technik anzuwenden und auf eine korrekte Platzierung des Arzneimittels zu achten.
Im Zusammenhang mit anderen als den angegebenen Verabreichungswegen, insbesondere intrathekal/epidural, wurden schwerwiegende medizinische Ereignisse berichtet (siehe Abschnitt Nebenwirkungen, die nach nicht empfohlenen Verabreichungswegen berichtet wurden). Es sollten geeignete Maßnahmen ergriffen werden, um eine intravaskuläre Injektion zu vermeiden.
Beachten Sie die folgenden zusätzlichen Vorsichtsmaßnahmen für parenterale Kortikosteroide.
Die intrasynoviale Injektion eines Kortikosteroids kann sowohl systemische als auch lokale Effekte hervorrufen. Eine sorgfältige Untersuchung der Gelenke ist daher erforderlich, um einen septischen Verlauf auszuschließen Hinweis auf eine "septische Arthritis; in diesem Fall eine geeignete Antibiotikatherapie einleiten".
Vermeiden Sie die lokale Injektion eines Steroids in ein Gelenk, das zuvor von einem septischen Prozess betroffen war.
Kortikosteroide sollten nicht in Gelenke mit anhaltenden Entzündungsprozessen injiziert werden.
Es ist notwendig, mit sterilen Techniken zu operieren, um eine Infektion oder Kontamination zu verhindern. Es sollte beachtet werden, dass die Resorptionsrate nach intramuskulärer Verabreichung langsamer ist.
Immunsuppressive Wirkung / erhöhte Infektanfälligkeit
Kortikosteroide können die Anfälligkeit für Infektionen erhöhen, einige Anzeichen einer Infektion maskieren und während ihrer Anwendung können neue Infektionen auftreten.
Während der Anwendung von Kortikosteroiden kann es zu einer verminderten Resistenz und Unfähigkeit, eine Infektion zu lokalisieren, kommen.Infektionen, die durch einen beliebigen Krankheitserreger, einschließlich viraler, bakterieller, Pilz-, Protozoen- oder Helmintheninfektionen, überall im Körper verursacht werden, können mit der Anwendung von Kortikosteroiden allein oder in Kombination mit anderen immunsuppressiven Mitteln in Verbindung gebracht werden, die die zelluläre Immunität, die humorale Immunität oder die Neutrophilenfunktion beeinträchtigen . Diese Infektionen können mild sein, aber auch schwerwiegend und manchmal tödlich sein. Mit steigender Dosierung von Kortikosteroiden steigt die Rate des Auftretens infektiöser Komplikationen. Bei akuter Infektion keine intrasynoviale, intrabursale oder intratendinöse Verabreichung verwenden, um eine lokale Wirkung zu erzielen.
Wer Medikamente nimmt, die das Immunsystem unterdrücken, ist anfälliger für Infektionen als Gesunde. Windpocken und Masern zum Beispiel können bei nicht-immunen Kindern oder Erwachsenen, die Kortikosteroide einnehmen, einen schwereren oder sogar tödlichen Verlauf nehmen.
Die Anwendung von DEPO-MEDROL bei aktiver Tuberkulose sollte auf Fälle einer fulminanten oder disseminierten Erkrankung beschränkt werden, bei denen das Kortikosteroid zur Behandlung der Erkrankung unter einem geeigneten Antituberkulose-Regime angewendet wird.
Wenn Patienten mit latenter Tuberkulose oder einer positiven Reaktion auf Tuberkulin Kortikosteroide verabreicht werden, ist eine genaue Beobachtung erforderlich, da eine Reaktivierung der Krankheit auftreten kann. Bei längerer Therapie sollten diese Patienten eine Chemoprophylaxe erhalten.
Bei Patienten, die Kortikosteroide erhielten, wurde über Kaposi-Sarkom berichtet.
Ein Absetzen von Kortikosteroiden kann zu einer klinischen Remission führen.
Auswirkungen auf das Immunsystem
Allergische Hautreaktionen können auftreten. Da bei Patienten, die mit einer Kortikosteroidtherapie behandelt wurden, seltene Fälle von Haut- und anaphylaktischen/anaphylaktoiden Reaktionen aufgetreten sind, sollten vor der Anwendung angemessene Vorsichtsmaßnahmen getroffen werden, insbesondere wenn der Patient eine Arzneimittelallergie in der Vorgeschichte hat. Patienten sollten während der Behandlung mit Kortikosteroiden nicht gegen Pocken geimpft werden. Abgetötete oder inaktivierte Impfstoffe können Patienten verabreicht werden, die immunsuppressive Dosen von Kortikosteroiden erhalten, jedoch kann die Reaktion auf solche Impfstoffe verringert sein. Die angegebenen Immunisierungsverfahren können bei Patienten durchgeführt werden, die nicht immunsuppressive Dosen von Kortikosteroiden erhalten. Führen Sie bei Patienten unter Kortikosteroidtherapie, insbesondere bei hohen Dosen, keine anderen Immunisierungen durch, da das Risiko neurologischer Komplikationen und einer verminderten Antikörperreaktion besteht.
Endokrine Wirkungen
Bei Patienten unter Kortikosteroidtherapie mit ungewöhnlichem Stress ist eine Erhöhung der Dosis schnell wirkender Kortikosteroide vor, während und nach der Stresssituation angezeigt.
Arzneimitteldosen von Kortikosteroiden, die über einen längeren Zeitraum verabreicht werden, können zu einer Suppression der Hypothalamus-Hypophysen-Nebennieren-Achse (HPA) (sekundäre Nebenniereninsuffizienz) führen. Das Ausmaß und die Dauer der auftretenden Nebenniereninsuffizienz variiert zwischen den Patienten und hängt von der Dosierung und Häufigkeit ab. , der Zeit der Verabreichung und der Dauer der Glukokortikoidtherapie. Dieser Effekt kann durch eine jeden zweiten Tag zu befolgende Therapie reduziert werden.
Darüber hinaus kann bei abruptem Absetzen der Glukokortikoide eine akute Nebenniereninsuffizienz mit tödlichem Ausgang auftreten, die dann durch schrittweise Dosisreduktion minimiert werden kann. Diese Art der relativen Insuffizienz kann nach Absetzen der Therapie noch Monate andauern, daher muss in jeder Stresssituation, die während dieser Zeit auftritt, die Hormontherapie wieder aufgenommen werden. Steroid-„Entzugssyndrom“, anscheinend unabhängig von einer Nebenniereninsuffizienz. Dieses Syndrom umfasst Symptome wie: Anorexie, Übelkeit, Erbrechen, Lethargie, Kopfschmerzen, Fieber, Gelenkschmerzen, Schuppung, Myalgie, Gewichtsverlust und/oder Hypotonie Diese Wirkungen sind wahrscheinlich eher auf die plötzliche Änderung der Glukokortikoidkonzentration als auf niedrige Kortikosteroidspiegel zurückzuführen.
Da Glukokortikoide das Cushing-Syndrom hervorrufen oder verschlimmern können, sollten Glukokortikoide bei Patienten mit Morbus Cushing vermieden werden. Bei Patienten mit Hypothyreose oder Leberzirrhose ist die Reaktion auf Kortikosteroide verstärkt.
Stoffwechsel und Ernährung
Kortikosteroide, einschließlich Methylprednisolon, können den Blutzuckerspiegel erhöhen, einen vorbestehenden Diabetes verschlimmern und Patienten, die eine langfristige Kortikosteroidtherapie erhalten, für Diabetes mellitus prädisponieren.
Während der Therapie sollte die niedrigstmögliche Dosis verwendet werden, die den Krankheitszustand kontrollieren kann, und wenn eine Dosisreduktion möglich ist, sollte diese schrittweise erfolgen.
Psychiatrische Effekte
Kortikosteroide können psychische Veränderungen wie Euphorie, Schlaflosigkeit, emotionale Instabilität, Persönlichkeitsveränderungen, schwere Depressionen bis hin zu rein psychotischen Manifestationen hervorrufen. Darüber hinaus können vorbestehende emotionale Instabilität oder psychotische Tendenzen durch Kortikosteroide verschlimmert werden.
Bei systemischen Steroiden können potenziell schwerwiegende psychiatrische Nebenwirkungen auftreten. Die Symptome treten typischerweise innerhalb weniger Tage oder Wochen nach Beginn der Behandlung auf. Die meisten Reaktionen verschwinden nach Dosisreduktion oder Absetzen der Dosis, obwohl eine spezifische Behandlung erforderlich sein kann. Psychologische Auswirkungen wurden nach Absetzen von Kortikosteroiden berichtet. Häufigkeit ist nicht bekannt. Patienten oder Pflegepersonal sollten ermutigt werden einen Arzt aufzusuchen, wenn der Patient psychische Symptome entwickelt, insbesondere wenn eine Depression oder Suizidgedanken vermutet werden Patienten oder das Pflegepersonal sollten auf mögliche psychiatrische Störungen achten, die während oder unmittelbar nach Reduzierung/Absetzen der Dosis systemischer Steroide auftreten können.
Auswirkungen auf das Nervensystem
Kortikosteroide sollten bei Patienten mit Anfallsleiden mit Vorsicht angewendet werden.
Kortikosteroide sollten bei Patienten mit Myasthenia gravis mit Vorsicht angewendet werden (siehe Abschnitt Myopathie im Abschnitt Auswirkungen auf den Bewegungsapparat).
Obwohl aus kontrollierten klinischen Studien hervorgegangen ist, dass Kortikosteroide in der Lage sind, das Abklingen akuter Exazerbationen der Multiplen Sklerose zu beschleunigen, wurde nicht festgestellt, dass sie das endgültige Ansprechen oder den natürlichen Verlauf der Krankheit beeinflussen.
Diese Studien zeigen, dass relativ hohe Dosen von Kortikosteroiden erforderlich sind, um eine signifikante Wirkung zu erzielen (siehe DOSIERUNG, ART UND ZEIT DER ANWENDUNG).
Es gab Berichte über Krampfanfälle nach einer kombinierten Behandlung von Ciclosporin mit hohen Dosen von Methylprednisolon.
Fälle von epiduraler Lipomatose wurden bei Patienten berichtet, die Kortikosteroide, gewöhnlich in hohen Dosen und über einen längeren Zeitraum, einnahmen.
Augeneffekte
Bei längerer Anwendung von Kortikosteroiden kann es zu subkapsulären posterioren Katarakten und nuklearen Katarakten (insbesondere bei Kindern), Exophthalmus oder einer Erhöhung des Augeninnendrucks kommen, die ein Glaukom mit möglicher Schädigung der Sehnerven verursachen und das Auftreten von sekundären Augeninfektionen durch Pilze begünstigen können oder Viren.
Kortikosteroide sollten bei Patienten mit okulärem Herpes simplex mit Vorsicht angewendet werden, da die Möglichkeit einer Hornhautperforation besteht.
Eine Kortikosteroidtherapie wurde mit einer zentralen serösen Chorioretinopathie in Verbindung gebracht, die zu einer Netzhautablösung führen kann.
Herzwirkungen
Unerwünschte Wirkungen von Glukokortikoiden auf das kardiovaskuläre System, wie Dyslipidämie und Bluthochdruck, bei verlängerten Zyklen oder hohen Dosen können Patienten, die mit bestehenden kardiovaskulären Risikofaktoren behandelt werden, für eine Zunahme solcher kardiovaskulärer Wirkungen prädisponieren Bei solchen Patienten ist auf die unterschiedlichen Risiken zu achten und gegebenenfalls eine weitere Überwachung des Herzens durchzuführen. Systemische Kortikosteroide sollten mit Vorsicht und nur im unbedingt erforderlichen Fall bei kongestiver Herzinsuffizienz angewendet werden.
Gefäßeffekte
Kortikosteroide sollten bei Patienten mit Bluthochdruck mit Vorsicht angewendet werden.
Magen-Darm-Effekte
Es besteht keine allgemeine Übereinstimmung darüber, ob Kortikosteroide selbst für die während der Therapie auftretenden Magengeschwüre verantwortlich sind; jedoch kann eine Glukokortikoidtherapie die Symptome eines peptischen Ulkus maskieren und folglich kann es ohne nennenswerte Schmerzen zu Perforationen oder Blutungen kommen. In Kombination mit NSAR ist das Risiko für Magen-Darm-Geschwüre erhöht.
Steroide sollten bei unspezifischer Colitis ulcerosa mit Vorsicht angewendet werden, wenn die Gefahr einer Perforation, eines Abszesses oder einer anderen eitrigen Infektion besteht. Bei der Anwendung von Steroiden als Direkt- oder Kombinationstherapie ist auch bei Divertikulitis, frischer Darmanastomose, latentem oder aktivem Ulcus pepticum Vorsicht geboten. Wirkungen auf das hepatobiliäre System Hohe Dosen von Kortikosteroiden können eine akute Pankreatitis hervorrufen.
Muskel-Skelett-Effekte
Bei Anwendung hoher Kortikosteroiddosen wurde über eine akute Myopathie berichtet, die häufiger bei Patienten mit neuromuskulären Übertragungsstörungen (z. B. Myasthenia gravis) oder bei Patienten unter gleichzeitiger anticholinerger Therapie wie z Auswirkungen auf das Nervensystem) Diese akute Myopathie ist generalisiert, kann die Augen- und Atemmuskulatur betreffen und eine Tetraparese verursachen. Es kann zu einem Anstieg der Kreatinkinase kommen. Eine klinische Besserung oder Erholung nach Absetzen von Kortikosteroiden kann Wochen bis Jahre dauern.
Osteoporose ist eine häufige, aber selten erkannte Nebenwirkung im Zusammenhang mit der Langzeitanwendung hoher Dosen von Glukokortikoiden.
Erkrankungen der Nieren und Harnwege
Kortikosteroide sollten bei Patienten mit Niereninsuffizienz mit Vorsicht angewendet werden.
Diagnosetest
Eine längere Therapie und hohe Dosen von Kortikosteroiden können zu erhöhtem Blutdruck, Veränderungen des Wasser- und Elektrolythaushaltes und einer erhöhten Kaliumausscheidung führen. Diese Wirkungen treten bei synthetischen Derivaten weniger wahrscheinlich auf, außer bei Anwendung in hohen Dosen. Diätetische Einschränkungen bei der Supplementierung von Natrium und Kalium können erforderlich sein. Alle Kortikosteroide erhöhen die Calciumausscheidung.
Verletzungen, Vergiftungen und verfahrensbedingte Komplikationen
Zur Behandlung von Schädel-Hirn-Traumata sollten keine hohen Dosen systemischer Kortikosteroide verwendet werden.
Sonstiges
Da die Komplikationen durch die Behandlung mit Glukokortikoiden von der Dosis und der Therapiedauer abhängig sind, sollte das Nutzen-Risiko-Verhältnis für jeden einzelnen Patienten in Abhängigkeit von Dosis, Therapiedauer und Dosierungsschema (Tagestherapie oder Tagestherapie) bewertet werden ) muss verwendet werden. Aspirin und nicht-steroidale entzündungshemmende Mittel sollten in Kombination mit Kortikosteroiden mit Vorsicht angewendet werden. Acetylsalicylsäure sollte während der Kortikosteroidtherapie bei Patienten mit Hypoprothrombinämie mit Vorsicht angewendet werden.
Nach Verabreichung systemischer Kortikosteroide wurde über eine Phäochromozytomkrise berichtet, die tödlich verlaufen kann. Bei Patienten mit vermutetem oder identifiziertem Phäochromozytom sollten Kortikosteroide nur nach einer „angemessenen Nutzen-Risiko-Abwägung“ verabreicht werden.
Anwendung bei Kindern
Besondere Aufmerksamkeit sollte der körperlichen Entwicklung von Säuglingen und Kindern gewidmet werden, die sich einer längerfristigen Kortikosteroidtherapie unterziehen. Das Wachstum kann bei Kindern, die mit Glukokortikoiden behandelt werden, durch eine tägliche Langzeittherapie unterdrückt werden.
Die Anwendung dieses Regimes muss auf die schwerwiegendsten Indikationen beschränkt werden.
Säuglinge und Kinder, die sich einer längerfristigen Kortikosteroidtherapie unterziehen, sind besonders gefährdet für einen erhöhten Hirndruck. Hohe Kortikosteroiddosen können bei Kindern eine Pankreatitis verursachen.
Anwendung bei älteren Menschen
Vorsicht ist geboten bei längerer Behandlung mit Kortikosteroiden bei älteren Patienten, da ein potenziell erhöhtes Risiko für Osteoporose sowie ein erhöhtes Risiko für Flüssigkeitsretention, die möglicherweise zu Bluthochdruck führen kann, bestehen.
Wechselwirkungen Welche Medikamente oder Lebensmittel können die Wirkung von Depo Medrol® verändern?
Informieren Sie Ihren Arzt oder Apotheker, wenn Sie vor kurzem andere Arzneimittel eingenommen haben, auch wenn es sich um nicht verschreibungspflichtige Arzneimittel handelt.
Methylprednisolon ist ein Substrat des Enzyms Cytochrom P450 (CYP) und wird hauptsächlich durch das Enzym CYP3A metabolisiert. CYP3A4 ist das dominierende Enzym der CYP-Unterfamilie, das in der Leber erwachsener Menschen am häufigsten vorkommt.Es katalysiert die 6β-Hydroxylierung von Steroiden, den Stoffwechselschritt der Phase I, der sowohl für endogene als auch für synthetische Kortikosteroide essentiell ist.Viele andere Verbindungen sind ebenfalls Substrate von CYP3A4, einige von die (wie auch andere Arzneimittel) nachweislich den Glukokortikoid-Metabolismus durch Induktion (Hochregulierung) oder Hemmung des CYP3A4-Enzyms verändern (Tabelle 1).
Die Arzneimittelwechselwirkungen von DEPO-MEDROL entsprechen denen von Kortikosteroiden.
Aufgrund der besonderen Absorptionsmodi von DEPO-MEDROL können jedoch die klinischen Manifestationen dieser Wechselwirkungen verändert sein.
Kortikosteroide interagieren hauptsächlich mit: Rifampicin, Phenytoin, Barbituraten (verminderte Kortikosteroidwirkung); Östrogen, Ketoconazol, Troleandomycin, Erythromycin (erhöhte Kortikosteroidwirkung); Salicylate (verminderte Wirkung von Salicylaten); Ethacrynsäure, Thiazide, Furosemid (erhöhter Kaliumverlust); Ethacrynsäure, Indomethacin, Acetylsalicylsäure, NSAIDs (erhöhtes Risiko für Magengeschwüre); Cyclophosphamid (verminderte Wirkung von Cyclophosphamid); Amphotericin (Hypokaliämie); Antidiabetika (verminderte Blutzuckerkontrolle).
CYP3A4-HEMMSTOFFE - Arzneimittel, die die CYP3A4-Aktivität hemmen, verringern im Allgemeinen die hepatische Clearance und erhöhen die Plasmakonzentration von CYP3A4-Substratarzneimitteln wie Methylprednisolon. Bei Vorhandensein eines CYP3A4-Inhibitors muss die Methylprednisolon-Dosis möglicherweise titriert werden, um eine Steroidtoxizität zu vermeiden (Tabelle 1).
CYP3A4-INDUKTOREN - Arzneimittel, die die CYP3A4-Aktivität induzieren, erhöhen im Allgemeinen die hepatische Clearance, was zu verringerten Plasmakonzentrationen von Arzneimitteln führt, die CYP3A4-Substrate sind.Eine gleichzeitige Anwendung kann eine Erhöhung der Methylprednisolon-Dosis erfordern, um das gewünschte Ergebnis zu erzielen (Tabelle 1).
CYP3A4-SUBSTRATE - In Gegenwart eines anderen CYP3A4-Substrats können Auswirkungen auf die hepatische Clearance von Methylprednisolon auftreten, was zu notwendigen Dosisanpassungen führt. Unerwünschte Ereignisse, die mit der alleinigen Einnahme eines Arzneimittels verbunden sind, können bei gleichzeitiger Anwendung mit größerer Wahrscheinlichkeit auftreten (Tabelle 1).
NICHT DURCH CYP3A4 VERMITTELTE WIRKUNGEN - Andere Wechselwirkungen und Wirkungen, die mit Methylprednisolon auftreten, sind in Tabelle 1 unten beschrieben.
Tabelle 1. Wichtige Arzneimittel- oder Substanzwechselwirkungen / Wirkungen mit Methylprednisolon
- FENOBARBITAL
- PHENITOIN
Warnungen Es ist wichtig zu wissen, dass:
Fruchtbarkeit, Schwangerschaft und Stillzeit
Fragen Sie vor der Einnahme von Arzneimitteln Ihren Arzt oder Apotheker um Rat.
Fruchtbarkeit
Angemessene Reproduktionsstudien mit Kortikosteroiden beim Menschen wurden nicht durchgeführt. In Tierstudien wurde gezeigt, dass Kortikosteroide die Fertilität herabsetzen.
Schwangerschaft
Einige Studien an Versuchstieren haben gezeigt, dass Kortikosteroide, die Müttern verabreicht werden, zu Fehlbildungen des Fötus führen können.Da keine klinischen Daten zu den Auswirkungen einer Kortikosteroidtherapie auf die Fortpflanzung vorliegen, muss die Anwendung von Kortikosteroiden bei bekannten oder vermuteten schwangeren Frauen den Fällen echter Bedarf unter direkter Aufsicht des Arztes. Wenn eine verlängerte oder hochdosierte Kortikosteroidbehandlung während der Schwangerschaft nicht verzögert wird, sollte das Neugeborene sorgfältig auf Hypoadrenalismus überwacht werden. Obwohl eine neonatale Nebenniereninsuffizienz bei Säuglingen, die in utero Kortikosteroiden ausgesetzt waren, selten zu sein scheint, fand eine retrospektive Studie eine erhöhte Inzidenz von niedrigem Geburtsgewicht bei Säuglingen von Müttern, die Kortikosteroide erhielten. Bei Säuglingen von Müttern, die während der Schwangerschaft mit Langzeitkortikosteroiden behandelt wurden, wurden Fälle von Katarakt beobachtet. Die Auswirkungen von Kortikosteroiden auf die Wehen ab der Geburt sind nicht bekannt.
Fütterungszeit
Kortikosteroide werden in die Muttermilch ausgeschieden, daher sollte das Stillen während der Kortikosteroidtherapie unterbrochen werden. In die Muttermilch abgegebene Kortikosteroide können das Wachstum hemmen und die endogene Glukokortikoidproduktion bei Säuglingen beeinträchtigen. Da keine ausreichenden Studien durchgeführt wurden sollte stillenden Müttern nur verabreicht werden, wenn der Nutzen der Therapie die potenziellen Risiken für das Neugeborene überwiegt, bei wirklicher Notwendigkeit unter direkter Aufsicht des Arztes.
Auswirkungen auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen
Sollten bei der Einnahme von Glukokortikoiden Euphorie und Stimmungsstörungen auftreten, sollten solche Aktivitäten vermieden werden. Die Wirkung von Kortikosteroiden auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen wurde nicht systematisch untersucht.
Nach der Behandlung mit Kortikosteroiden können Nebenwirkungen wie Schwindel, Schwindel, Sehstörungen und Müdigkeit auftreten. Falls betroffen, sollten Patienten kein Fahrzeug führen oder Maschinen bedienen.
Wichtige Informationen zu einigen der Inhaltsstoffe
DEPO-MEDROL enthält weniger als 1 mmol (23 mg) Natrium (pro Dosis), also praktisch „natriumfrei“.
Für diejenigen, die sportliche Aktivitäten ausüben
Für diejenigen, die sportliche Aktivitäten ausüben: Die Einnahme des Medikaments ohne therapeutische Notwendigkeit stellt Doping dar und kann in jedem Fall positive Anti-Doping-Tests feststellen.
Dosierung und Art der Anwendung Wie ist Depo Medrol anzuwenden: Dosierung
Während der Therapie sollte die niedrigstmögliche Dosis, die kontrolliert werden kann, verwendet werden
des pathologischen Zustands und wenn eine Dosisreduktion möglich ist, muss dies schrittweise erfolgen.
Lokale Verwaltung
Diese Therapie ist symptomatisch und nicht kausal zu verstehen.
1. Rheumatoide Arthritis und Osteoarthritis.
Die Dosis für die intraartikuläre Verabreichung hängt von der Größe des Gelenks ab und variiert mit der Schwere der Erkrankung des einzelnen Patienten.In chronischen Fällen können die Infiltrationen in Abständen von 1 bis 5 oder mehr Wochen wiederholt werden, je nach Grad der Verbesserung nach der ersten Verabreichung Die Dosierungen in der folgenden Tabelle sind als allgemeine Richtlinie angegeben:
Tabelle 2. Arzneimitteldosierung
Art der Anwendung: Vor der intraartikulären Infiltration wird eine Revision der Anatomie des zu behandelnden Gelenks empfohlen. Um eine vollständige entzündungshemmende Wirkung zu erzielen, ist es wichtig, dass eine Infiltration im Synovialraum durchgeführt wird.
Führen Sie mit der gleichen sterilen Technik, die für die Lumbalpunktion verwendet wird, schnell eine sterile 20-24-Nadel, die auf einer trockenen Spritze montiert ist, in die Synovialhöhle ein. Die Procain-Infiltration ist optional, das Absaugen einiger Tropfen Synovialflüssigkeit sichert das vollständige Eindringen der Nadel in den Gelenkspalt.
Die Injektionsstelle für jedes Gelenk wird durch die Lage der oberflächlichsten Synovialhöhle bestimmt, die frei von großen Gefäßen und Nerven ist.
Wenn Sie die Nadel an der Injektionsstelle belassen, ersetzen Sie die Spritze mit den Tropfen der aspirierten Flüssigkeit durch eine andere Spritze mit der gewünschten Menge DEPO MEDROL. Kontrollieren Sie weiter durch Absaugen, dass die Nadel immer an Ort und Stelle ist.
Nach der Infiltration das Gelenk leicht bewegen, um die Suspension in der Gelenkflüssigkeit zu verteilen. Bedecken Sie die Infiltrationsstelle mit steriler Gaze. Geeignete Stellen für die intraartikuläre Infiltration sind Knie-, Sprung-, Handgelenk-, Ellenbogen-, Schulter-, Phalangeal- und Hüftgelenke.
Da es gelegentlich zu Schwierigkeiten beim Eindringen in das Hüftgelenk kommen kann, müssen Vorkehrungen getroffen werden, um die großen Gefäße in der Umgebung zu meiden.
Für eine Infiltration ungeeignete Gelenke sind solche, die anatomisch unzugänglich sind, wie Spinal- und Iliosakralgelenke ohne Synovialraum. Behandlungsversagen sind am häufigsten auf eine fehlgeschlagene Medikamenteneinführung in den Gelenkspalt zurückzuführen. Eine Infiltration in das umgebende Gewebe führt zu einem geringen oder keinem Nutzen. Tritt das Versagen nach einer sicher durchgeführten Injektion in den Synovialraum auf (durch Absaugen der Flüssigkeit nachgewiesen), ist es überflüssig, die Infiltration zu wiederholen.
Eine lokale Therapie kann den zugrunde liegenden Krankheitsprozess nicht verändern, daher sollte nach Möglichkeit eine umfassende Therapie mit Physiotherapie und orthopädischer Revision durchgeführt werden.
Nach einer intraartikulären Therapie mit Kortikosteroiden ist besonders darauf zu achten, dass ein Missbrauch des Gelenks vermieden wird, was durch den erzielten symptomatischen Nutzen begünstigt wird.
Die Vernachlässigung dieses Umstands kann zu einer erhöhten Gelenkschädigung führen, die den Nutzen des Steroids zunichte macht.
In den Gelenken dürfen keine Infiltrationen mit entzündlichen Prozessen vorliegen.
Wiederholte Infiltrationen können manchmal eine "Entzündung des Gelenks" verursachen. In besonderen Fällen ist es ratsam, den Schaden durch Röntgenstrahlen zu überprüfen.Wenn vor der Infiltration von DEPO MEDROL ein Lokalanästhetikum verwendet wird, lesen Sie zuerst die Packungsbeilage sorgfältig durch und beachten Sie alle empfohlenen Vorsichtsmaßnahmen.
2. Bursitis
Sterilisieren Sie den Bereich um die zu infiltrierende Stelle und betäuben Sie ihn mit 1%iger Procain-Hydrochlorid-Lösung. Befestigen Sie eine Nadel der Größe 20-24 an einer trockenen Spritze, führen Sie sie in den Beutel ein und saugen Sie die Flüssigkeit auf. Lassen Sie die Nadel an Ort und Stelle und ersetzen Sie die verwendete Spritze mit einer kleineren Spritze aufzuziehen, die die gewünschte Dosis DEPO MEDROL enthält. Ziehen Sie nach der Injektion an der Nadel und tragen Sie einen kleinen Verband auf.
Verwenden Sie dieselbe Technik wie für die intraartikuläre Infiltration.
3. Sehnenzysten, Tendinitis, Epicondylitis
Bei der Behandlung dieser Zustände wird die Suspension eher in die Sehnenscheide als in ihre Dicke injiziert. Vor der Infiltration die darüber liegende Haut richtig sterilisieren. Die Sehne kann bei Dehnung leicht ertastet werden. Zur Behandlung der Epicondylitis ist es ratsam, den Bereich mit den stärksten Schmerzen für die Infiltration in den Bereich genau abzugrenzen. Sehnenzysten müssen direkt infiltriert werden. In vielen In Fällen reicht eine einzige Infiltration aus, um eine signifikante Verkleinerung der Zysten und die Beseitigung der Wirkung zu bewirken.
Die bei der Behandlung dieser Formen zu verabreichende Dosis variiert von 4 bis 30 mg. Bei chronischen oder rezidivierenden Erkrankungen können weitere Infiltrationen notwendig sein. Bei jeder Infiltration sind die üblichen Vorsichtsmaßnahmen für den Sterilbetrieb zu beachten. 4.
Lokale Behandlung dermatologischer Erkrankungen
Nach einer angemessenen antiseptischen Behandlung die Läsion mit Dosen von 20-60 mg infiltrieren. Manchmal kann es sinnvoll sein, eine Reihe kleiner Infiltrationen in die Wundumgebung mit Dosen von 20 bis 40 mg durchzuführen.
Achten Sie darauf, das Eindringen von Material zu vermeiden, das eine Reaktion auslösen könnte, die von einem kleinen Schorf gefolgt werden könnte.
Normalerweise werden 1 bis 4 Infiltrationen in variablen Abständen durchgeführt, je nach Art der zu behandelnden Läsion und der Dauer der Verbesserung, die mit der ersten Injektion erreicht wurde.
Systemische intramuskuläre Verabreichung
Die Dosierung variiert je nach dem zu behandelnden Krankheitszustand.
Wenn eine verlängerte Wirkung erforderlich ist, kann nur eine Injektion pro Woche von DEPO MEDROL intramuskulär verabreicht werden, wobei die Dosis durch Multiplikation der täglichen oralen Dosis von Methylprednisolon x 7 berechnet wird.
Die Dosierung muss für jeden Patienten identifiziert werden. Die grundlegenden Kriterien für die Bestimmung der Dosierung sind Schweregrad, Prognose, zu erwartende Dauer der Erkrankung und die Reaktion des Patienten auf die Behandlung.
Im Säuglingsalter muss die empfohlene Dosierung reduziert werden, wobei jedoch der Schweregrad der Erkrankung im Hinblick auf das Verhältnis Alter/Körpergewicht für die Wahl der Dosierung begünstigt wird.
Die Hormontherapie ist eine Unterstützung und kein Ersatz für eine konventionelle Therapie.
Nach Einnahme des Arzneimittels über mehrere Tage sollte die Dosierung schrittweise reduziert oder abgesetzt werden.
Tritt während einer chronischen Erkrankung eine Phase der Spontanremission ein, sollte die Behandlung abgebrochen werden.
Während einer längeren Therapie sollten normale Blut- und Urinwerte, postprandiale Glykämie, Blutdruck und Körpergewicht überwacht werden; darüber hinaus ist in regelmäßigen Abständen eine Röntgenaufnahme des Brustkorbs ratsam.
Bei Patienten mit Geschwüren in der Vorgeschichte oder schwerer Dyspepsie wird eine Röntgenuntersuchung des oberen Gastrointestinaltrakts empfohlen.
Bei Patienten mit adrenogenitalem Syndrom kann eine einzelne intramuskuläre Injektion von 40 mg DEPO-MEDROL alle zwei Wochen ausreichend sein. Die wöchentliche intramuskuläre Erhaltungsdosis von DEPO-MEDROL für Patienten mit rheumatoider Arthritis liegt zwischen 40 und 120 mg. Die übliche Dosierung für Patienten mit Hauterkrankungen beträgt 40-120 mg intramuskulär in einwöchigen Abständen über einen Zeitraum von ein bis vier Wochen.
Bei schwerer akuter Dermatitis, die durch Canada Ivy verursacht wird, kann die intramuskuläre Verabreichung einer Einzeldosis von 80-120 mg innerhalb von 8-12 Stunden Linderung bringen.
Bei chronischer Kontaktdermatitis können wiederholte Injektionen im Abstand von 5-10 Tagen erforderlich sein.
Bei seborrhoischer Dermatitis kann eine wöchentliche Dosis von 80 mg DEPO MEDROL zur Kontrolle des pathologischen Zustands geeignet sein.
Nach intramuskulärer Verabreichung von 80-120 mg DEPO-MEDROL bei Asthmatikern kann eine Linderung innerhalb eines Zeitraums von 6 bis 48 Stunden mit anhaltender Wirkung über mehrere Tage und bis zu zwei Wochen erreicht werden. Ebenso kann bei Patienten, die an allergischer Rhinitis leiden, die intramuskuläre Verabreichung von 80-120 mg DEPO-MEDROL innerhalb von 6 Stunden eine Linderung mit anhaltender Wirkung über einen Zeitraum von mehreren Tagen bis zu drei Wochen bewirken.
Wenn die behandelte Erkrankung von Stresssymptomen begleitet wird, sollte die Dosis von DEPO-MEDROL erhöht werden, ist eine schnelle und maximale Wirkungsintensität erwünscht, wird die intravenöse Verabreichung des löslichen Salzes (Methylprednisolon-Natriumsuccinat) empfohlen.
Rektale Verabreichung bei Colitis ulcerosa
Die Verabreichung von DEPO-MEDROL in Dosierungen von 40-120 mg, durch retentive Einläufe oder kontinuierliche Tropfen von 3 bis 7 Mal pro Woche, für zwei und / oder mehr Wochen, hat sich als "nützliche adjuvante Therapie bei der Behandlung einiger Fälle" erwiesen von Colitis, ulzerativ.
Viele Patienten können mit 40 mg DEPO-MEDROL in 30-300 ml Wasser je nach Ausmaß der entzündeten Dickdarmschleimhaut kontrolliert werden, jedoch müssen auch andere geeignete therapeutische Maßnahmen ergriffen werden.
Gebrauchsanweisung
Vor der Verabreichung von parenteralen Präparaten sollte der Inhalt visuell auf Partikel oder Verfärbungen untersucht werden.
Unvereinbarkeit
Methylprednisolonacetat ist in Lösung mit verschiedenen Arzneimitteln nicht kompatibel. Tatsächlich hängt die Verträglichkeit von verschiedenen Faktoren ab, wie beispielsweise der Konzentration der Medikamente, dem pH-Wert der Lösung und der Temperatur. Daher ist es ratsam, DEPO-MEDROL nicht zu verdünnen und nicht mit anderen Lösungen zu mischen.
Überdosierung Was ist zu tun, wenn Sie zu viel Depo Medrol® eingenommen haben?
Berichte über akute Toxizität und/oder Tod nach einer Kortikosteroid-Überdosierung sind selten. Im Falle einer Überdosierung stehen keine spezifischen Gegenmittel zur Verfügung; Die Behandlung ist symptomatisch und unterstützend.
Die häufige Anwendung wiederholter Dosen, täglich oder mehrmals pro Woche, über einen längeren Zeitraum kann das Auftreten eines Cushingoid-Syndroms induzieren Methylprednisolon ist dialysierbar.
Im Falle einer versehentlichen Einnahme / Einnahme einer übermäßigen Dosis von DEPO-MEDROL benachrichtigen Sie sofort Ihren Arzt oder begeben Sie sich in das nächste Krankenhaus. Wenn Sie Fragen zur Anwendung von DEPO-MEDROL haben, wenden Sie sich an Ihren Arzt oder Apotheker.
Nebenwirkungen Was sind die Nebenwirkungen von Depo Medrol
Wie alle Arzneimittel kann DEPO-MEDROL Nebenwirkungen haben, die aber nicht bei jedem auftreten müssen.
Die folgenden Nebenwirkungen wurden während der Behandlung mit Methylprednisolon mit folgenden Häufigkeiten beobachtet: sehr häufig (≥1 / 10); gewöhnlich (≥1 / 100 to
* Kein bevorzugter MedDRA-Begriff
UNERWÜNSCHTE WIRKUNGEN, DIE BEI NICHT EMPFOHLENEN ANWENDUNGSARTEN BEOBACHTET WERDEN
- Intrathekale / epidurale Verabreichung Arachnoiditis, Meningitis, Paraparese, Querschnittslähmung, Sensibilitätsstörungen, Darm-/Blasenfunktionsstörungen, Kopfschmerzen, Krampfanfälle, Krämpfe, Sensibilitätsstörungen. Die Häufigkeit dieser Nebenwirkungen ist nicht bekannt.
- Intranasaler Weg Vorübergehende / dauerhafte Veränderungen des Sehvermögens einschließlich Blindheit, allergische Reaktionen, Rhinitis
- Ophthalmologischer Weg Vorübergehende / dauerhafte Veränderungen des Sehvermögens einschließlich Blindheit, erhöhter Augeninnendruck, Augen- und periokulare Entzündung einschließlich allergischer Reaktionen, Infektionen, Rückstände oder Schorf an der Injektionsstelle
- Andere Injektionsstellen (Kopfhaut, Gaumenmandeln, Ganglien sphenopalatinum) Blindheit
Die Einhaltung der Anweisungen in der Packungsbeilage verringert das Risiko von Nebenwirkungen.
Meldung von Nebenwirkungen
Wenn Sie Nebenwirkungen bemerken, wenden Sie sich an Ihren Arzt oder Apotheker, einschließlich aller möglichen Nebenwirkungen, die nicht in dieser Packungsbeilage aufgeführt sind. Nebenwirkungen können auch direkt über das nationale Meldesystem unter https://www.aifa.gov.it/content/segnalazioni-reazioni-avverse gemeldet werden.Indem Sie Nebenwirkungen melden, können Sie dazu beitragen, dass mehr Informationen über die Sicherheit dieses Arzneimittels zur Verfügung gestellt werden
Ablauf und Aufbewahrung
Verfallsdatum: siehe Verfallsdatum auf der Packung.
Das Verfallsdatum bezieht sich auf das Produkt in intakter Verpackung, richtig gelagert.
Achtung: Verwenden Sie das Arzneimittel nicht nach dem auf der Packung angegebenen Verfallsdatum.
Lagerung: Nicht einfrieren.
Arzneimittel dürfen nicht über das Abwasser oder den Hausmüll entsorgt werden. Fragen Sie Ihren Apotheker, wie Arzneimittel zu entsorgen sind, die Sie nicht mehr verwenden. Dies trägt zum Schutz der Umwelt bei. Bewahren Sie dieses Arzneimittel für Kinder unzugänglich auf.
Zusammensetzung und Darreichungsform
KOMPOSITION
Jede 1-ml-Flasche enthält: Methylprednisolonacetat 40 mg (entsprechend 36 mg Methylprednisolon).
Sonstige Bestandteile: Macrogol 3350; Natriumchlorid; Myristyl-gamma-Picoliniumchlorid; Natriumhydroxid; Salzsäure; Wasser für Injektionen.
DARREICHUNGSFORM UND INHALT
Injektionssuspension 40 mg / ml.
1 Flasche 1 ml
3 Flaschen mit 1 ml
Quelle Packungsbeilage: AIFA (Italienische Arzneimittelbehörde). Im Januar 2016 veröffentlichter Inhalt. Die vorliegenden Informationen können nicht aktuell sein.
Um Zugriff auf die aktuellste Version zu erhalten, ist es ratsam, auf die Website der AIFA (Italienische Arzneimittelbehörde) zuzugreifen. Haftungsausschluss und nützliche Informationen.
01.0 BEZEICHNUNG DES ARZNEIMITTELS
DEPO-MEDROL 40 MG INJIZIERBARE SUSPENSION
02.0 QUALITATIVE UND QUANTITATIVE ZUSAMMENSETZUNG
Eine 1 ml Flasche enthält: Prinzip aktiv: Methylprednisolonacetat 40 mg.
Sonstige Bestandteile mit bekannter Wirkung: Natriumchlorid.
Vollständige Auflistung der sonstigen Bestandteile siehe Abschnitt 6.1.
03.0 DARREICHUNGSFORM
Suspension zur Injektion.
04.0 KLINISCHE INFORMATIONEN
04.1 Anwendungsgebiete
A. Intramuskuläre Verabreichung
Wenn eine orale Therapie nicht möglich ist und die Dosierung, die Darreichungsform und der Verabreichungsweg des Arzneimittels das Präparat zur Behandlung des pathologischen Zustands geeignet machen, ist die intramuskuläre Anwendung von DEPO-MEDROL-Suspension von Methylprednisolonacetat indiziert die folgenden Fälle:
- Endokrine Störungen
Primäre und sekundäre Nebennierenrindeninsuffizienz (Hydrocortison oder Kortison bleiben Medikamente der ersten Wahl; synthetische Analoga können ggf. in Kombination mit Mineralocorticoiden eingesetzt werden; Integration mit Mineralocorticoiden ist im Kindesalter von besonderer Bedeutung).
Akute Nebennierenrindeninsuffizienz (Hydrocortison oder Cortison bleiben die Mittel der Wahl; eine Supplementation mit Mineralokortikoiden kann insbesondere bei Verwendung synthetischer Analoga erforderlich sein).
Vor Operationen und bei Traumata oder schweren Erkrankungen, bei Patienten mit bekannter Nebenniereninsuffizienz oder fraglicher Nebennierenrindenreserve.
Angeborene Nebennierenhyperplasie, tumorassoziierte Hyperkalzämie, nicht-eitrige Thyreoiditis.
- Rheumatologische Erkrankungen
Als Zusatztherapie zur kurzfristigen Verabreichung (um dem Patienten zu helfen, eine akute Episode oder "Exazerbation" zu überwinden) in den folgenden Fällen:
Posttraumatische Osteoarthritis, Synovitis im Verlauf von Osteoarthritis, rheumatoide Arthritis, einschließlich juveniler rheumatoider Arthritis, spezielle Fälle können eine niedrig dosierte Erhaltungstherapie erfordern, akute und subakute Bursitis, Epicondylitis, akute unspezifische Sehnenscheidenentzündung, akute Gichtarthritis, Arthritis psoriasis, ankylosierende Spondylitis .
- Kollagenkrankheiten
Während der Exazerbation oder als Erhaltungstherapie in besonderen Fällen von: systemischem Lupus erythematodes, systemischer Dermatomyositis (Polymyositis), akuter rheumatischer Karditis.
- Dermatologische Erkrankungen
Pemphigus, schweres Erythema multiforme (Steven-Johnson-Syndrom), exfoliative Dermatitis, bullöse Herpetiformis-Dermatitis, schwere seborrhoische Dermatitis, schwere Psoriasis, Mycosis fungoides.
- Allergische Zustände
Zur Kontrolle schwerer oder behindernder allergischer Zustände, die mit konventioneller Therapie nicht behandelbar sind bei: Asthma bronchiale, Kontaktdermatitis, atopischer Dermatitis, Serumkrankheit, saisonaler oder ganzjähriger allergischer Rhinitis, Überempfindlichkeitsreaktionen auf Medikamente, Transfusionsnesselsucht, akutem nicht infiziertem Kehlkopfödem (Adrenalin ist das Mittel der Wahl).
- Augenerkrankungen
Akute und chronische schwere entzündliche und allergische Prozesse, die das Auge und seine Anhängsel betreffen, wie z , Keratitis.
- Magen-Darm-Beschwerden
Um den Patienten in folgenden Fällen eine kritische Krankheitsphase zu überwinden:
Colitis ulcerosa, segmentale Enteritis.
- Atemwegserkrankungen
Symptomatische Sarkoidose, Berylose, fulminante oder diffuse Lungentuberkulose in Verbindung mit entsprechender antituberkulöser Chemotherapie, sonst nicht behandelbares Loeffler-Syndrom, „ab ingestis“-Pneumonie.
- Hämatologische Affektionen
Erworbene (autoimmune) hämolytische Anämie, sekundäre Thrombozytopenie bei Erwachsenen, Erythroblastopenie (Erythrozytenanämie), kongenitale (Erythrozyten) hypoplastische Anämie.
- Neoplastische Erkrankungen
Zur palliativen Behandlung von:
Leukämie und Lymphome bei Erwachsenen, akute Leukämie im Kindesalter.
- Ödematöse Zustände
Zur Induktion von Diurese oder Remission des nephrotischen Syndroms Proteinurie, ohne Urämie, idiopathisch oder Lupus erythematodes Typ.
- Nervöses System
Akute Exazerbationen der Multiplen Sklerose.
- Andere Indikationen
Tuberkulöse Meningitis mit Subarachnoidalblock oder drohendem Block, in Verbindung mit entsprechender antituberkulöser Therapie, Trichiniasis mit neurologischer oder myokardialer Beteiligung.
B. Intrasynoviale oder Weichteilverabreichung
(einschließlich periartikulärer und intraborsaler Route) – siehe Abschnitt 4.4.
DEPO-MEDROL ist als Zusatztherapie zur kurzfristigen Verabreichung (um dem Patienten zu helfen, eine akute Episode oder "Exazerbation" zu überwinden) in den folgenden Fällen angezeigt:
Osteoarthritis-Synovitis, rheumatoide Arthritis, akute und subakute Bursitis, akute Octus-Arthritis, Epicondylitis, akute unspezifische Sehnenscheidenentzündung, posttraumatische Osteoarthritis.
C. Intraläsionale Verabreichung
DEPO-MEDROL ist zur intraläsionalen Anwendung unter folgenden Bedingungen indiziert:
Keloide, entzündliche, infiltrierte, lokalisierte hypertrophe Läsionen (Flechtenplanus, Psoriasis-Plaques, Granuloma anulare und chronischer Lichen simplex, diskoider Lupus erythematodes, lipoide Nekrobiose bei Diabetikern, Alopecia areata).
DEPO-MEDROL kann auch intraläsional bei Sehnen- und aponeurotischen Zysten verabreicht werden.
04.2 Dosierung und Art der Anwendung
Aufgrund möglicher physikalischer Unverträglichkeiten darf DEPO-MEDROL nicht mit anderen Lösungen verdünnt oder gemischt werden.
Vor der Verabreichung von parenteralen Präparaten sollte der Inhalt visuell auf Partikel oder Verfärbungen untersucht werden.
Lokale Verwaltung
Diese Therapie ist symptomatisch und nicht kausal zu verstehen.
1. Rheumatoide Arthritis und Arthrose
Die Dosis für die intraartikuläre Verabreichung hängt von der Größe des Gelenks ab und variiert mit der Schwere der Erkrankung des einzelnen Patienten.In chronischen Fällen können die Infiltrationen in Abständen von 1 bis 5 oder mehr Wochen wiederholt werden, je nach Grad der Verbesserung nach der ersten Verabreichung Die Dosierungen in der folgenden Tabelle sind als allgemeine Richtlinie angegeben:
Art der Anwendung: Vor der intraartikulären Infiltration wird eine Revision der Anatomie des zu behandelnden Gelenks empfohlen. Um eine vollständige entzündungshemmende Wirkung zu erzielen, ist es wichtig, dass eine Infiltration im Synovialraum durchgeführt wird.
Führen Sie mit der gleichen sterilen Technik, die für die Lumbalpunktion verwendet wird, schnell eine sterile 20-24-Nadel, die auf einer trockenen Spritze montiert ist, in die Synovialhöhle ein.
Die Infiltration mit Procain ist optional.
Das Absaugen einiger Tropfen Synovialflüssigkeit gewährleistet das vollständige Eindringen der Nadel in den Gelenkspalt.
Die Injektionsstelle für jedes Gelenk wird durch die Lage der oberflächlichsten Synovialhöhle bestimmt, die frei von großen Gefäßen und Nerven ist.
Wenn Sie die Nadel an der Injektionsstelle belassen, ersetzen Sie die Spritze mit den Tropfen der aspirierten Flüssigkeit durch eine andere Spritze mit der gewünschten Menge DEPO MEDROL. Kontrollieren Sie weiter durch Absaugen, dass die Nadel immer an Ort und Stelle ist.
Nach der Infiltration das Gelenk leicht bewegen, um die Suspension in der Gelenkflüssigkeit zu verteilen.
Bedecken Sie die Infiltrationsstelle mit steriler Gaze.
Geeignete Stellen für die intraartikuläre Infiltration sind Knie-, Sprung-, Handgelenk-, Ellenbogen-, Schulter-, Phalangeal- und Hüftgelenke.
Da es gelegentlich zu Schwierigkeiten beim Eindringen in das Hüftgelenk kommen kann, müssen Vorkehrungen getroffen werden, um die großen Gefäße in der Umgebung zu meiden.
Für eine Infiltration ungeeignete Gelenke sind anatomisch unzugängliche Gelenke wie Spinal- und Iliosakralgelenke ohne Synovialraum.
Behandlungsfehler sind am häufigsten auf die fehlgeschlagene Einführung des Medikaments in den Gelenkspalt zurückzuführen.
Eine Infiltration in das umgebende Gewebe führt zu wenig oder keinem Nutzen.
Tritt das Versagen nach einer sicher durchgeführten Injektion in den Synovialraum auf (durch Absaugen der Flüssigkeit nachgewiesen), ist es überflüssig, die Infiltration zu wiederholen. Eine lokale Therapie kann den zugrunde liegenden Krankheitsprozess nicht verändern, daher sollte nach Möglichkeit eine umfassende Therapie mit Physiotherapie und orthopädischer Revision durchgeführt werden.
Nach einer intraartikulären Therapie mit Kortikosteroiden ist besonders darauf zu achten, dass ein Missbrauch des Gelenks vermieden wird, was durch den erzielten symptomatischen Nutzen begünstigt wird.
Die Vernachlässigung dieses Umstands kann zu einer erhöhten Gelenkschädigung führen, die den Nutzen des Steroids zunichte macht.
In den Gelenken dürfen keine Infiltrationen mit entzündlichen Prozessen vorliegen.
Wiederholte Infiltrationen können manchmal eine "Entzündung des Gelenks" verursachen.
In besonderen Fällen ist es ratsam, den Schaden durch Röntgenstrahlen zu überprüfen.
Wenn vor der Infiltration mit DEPO MEDROL ein Lokalanästhetikum angewendet wird, lesen Sie zuerst die Packungsbeilage sorgfältig durch und befolgen Sie alle empfohlenen Vorsichtsmaßnahmen.
2. Bursitis
Sterilisieren Sie den Bereich um die zu infiltrierende Stelle und betäuben Sie ihn mit 1%iger Procain-Hydrochlorid-Lösung. Befestigen Sie eine Nadel der Größe 20-24 an einer trockenen Spritze, führen Sie sie in den Beutel ein und saugen Sie die Flüssigkeit auf. Lassen Sie die Nadel an Ort und Stelle und ersetzen Sie die verwendete Spritze zum Aufziehen mit einer kleineren Spritze, die die gewünschte Dosis enthält. Ziehen Sie nach der Injektion an der Nadel und tragen Sie einen kleinen Verband auf.
Verwenden Sie dieselbe Technik wie für die intraartikuläre Infiltration.
3. Sehnenzysten, Tendinitis, Epicondylitis
Bei der Behandlung dieser Zustände wird die Suspension eher in die Sehnenscheide als in ihre Dicke injiziert. Sterilisieren Sie die darüber liegende Haut vor der Infiltration ordnungsgemäß. Die Sehne kann bei Dehnung leicht ertastet werden. Zur Behandlung einer Epicondylitis ist es ratsam, den Bereich mit den stärksten Schmerzen für die Infiltration in den Bereich sorgfältig abzugrenzen.
Sehnenzysten müssen direkt infiltriert werden.
In vielen Fällen reicht eine einmalige Infiltration aus, um eine deutliche Verkleinerung der Zysten und die Beseitigung der Wirkung zu bewirken.
Bei jeder Infiltration sind die üblichen Vorsichtsmaßnahmen für den Sterilbetrieb zu beachten.
Die bei der Behandlung dieser Formen zu verabreichende Dosis variiert von 4 bis 30 mg.
Bei chronischen oder rezidivierenden Erkrankungen können weitere Infiltrationen notwendig sein.
4. Lokale Behandlung dermatologischer Erkrankungen
Nach einer angemessenen antiseptischen Behandlung die Läsion mit Dosen von 20-60 mg infiltrieren.
Manchmal kann es sinnvoll sein, eine Reihe kleiner Infiltrationen in die Wundumgebung mit Dosen von 20 bis 40 mg durchzuführen.
Achten Sie darauf, das Eindringen von Material zu vermeiden, das eine Reaktion auslösen könnte, die von einem kleinen Schorf gefolgt werden könnte.
Normalerweise werden 1 bis 4 Infiltrationen in variablen Abständen durchgeführt, je nach Art der zu behandelnden Läsion und der Dauer der Verbesserung, die mit der ersten Injektion erreicht wurde.
Systemische intramuskuläre Verabreichung
Die Dosierung variiert je nach dem zu behandelnden Krankheitszustand.
Wenn eine verlängerte Wirkung erforderlich ist, kann nur eine Injektion pro Woche von DEPO MEDROL intramuskulär verabreicht werden, wobei die Dosis durch Multiplikation der täglichen oralen Dosis von Methylprednisolon x 7 berechnet wird.
Die Dosierung muss für jeden Patienten entsprechend der Schwere der Erkrankung und dem Ansprechen auf die Behandlung bestimmt werden.
Im Säuglingsalter muss die empfohlene Dosierung reduziert werden, wobei jedoch der Schweregrad der Erkrankung im Hinblick auf das Verhältnis Alter/Körpergewicht für die Wahl der Dosierung begünstigt wird.
Die Hormontherapie ist eine Unterstützung und kein Ersatz für eine konventionelle Therapie. Nach Einnahme des Arzneimittels über mehrere Tage sollte die Dosierung schrittweise reduziert oder abgesetzt werden.
Die grundlegenden Kriterien für die Bestimmung der Dosierung sind Schweregrad, Prognose, zu erwartende Dauer der Erkrankung und die Reaktion des Patienten auf die Behandlung.
Tritt während einer chronischen Erkrankung eine Phase der Spontanremission ein, sollte die Behandlung abgebrochen werden.
Während einer längeren Therapie sollten normale Blut- und Urinwerte, postprandiale Glykämie, Blutdruck und Körpergewicht überwacht werden; darüber hinaus ist in regelmäßigen Abständen eine Röntgenaufnahme des Brustkorbs ratsam.
Bei Patienten mit Geschwüren in der Vorgeschichte oder schwerer Dyspepsie wird eine Röntgenuntersuchung des oberen Gastrointestinaltrakts empfohlen.
Bei Patienten mit adrenogenitalem Syndrom kann eine einzelne intramuskuläre Injektion von 40 mg DEPO-MEDROL alle zwei Wochen ausreichend sein. Die wöchentliche intramuskuläre Erhaltungsdosis von DEPO-MEDROL für Patienten mit rheumatoider Arthritis liegt zwischen 40 und 120 mg. Die übliche Dosierung für Patienten mit Hauterkrankungen beträgt 40-120 mg intramuskulär in einwöchigen Abständen über einen Zeitraum von ein bis vier Wochen. Bei schwerer akuter Dermatitis durch kanadischen Efeu kann die intramuskuläre Gabe einer Einzeldosis von 80-120 mg innerhalb von 8-12 Stunden Linderung bringen, bei chronischer Kontaktdermatitis können wiederholte Injektionen im Abstand von 5-10 Tagen erforderlich sein.
Bei seborrhoischer Dermatitis kann eine wöchentliche Dosis von 80 mg DEPO MEDROL zur Kontrolle des pathologischen Zustands geeignet sein.
Nach intramuskulärer Verabreichung von 80-120 mg DEPO-MEDROL bei Asthmatikern kann eine Linderung innerhalb eines Zeitraums von 6 bis 48 Stunden mit anhaltender Wirkung über mehrere Tage und bis zu zwei Wochen erreicht werden. Ebenso kann bei Patienten, die an allergischer Rhinitis leiden, die intramuskuläre Verabreichung von 80-120 mg DEPO-MEDROL innerhalb von 6 Stunden eine Linderung mit anhaltender Wirkung über einen Zeitraum von mehreren Tagen bis zu drei Wochen bewirken.
Wenn die zu behandelnde Erkrankung von Stresssymptomen begleitet wird, muss die Dosis von DEPO-MEDROL erhöht werden.Wenn eine schnelle und maximale Wirkungsintensität erwünscht ist, wird die Gabe des löslichen Salzes (Methylprednisolon-Natriumsuccinat - SOLU-MEDROL) empfohlen für intravenös.
Rektale Verabreichung bei Colitis ulcerosa
Die Verabreichung von DEPO-MEDROL in Dosierungen von 40-120 mg, durch retentive Einläufe oder kontinuierliche Tropfen von 3 bis 7 Mal pro Woche, für zwei und / oder mehr Wochen, hat sich als "nützliche adjuvante Therapie bei der Behandlung einiger Fälle" erwiesen Viele Patienten können mit 40 mg DEPO-MEDROL in 30-300 ml Wasser, je nach Ausmaß der entzündeten Dickdarmschleimhaut, kontrolliert werden. Es müssen jedoch auch andere geeignete therapeutische Maßnahmen ergriffen werden.
04.3 Kontraindikationen
Überempfindlichkeit gegen den Wirkstoff oder einen der in Abschnitt 6.1 genannten sonstigen Bestandteile systemische Pilzinfektionen. Intravenöse Verabreichung. Intrathekale Verabreichung.
Die Verabreichung von Lebendimpfstoffen oder abgeschwächten Lebendimpfstoffen ist bei Patienten, die immunsuppressive Dosen von Kortikosteroiden erhalten, kontraindiziert.
04.4 Besondere Warnhinweise und geeignete Vorsichtsmaßnahmen für die Anwendung
In die Dermis injizierte Kortikosteroide können zur Bildung von Kristallen führen, die durch Unterdrückung von Entzündungsreaktionen zur Zerstörung von Zellelementen und physikalisch-chemischen Veränderungen der Grundsubstanz des Bindegewebes führen können.Diese selten auftretenden Veränderungen der Dermis und des Unterhautgewebes können zu Hautdepressionen an der Injektionsstelle führen.
Das Ausmaß dieser Reaktionen hängt von der Menge des injizierten Steroids ab.
Die Regeneration ist in der Regel innerhalb weniger Monate oder nachdem alle Kortikosteroid-Kristalle absorbiert wurden, abgeschlossen.
Um das Auftreten einer Atrophie der Dermis und des Unterhautgewebes zu minimieren, muss die empfohlene Dosis für Injektionen mit größter Sorgfalt nicht überschritten werden. Führen Sie nach Möglichkeit mehrere Injektionen kleiner Mengen in den Läsionsbereich durch.Bei der intrasynovialen und intramuskulären Verabreichungstechnik muss eine Injektion und Infiltration des Tierarzneimittels in die Dermis vermieden werden.
Eine Injektion in den Deltamuskel sollte wegen der hohen Inzidenz einer subkutanen Atrophie vermieden werden.
DEPO-MEDROL ist nicht für intrathekale, epidurale, intranasale, intraokulare und andere nicht zugelassene Verabreichungswege indiziert (siehe UNERWÜNSCHTE WIRKUNGEN, die nach nicht empfohlenen Verabreichungswegen berichtet wurden).
Bei Patienten unter Kortikosteroidtherapie, die besonderen Belastungen ausgesetzt sind, ist eine Dosisanpassung an das Ausmaß des belastenden Zustandes unbedingt erforderlich.
Immunsuppressive Wirkung / erhöhte Infektanfälligkeit
Kortikosteroide können die Anfälligkeit für Infektionen erhöhen, einige Anzeichen einer Infektion maskieren und während ihrer Anwendung können neue Infektionen auftreten.
Während der Anwendung von Kortikosteroiden kann es zu einer verminderten Resistenz und Unfähigkeit, eine Infektion zu lokalisieren, kommen. Infektionen, die durch einen beliebigen Krankheitserreger, einschließlich viraler, bakterieller, Pilz-, Protozoen- oder Helmintheninfektionen, überall im Körper verursacht werden, können mit der Anwendung von Kortikosteroiden allein oder in Kombination mit anderen immunsuppressiven Mitteln in Verbindung gebracht werden, die die zelluläre Immunität, die humorale Immunität oder die Neutrophilenfunktion beeinträchtigen . Diese Infektionen können mild sein, aber auch schwerwiegend und manchmal tödlich sein. Mit steigender Dosierung von Kortikosteroiden steigt die Rate des Auftretens infektiöser Komplikationen. Wer Medikamente nimmt, die das Immunsystem unterdrücken, ist anfälliger für Infektionen als Gesunde. Windpocken und Masern zum Beispiel können bei nicht-immunen Kindern oder Erwachsenen, die Kortikosteroide einnehmen, einen schwereren oder sogar tödlichen Verlauf nehmen. Bei Vorliegen einer akuten Infektion aufgrund der lokalen Wirkung nicht intrasynovial, intraborsal oder intrasehnenförmig verabreichen. Die Rolle von Kortikosteroiden beim septischen Schock ist umstritten: Die ersten Studien berichten sowohl über positive als auch schädliche Wirkungen , wurde vorgeschlagen, dass eine Kortikosteroid-Supplementierung bei Patienten mit septischem Schock, die eine Nebenniereninsuffizienz aufweisen, Vorteile bietet. Ihre routinemäßige Anwendung bei septischem Schock wird jedoch nicht empfohlen. Eine systematische Überprüfung einer kurzen Behandlung mit hochdosierten Kortikosteroiden hat deren Verwendung nicht unterstützt. Metaanalysen und ein Review legen jedoch nahe, dass längere Behandlungszyklen (5-11 Tage) von niedrig dosierten Kortikosteroiden die Sterblichkeit reduzieren könnten.
Abgetötete oder inaktivierte Impfstoffe können Patienten verabreicht werden, die immunsuppressive Dosen von Kortikosteroiden erhalten, jedoch kann die Reaktion auf solche Impfstoffe verringert sein. Die angegebenen Immunisierungsverfahren können bei Patienten durchgeführt werden, die nicht immunsuppressive Dosen von Kortikosteroiden erhalten.
Bei Patienten, die Kortikosteroide erhielten, wurde über Kaposi-Sarkom berichtet.
Ein Absetzen von Kortikosteroiden kann zu einer klinischen Remission führen.
Auswirkungen auf das Immunsystem
Allergische Hautreaktionen können auftreten. Da bei Patienten, die mit einer Kortikosteroidtherapie behandelt wurden, seltene Fälle von Haut- und anaphylaktischen/anaphylaktoiden Reaktionen aufgetreten sind, sollten vor der Anwendung angemessene Vorsichtsmaßnahmen getroffen werden, insbesondere wenn der Patient eine Arzneimittelallergie in der Vorgeschichte hat.
Patienten sollten während der Behandlung mit Kortikosteroiden nicht gegen Pocken geimpft werden.
Führen Sie bei Patienten unter Kortikosteroidtherapie, insbesondere bei hohen Dosen, keine anderen Immunisierungen durch, da das Risiko neurologischer Komplikationen und einer verminderten Antikörperreaktion besteht.
Die Anwendung von DEPO-MEDROL bei aktiver Tuberkulose sollte auf Fälle einer fulminanten oder disseminierten Erkrankung beschränkt werden, bei denen das Kortikosteroid zur Behandlung der Erkrankung unter einem geeigneten Antituberkulose-Regime angewendet wird.
Wenn Patienten mit latenter Tuberkulose oder einer positiven Reaktion auf Tuberkulin Kortikosteroide verabreicht werden, ist eine genaue Beobachtung erforderlich, da eine Reaktivierung der Krankheit auftreten kann. Bei längerer Therapie sollten diese Patienten eine Chemoprophylaxe erhalten.
Da es bei Patienten, die sich einer parenteralen Therapie mit Kortikosteroiden unterzogen, in seltenen Fällen anaphylaktoide Reaktionen auftraten, sollten vor der Anwendung geeignete Vorsichtsmaßnahmen getroffen werden, insbesondere wenn der Patient in der Vorgeschichte gegen ein Arzneimittel allergisch war.
Endokrine Wirkungen
Eine arzneimittelinduzierte sekundäre Nebenniereninsuffizienz kann durch schrittweise Dosisreduktion minimiert werden.Diese Art der relativen Insuffizienz kann nach Absetzen der Therapie noch Monate andauern; Wenn der Patient während dieser Zeit Stress ausgesetzt ist, sollte daher eine geeignete Hormontherapie angewendet werden. Arzneimitteldosen von Kortikosteroiden, die über einen längeren Zeitraum verabreicht werden, können zu einer Suppression der Hypothalamus-Hypophysen-Nebennieren-Achse (HPA) (sekundäre Nebenniereninsuffizienz) führen. Das Ausmaß und die Dauer der auftretenden Nebenniereninsuffizienz variiert zwischen den Patienten und hängt von der Dosierung und Häufigkeit ab. , der Zeit der Verabreichung und der Dauer der Glukokortikoidtherapie. Dieser Effekt kann durch eine jeden zweiten Tag zu befolgende Therapie reduziert werden.
Darüber hinaus kann bei abruptem Absetzen der Glukokortikoide eine akute Nebenniereninsuffizienz mit tödlichem Ausgang auftreten, die dann durch schrittweise Dosisreduktion minimiert werden kann. Diese Art der relativen Insuffizienz kann nach Absetzen der Therapie noch Monate andauern, daher muss in jeder Stresssituation während dieser Zeit die Hormontherapie wieder aufgenommen werden Da die Mineralokortikoidsekretion beeinträchtigt sein kann, ist eine gleichzeitige Gabe eines Salzes und/oder eines Mineralokortikoids erforderlich.
Auch nach abruptem Absetzen von Glukokortikoiden kann ein Steroid-Entzugssyndrom auftreten, das anscheinend nicht mit einer Nebenniereninsuffizienz zusammenhängt. Dieses Syndrom umfasst Symptome wie: Anorexie, Übelkeit, Erbrechen, Lethargie, Kopfschmerzen, Fieber, Gelenkschmerzen, Schuppung, Myalgie, Gewichtsverlust und / oder Hypotonie. Diese Wirkungen sind wahrscheinlich eher auf die plötzliche Änderung der Glukokortikoidkonzentration als auf niedrige Kortikosteroidspiegel zurückzuführen.
Da Glukokortikoide das Cushing-Syndrom hervorrufen oder verschlimmern können, sollten Glukokortikoide bei Patienten mit Morbus Cushing vermieden werden. Da die Sekretion von Mineralocorticoiden verändert werden kann, verabreichen Sie Salze und/oder Medikamente mit Mineralocorticoid-Aktivität in Kombination. Bei Patienten mit Hypothyreose oder Leberzirrhose ist die Reaktion auf Kortikosteroide verstärkt.
Stoffwechsel und Ernährung
Kortikosteroide, einschließlich Methylprednisolon, können den Blutzuckerspiegel erhöhen, einen vorbestehenden Diabetes verschlimmern und Patienten, die eine langfristige Kortikosteroidtherapie erhalten, für Diabetes mellitus prädisponieren.
Während der Therapie sollte die niedrigstmögliche Dosis verwendet werden, die den Krankheitszustand kontrollieren kann, und wenn eine Dosisreduktion möglich ist, sollte diese schrittweise erfolgen.
Psychiatrische Effekte
Kortikosteroide können psychische Veränderungen wie Euphorie, Schlaflosigkeit, emotionale Instabilität, Persönlichkeitsveränderungen, schwere Depressionen bis hin zu rein psychotischen Manifestationen hervorrufen. Darüber hinaus können vorbestehende emotionale Instabilität oder psychotische Tendenzen durch Kortikosteroide verschlimmert werden.
Bei systemischen Steroiden können potenziell schwerwiegende psychiatrische Nebenwirkungen auftreten. Symptome treten typischerweise innerhalb von Tagen bis Wochen nach Behandlungsbeginn auf. Die meisten Reaktionen verschwinden nach Dosisreduktion oder Absetzen der Dosis, obwohl eine spezifische Behandlung erforderlich sein kann. Psychologische Auswirkungen wurden nach Absetzen von Kortikosteroiden berichtet; Häufigkeit ist nicht bekannt. Patienten oder Pflegepersonal sollten ermutigt werden, ärztliche Hilfe, wenn der Patient psychische Symptome entwickelt, insbesondere wenn eine Depression oder Suizidgedanken vermutet werden Patienten oder Pflegepersonal sollten auf mögliche psychiatrische Störungen achten, die während oder unmittelbar nach der Reduzierung/Absetzen der Dosis systemischer Steroide auftreten können.
Acetylsalicylsäure sollte während der Kortikosteroidtherapie bei Patienten mit Hypoprothrombinämie mit Vorsicht angewendet werden.
Auswirkungen auf das Nervensystem
Kortikosteroide sollten bei Patienten mit Anfallsleiden mit Vorsicht angewendet werden.
Kortikosteroide sollten bei Patienten mit Myasthenia gravis mit Vorsicht angewendet werden (siehe Abschnitt Myopathie im Abschnitt muskuloskelettale Auswirkungen unten).
Obwohl aus kontrollierten klinischen Studien hervorgegangen ist, dass Kortikosteroide in der Lage sind, das Abklingen akuter Exazerbationen der Multiplen Sklerose zu beschleunigen, wurde nicht festgestellt, dass sie das endgültige Ansprechen oder den natürlichen Verlauf der Krankheit beeinflussen.
Diese Studien zeigen, dass relativ hohe Kortikosteroiddosen erforderlich sind, um eine signifikante Wirkung zu erzielen (siehe Abschnitt 4.2).
Es gab Berichte über Krampfanfälle nach einer kombinierten Behandlung von Ciclosporin mit hohen Dosen von Methylprednisolon.
Augeneffekte
Bei längerer Anwendung von Kortikosteroiden kann es zu subkapsulären posterioren Katarakten und nuklearen Katarakten (insbesondere bei Kindern), Exophthalmus oder einer Erhöhung des Augeninnendrucks kommen, die ein Glaukom mit möglicher Schädigung der Sehnerven verursachen und das Auftreten von sekundären Augeninfektionen durch Pilze begünstigen können oder Viren.
Kortikosteroide sollten bei Patienten mit okulärem Herpes simplex aufgrund einer möglichen Hornhautperforation mit Vorsicht angewendet werden.
Herzwirkungen
Unerwünschte Wirkungen von Glukokortikoiden auf das kardiovaskuläre System, wie Dyslipidämie und Bluthochdruck, bei verlängerten Zyklen oder hohen Dosen können Patienten, die mit bestehenden kardiovaskulären Risikofaktoren behandelt werden, für eine Zunahme solcher kardiovaskulärer Wirkungen prädisponieren Bei solchen Patienten sollte auf die Risikovariation geachtet werden, und falls erforderlich, sollten weitere kardiale Überwachungen durchgeführt werden.
Systemische Kortikosteroide sollten bei kongestiver Herzinsuffizienz mit Vorsicht und nur bei unbedingter Notwendigkeit angewendet werden.
Gefäßeffekte
Kortikosteroide sollten bei Patienten mit Bluthochdruck mit Vorsicht angewendet werden.
Magen-Darm-Effekte
Auch bei Divertikulitis, frischer Darmanastomose, latentem oder aktivem Magengeschwür ist Vorsicht geboten. Es besteht keine allgemeine Übereinstimmung darüber, ob Kortikosteroide selbst für die während der Therapie auftretenden Magengeschwüre verantwortlich sind; jedoch kann eine Glukokortikoidtherapie die Symptome eines Magengeschwürs maskieren und folglich kann es ohne nennenswerte Schmerzen zu Perforationen oder Blutungen kommen; Steroide sollten bei unspezifischer Colitis ulcerosa mit Vorsicht angewendet werden, wenn die Gefahr einer Perforation, eines Abszesses oder einer anderen eitrigen Infektion besteht.
Auswirkungen auf das hepatobiliäre System
Kortikosteroide in hohen Dosen können eine akute Pankreatitis hervorrufen.
Muskel-Skelett-Effekte
Bei Anwendung hoher Kortikosteroiddosen wurde über eine akute Myopathie berichtet, die häufiger bei Patienten mit neuromuskulären Übertragungsstörungen (zB Myasthenia gravis) oder bei Patienten unter gleichzeitiger anticholinerger Therapie wie zB neuromuskulären Blockern (zB Pancuronium) auftrat akute Myopathie ist generalisiert, kann Augen- und Atemmuskulatur betreffen und eine Tetraparese verursachen. Es kann zu einem Anstieg der Kreatinkinase kommen. Eine klinische Besserung oder Erholung nach Absetzen von Kortikosteroiden kann erforderlich sein. Wochen bis Jahre.
Osteoporose ist eine häufige, aber selten erkannte Nebenwirkung im Zusammenhang mit der Langzeitanwendung hoher Dosen von Glukokortikoiden.
Erkrankungen der Nieren und Harnwege
Kortikosteroide sollten bei Patienten mit Niereninsuffizienz mit Vorsicht angewendet werden.
Diagnosetest
Eine längere Therapie und hohe Dosen von Kortikosteroiden können zu erhöhtem Blutdruck, Veränderungen des Wasser- und Elektrolythaushaltes und einer erhöhten Kaliumausscheidung führen. Diese Wirkungen treten bei synthetischen Derivaten weniger wahrscheinlich auf, außer bei Anwendung in hohen Dosen. Diätetische Einschränkungen bei der Supplementierung von Natrium und Kalium können erforderlich sein. Alle Kortikosteroide erhöhen die Calciumausscheidung.
Sonstige Warnhinweise und Vorsichtsmaßnahmen
Vorsicht ist geboten bei längerer Behandlung mit Kortikosteroiden bei älteren Patienten, da ein potenziell erhöhtes Risiko für Osteoporose sowie ein erhöhtes Risiko für Flüssigkeitsretention, die möglicherweise zu Bluthochdruck führen kann, bestehen.
Aspirin und nicht-steroidale entzündungshemmende Mittel sollten in Kombination mit Kortikosteroiden mit Vorsicht angewendet werden.
Anwendung bei Kindern
Besondere Aufmerksamkeit sollte der körperlichen Entwicklung von Säuglingen und Kindern gewidmet werden, die sich einer längerfristigen Kortikosteroidtherapie unterziehen. Säuglinge und Kinder, die sich einer längerfristigen Kortikosteroidtherapie unterziehen, sind besonders gefährdet für einen erhöhten Hirndruck. Hohe Kortikosteroiddosen können bei Kindern eine Pankreatitis verursachen.
Das Wachstum kann bei Kindern, die mit Glukokortikoiden behandelt werden, durch eine tägliche Langzeittherapie unterdrückt werden. Die Anwendung dieses Regimes muss auf die schwerwiegendsten Indikationen beschränkt werden.
Beachten Sie die folgenden zusätzlichen Vorsichtsmaßnahmen für parenterale Kortikosteroide.
Die intrasynoviale Injektion eines Kortikosteroids kann sowohl systemische als auch lokale Wirkungen hervorrufen.
Daher ist es notwendig, die Gelenke sorgfältig zu untersuchen, um einen septischen Prozess auszuschließen. Eine deutliche Zunahme der Schmerzen, begleitet von lokaler Schwellung, "weitere Einschränkung der Gelenkbewegung, Fieber und Unwohlsein weisen auf" septische Arthritis hin; in diesem Fall eine "geeignete Antibiotikatherapie" einleiten.
Vermeiden Sie die lokale Injektion eines Steroids in ein Gelenk, das zuvor von einem septischen Prozess betroffen war.
Kortikosteroide sollten nicht in Gelenke mit anhaltenden Entzündungsprozessen injiziert werden.
Es ist notwendig, mit sterilen Techniken zu operieren, um eine Infektion oder Kontamination zu verhindern. Es sollte beachtet werden, dass die Resorptionsrate nach intramuskulärer Verabreichung langsamer ist.
Die Komplikationen infolge einer Behandlung mit Glukokortikoiden sind abhängig von der Höhe der Dosierung und Dauer, daher muss eine Risiko-Nutzen-Abwägung vorgenommen und die Dosis und Dauer der Behandlung für jeden Einzelfall bestimmt werden.
Wichtige Informationen zu einigen der Inhaltsstoffe
DEPO-MEDROL enthält weniger als 1 mmol (23 mg) Natrium (pro Dosis), also praktisch „natriumfrei“.
04.5 Wechselwirkungen mit anderen Arzneimitteln und sonstige Wechselwirkungen
Methylprednisolon ist ein Cytochrom-P450 (CYP)-Substratenzym und wird hauptsächlich durch das CYP3A-Enzym metabolisiert.CYP3A4 ist das dominierende Enzym der am häufigsten vorkommenden CYP-Unterfamilie in der Leber von erwachsenen Menschen. Es katalysiert die 6β-Hydroxylierung von Steroiden, die metabolische Phase I, die sowohl für endogene als auch für synthetische Kortikosteroide essentiell ist. Viele andere Verbindungen sind ebenfalls Substrate von CYP3A4, von denen einige (wie auch andere Medikamente) nachweislich den Glucocorticoid-Metabolismus durch Induktion (Hochregulierung) oder Hemmung des CYP3A4-Enzyms verändern (Tabelle 1).
Die Arzneimittelwechselwirkungen von DEPO-MEDROL entsprechen denen von Kortikosteroiden.
Aufgrund der besonderen Absorptionsmodi von DEPO-MEDROL können jedoch die klinischen Manifestationen dieser Wechselwirkungen verändert sein.
Kortikosteroide interagieren hauptsächlich mit: Rifampicin, Phenytoin, Barbituraten (verminderte Kortikosteroidwirkung); Östrogen, Ketoconazol, Troleandomycin, Erythromycin (erhöhte Kortikosteroidwirkung); Salicylate (verminderte Wirkung von Salicylaten); Ethacrynsäure, Thiazide, Furosemid (erhöhter Kaliumverlust); Ethacrynsäure, Indomethacin, Acetylsalicylsäure, NSAIDs (erhöhtes Risiko für Magengeschwüre); Cyclophosphamid (verminderte Wirkung von Cyclophosphamid);Amphotericin (Hypokaliämie); Antidiabetika (verminderte Blutzuckerkontrolle).
CYP3A4-HEMMSTOFFE – Arzneimittel, die die CYP3A4-Aktivität hemmen, verringern im Allgemeinen die hepatische Clearance und erhöhen die Plasmakonzentration von CYP3A4-Substratarzneimitteln, wie Methylprednisolon. Bei Vorliegen eines CYP3A4-Inhibitors muss die Methylprednisolon-Dosis möglicherweise titriert werden, um eine Steroidtoxizität zu vermeiden (Tabelle 1 ).
CYP3A4-INDUKTOREN – Arzneimittel, die die CYP3A4-Aktivität induzieren, erhöhen im Allgemeinen die hepatische Clearance, was zu verringerten Plasmakonzentrationen von Arzneimitteln führt, die CYP3A4-Substrate sind.Eine gleichzeitige Anwendung kann eine Erhöhung der Methylprednisolon-Dosis erfordern, um das gewünschte Ergebnis zu erzielen (Tabelle 1).
CYP3A4-SUBSTRATE - In Gegenwart eines anderen CYP3A4-Substrats kann die hepatische Clearance von Methylprednisolon gehemmt oder induziert werden, was zu notwendigen Dosisanpassungen führen kann. Unerwünschte Ereignisse, die mit der alleinigen Einnahme eines Arzneimittels verbunden sind, können bei gleichzeitiger Anwendung mit größerer Wahrscheinlichkeit auftreten (Tabelle 1).
NICHT DURCH CYP3A4 VERMITTELTE WIRKUNGEN - Andere Wechselwirkungen und Wirkungen, die mit Methylprednisolon auftreten, sind in Tabelle 1 unten beschrieben.
Tabelle 1. Wichtige Arzneimittel- oder Substanzwechselwirkungen / Wirkungen mit Methylprednisolon
04.6 Schwangerschaft und Stillzeit
Fruchtbarkeit
Es gibt keine Hinweise darauf, dass Kortikosteroide krebserregend oder erbgutverändernd sind oder die Fruchtbarkeit beeinträchtigen.
Schwangerschaft
Einige an Versuchstieren durchgeführte Studien haben gezeigt, dass Kortikosteroide, die Müttern in hohen Dosen verabreicht werden, zu fetalen Missbildungen führen können.
Es wurden keine ausreichenden Reproduktionsstudien am Menschen durchgeführt, daher erfordert die Anwendung des Arzneimittels während einer festgestellten oder vermuteten Schwangerschaft und während der Stillzeit eine sorgfältige Nutzenbewertung im Hinblick auf das potenzielle Risiko für Mutter und Fötus.
Da es keine ausreichenden Beweise für die Sicherheit der Anwendung des Arzneimittels bei schwangeren Frauen gibt, sollte es nur angewendet werden, wenn dies zweifellos erforderlich ist.
Kortikosteroide passieren leicht die Plazenta, daher sollten Säuglinge von Müttern, die während der Schwangerschaft erhebliche Dosen des Arzneimittels erhalten haben, sorgfältig beobachtet und auf Manifestationen einer Nebenniereninsuffizienz untersucht werden. Obwohl eine neonatale Nebenniereninsuffizienz bei Säuglingen, die in utero Kortikosteroiden ausgesetzt waren, selten zu sein scheint, sollten diejenigen, die erheblichen Dosen von Kortikosteroiden ausgesetzt waren, sorgfältig überwacht und auf Anzeichen einer Nebenniereninsuffizienz untersucht werden.In einer retrospektiven Studie wurde eine Zunahme von Kortikosteroiden festgestellt Geburtsgewicht bei Säuglingen von Müttern, die Kortikosteroide erhalten.
Katarakte wurden bei Säuglingen von Müttern beobachtet, die während der Schwangerschaft mit Langzeitkortikosteroiden behandelt wurden.
Die Auswirkungen von Kortikosteroiden auf die Wehen ab der Geburt sind nicht bekannt.
Fütterungszeit
Kortikosteroide gehen in die Muttermilch über, daher sollte das Stillen während der Behandlung unterbrochen werden.
Kortikosteroide, die in die Muttermilch gegeben werden, können das Wachstum hemmen und die endogene Produktion von Glukokortikoiden bei Säuglingen beeinträchtigen. Da keine angemessenen Reproduktionsstudien mit Glukokortikoiden beim Menschen durchgeführt wurden, sollten diese Arzneimittel stillenden Müttern nur verabreicht werden, wenn der Nutzen der Therapie die potenziellen Risiken für das Kind überwiegt.
Angemessene Reproduktionsstudien mit Kontikosteroiden beim Menschen wurden nicht durchgeführt.
Für die Anwendung dieses Arzneimittels während der Schwangerschaft, Stillzeit oder bei Frauen im gebärfähigen Alter ist es erforderlich, den Nutzen des Arzneimittels gegen das potenzielle Risiko für die Mutter und den Embryo oder Fötus abzuwägen.
Bei schwangeren Frauen und in der sehr frühen Kindheit sollte das Tierarzneimittel in dringenden Fällen unter direkter Aufsicht des Arztes verabreicht werden.
04.7 Auswirkungen auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen
Die Wirkung von Kortikosteroiden auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen wurde nicht systematisch untersucht.Nach der Behandlung mit Kortikosteroiden können Nebenwirkungen wie Schwindel, Schwindel, Sehstörungen und Müdigkeit auftreten.Patienten sollten nicht Auto fahren oder Maschinen bedienen.
04.8 Nebenwirkungen
UNERWÜNSCHTE WIRKUNGEN, DIE BEI NICHT EMPFOHLENEN ANWENDUNGSARTEN BEOBACHTET WERDEN
• Intrathekaler / epiduraler Weg
Arachnoiditis, Meningitis, Paraparese, Querschnittslähmung, Sensibilitätsstörungen, Darm-/Blasenfunktionsstörungen, Kopfschmerzen, Krampfanfälle
• Intranasale Route
Vorübergehende / dauerhafte Sehstörungen einschließlich Blindheit, allergische Reaktionen, Rhinitis
• Ophthalmologische Route
Vorübergehende / dauerhafte Veränderungen des Sehvermögens einschließlich Blindheit, erhöhter Augeninnendruck, Augen- und periokulare Entzündung einschließlich allergischer Reaktionen, Infektionen, Rückstände oder Schorf an der Injektionsstelle
• Andere Injektionsstellen (Kopfhaut, Gaumenmandeln, Ganglien sphenopalatinum)
Blindheit
04.9 Überdosierung
Es liegen keine Berichte über eine akute Überdosierung mit DEPO-MEDROL vor.
Berichte über akute Toxizität und/oder Tod nach einer Kortikosteroid-Überdosierung sind selten. Im Falle einer Überdosierung stehen keine spezifischen Gegenmittel zur Verfügung; Die Behandlung ist symptomatisch und unterstützend.
Methylprednisolon ist dialysierbar.
05.0 PHARMAKOLOGISCHE EIGENSCHAFTEN
05.1 Pharmakodynamische Eigenschaften
Pharmakotherapeutische Gruppe: systemische Kortikosteroide, Glukokortikoide.
ATC: H02AB04.
DEPO-MEDROL enthält ein synthetisches Glykokortikoid, Methylprednisolonacetat, ein 6-Methyl-Derivat von Prednisolon.
Methylprednisolon ist ein starkes entzündungshemmendes Steroid. Es hat eine größere entzündungshemmende Wirkung als Prednisolon und eine geringere Neigung als Prednisolon, Natrium- und Wasserretention zu induzieren. Natürliche Glukokortikoide (Hydrocortison und Cortison) werden als Ersatztherapie bei Nebennierenrindeninsuffizienz eingesetzt. Ihre synthetischen Analoga werden hauptsächlich wegen ihrer starken entzündungshemmenden Wirkung bei vielen Beschwerden verwendet. Glukokortikoide induzieren wichtige und verschiedene Stoffwechseleffekte und modifizieren auch die Immunantwort auf verschiedene Reize.
05.2 Pharmakokinetische Eigenschaften
Nach IM-Gabe von 40 mg Methylprednisolonacetat wurde innerhalb von 7,25 ± 1,04 Stunden ein mittlerer Plasmapeak von 14,8 ± 8,6 ng/ml beobachtet. Plasmakonzentrationen waren bis zu 11-17 Tagen bestimmbar. Die mittlere Fläche unter der Kurve (AUC) betrug 1354,2 ± 424,1 ng/ml x Stunden (Tag 1-21) Nach intraartikulärer Verabreichung ist die Resorption von DEPO-MEDROL im Gelenk signifikant geringer als bei der intraartikulären Verabreichung und tritt innerhalb weniger Tage auf.
Eine Spitzenkonzentration von 178,9 nmol / l wurde nach 2-12 Stunden nach intraartikulärer Verabreichung von 40 mg DEPO-MEDROL beobachtet.
Methylprednisolonacetat wird durch Serumcholinesterasen hydrolysiert und hauptsächlich von der Leber metabolisiert und inaktiviert. Die wichtigsten inaktiven Metaboliten sind 20 Alpha-Hydroxy-Methylprednisolon, 20 Beta-Hydroxy-Methylprednisolon und 20 Beta-Hydroxy-6-Alpha-Methylprednisolon. Der Metabolismus in der Leber erfolgt hauptsächlich über CYP3A4 (eine Liste der Wechselwirkungen, die durch den CYP3A4-Metabolismus vermittelt werden, siehe Abschnitt 4.5).
Die Ausscheidung erfolgt über das Nierenemunktorium und die Galle.
Die mittlere Eliminationshalbwertszeit für Gesamt-Methylprednisolon liegt im Bereich von 1,8 - 5,2 Stunden. Das scheinbare Verteilungsvolumen beträgt ca. 1,4 l/kg und die Gesamtclearance ca. 5 – 6 ml/min/kg.
Methylprednisolon kann, wie viele CYP3A4-Substrate, auch ein Substrat für die ATP-Bindungskassette (ABC), das p-Glykoprotein-Transportprotein sein und die Gewebeverteilung und Wechselwirkungen mit anderen Arzneimitteln beeinflussen.
Die Clearance von Methylprednisolon wird durch die gleichzeitige Anwendung von Troleandomycin, Erythromycin, Rifampicin, Antikonvulsiva und Theophyllin beeinträchtigt. Bei Niereninsuffizienz ist keine Dosisanpassung erforderlich, Methylprednisolon ist hämodialysierbar.
Methylprednisolon wird im Gewebe weit verteilt, passiert schnell die Blut-Hirn-Schranke und die Plazenta und geht in die Muttermilch über. Die Plasmaproteinbindung von Methylprednisolon beim Menschen beträgt ca. 77 %.
05.3 Präklinische Sicherheitsdaten
Die Daten zur akuten Toxizität des Versuchstiers lauten wie folgt:
Basierend auf konventionellen Studien zur Sicherheitspharmakologie zur Toxizität bei wiederholter Gabe bei Mäusen, Ratten, Kaninchen und Hunden bei intravenöser, intraperitonealer, subkutaner, intramuskulärer und oraler Verabreichung wurden keine unerwarteten Gefahren identifiziert. Die in Studien mit wiederholter Gabe beobachteten Toxizitäten sind diejenigen, die auch bei fortgesetzter Exposition gegenüber exogenen Nebennierensteroiden zu erwarten sind.
Toxizitätsstudien mit wiederholter Gabe an Ratten und Hunden (0,8–8 mg/kg/Tag und 48–480 mg/kg/Tag an 30 aufeinander folgenden Tagen IM verabreicht) zeigten keine toxischen Wirkungen und die Verträglichkeit ist im Allgemeinen gut.
DEPO-MEDROL wird von Ratten und Hunden selbst bei Dosen von 0,08-0,8-8 mg/kg/Tag, die an 180 aufeinanderfolgenden Tagen IM verabreicht werden, gut vertragen. Die lokale Verträglichkeit wurde sowohl bei Kaninchen durch Injektion von 10 mg DEPO-MEDROL in das Femur-Tibia-Gelenk als auch bei Ratten und Hunden durch IM-Verabreichung von 0,08-0,8-8 mg/kg/Tag bewertet.
Es gab keine signifikanten Veränderungen der verschiedenen Gelenkstrukturen und die Verträglichkeit der Muskelmasse war zufriedenstellend.
Krebserzeugendes Potenzial:
Es wurden keine Langzeit-Tierstudien zur Bewertung des kanzerogenen Potenzials durchgeführt, da das Arzneimittel nur für die Kurzzeitbehandlung indiziert ist und es keine Hinweise auf eine kanzerogene Wirkung gab. Es gibt keine Hinweise darauf, dass Kortikosteroide krebserregend sind.
Mutagenes Potenzial:
Es gab keine Hinweise auf ein Potenzial für genetische und chromosomale Mutationen beim Testen in einem alkalischen Elutions-/DNA-Schadens-Assay an V79-Zellen des chinesischen Hamsters Methylprednisolon induzierte in Abwesenheit eines Zellaktivierungssystems der Leber keine Chromosomenschädigung.
Teratogene Studien haben Veränderungen gezeigt, die häufig bei Kortikosteroiden (Gaumenspalte, Enzephalozele und Hydrozephalus) bei Kaninchen und Ratten beobachtet wurden.
Teratogenes Potenzial:
In tierexperimentellen Studien zur embryotoxischen Wirkung von Methylprednisolon wurden bei Mäusen oder Ratten bei täglichen intraperitonealen Dosen von 125 mg/kg/Tag bzw. 100 mg/kg/Tag keine teratogenen Wirkungen beobachtet. Bei Ratten war Methylprednisolon teratogen, wenn es in einer Dosis von 20 mg / kg / Tag subkutan verabreicht wurde. Methylprednisolonaceponat war teratogen, wenn es Ratten in einer Dosierung von 1,0 mg/kg/Tag subkutan verabreicht wurde.
06.0 PHARMAZEUTISCHE INFORMATIONEN
06.1 Hilfsstoffe
Macrogol 3350; Natriumchlorid; Myristyl-gamma-Picoliniumchlorid; Natriumhydroxid; Salzsäure; Wasser für Injektionszwecke q.s.
06.2 Inkompatibilität
Methylprednisolonacetat ist in Lösung mit verschiedenen Arzneimitteln nicht kompatibel. Tatsächlich hängt die Verträglichkeit von verschiedenen Faktoren ab, wie beispielsweise der Konzentration der Medikamente, dem pH-Wert der Lösung und der Temperatur. Daher ist es ratsam, DEPO-MEDROL nicht zu verdünnen und nicht mit anderen Lösungen zu mischen.
06.3 Gültigkeitsdauer
5 Jahre.
06.4 Besondere Vorsichtsmaßnahmen für die Aufbewahrung
Bei einer Temperatur von nicht weniger als 0 ° C gelagert werden.
06.5 Art der unmittelbaren Verpackung und Inhalt des Packstücks
Neutrale Glasflasche mit Gummistopfen verschlossen.
- DEPO-MEDROL 40 mg / ml, 1 Flasche 1 ml.
- DEPO-MEDROL 40 mg / ml, 3 Flaschen mit 1 ml.
06.6 Gebrauchs- und Handhabungshinweise
07.0 INHABER DER MARKETING-ERLAUBNIS
Pfizer Italia S.r.l. - Via Isonzo, 71 - 04100 Latina
08.0 NUMMER DER MARKETING-ERLAUBNIS
DEPO-MEDROL 40 mg / ml,
- 1 Flasche 1 ml, AIC 017932017
- 3 Flaschen à 1 ml, AIC 017932029
09.0 DATUM DER ERSTEN GENEHMIGUNG ODER ERNEUERUNG DER GENEHMIGUNG
31. Mai 2005
10.0 DATUM DER ÜBERARBEITUNG DES TEXTs
Aifa-Beschluss vom Mai 2013