Diabetes ist keine echte Krankheit, sondern eine Reihe chronischer Syndrome, die vor allem durch Hyperglykämie gekennzeichnet sind, und aufgrund der Fehlfunktion der Pankreaszellen, die für die Insulinproduktion verantwortlich sind, und / oder einer Erhöhung der Insulinresistenz durch peripheres Gewebe (Muskel, Fettgewebe) und Lebergewebe).
Die Insulinsekretion erfolgt im endokrinen Pankreas und wird den β-Zellen der Langerhans-Inseln anvertraut. Andere wichtige Hormone werden auch in der Bauchspeicheldrüse sezerniert, wie Glucagon aus α-Zellen, Somatostatin aus δ-Zellen und Pankreaspolypeptid aus PP-Zellen; Diese Hormone kontrollieren sich gegenseitig, indem sie auch die Insulinausschüttung regulieren.
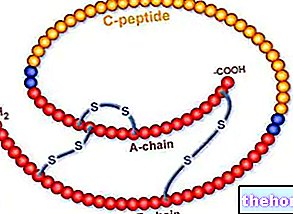
Die Synthese von Insulin folgt einem mehrstufigen Weg; zuerst wird der Prä-Insulin-Vorläufer von den β-Zellen in das raue endoplasmatische Retikulum sezerniert; danach wird das Präinsulin - bestehend aus den drei Polypptidketten A, B und C - zunächst auf der Ebene des Golgi-Apparates durch Endopeptidasen, die die C-Einheit ablösen, in Pro-Insulin und schließlich in Insulin (Kettenpolypeptid A über Disulfidbrücken mit der mit Peptid G assoziierten Polypeptidkette B) verbunden.
Die Insulinsekretion wird reguliert: durch das ortho- bzw. parasympathische neurovegetative System stimuliert das ortho die Sekretion und hemmt sie aus ernährungsphysiologischen Gründen, von Pankreashormonen bzw die Insulinsekretion wird durch den Blutzuckerspiegel reguliert, tatsächlich können alle Nährstoffe, Kohlenhydrate, Lipide und Proteine den Blutzucker erhöhen und somit die Insulinsekretion beeinflussen.
Die Hauptfunktion von Insulin besteht darin, die Glukosekonzentration im Blut durch verschiedene Stoffwechselmechanismen konstant zu halten: die Umwandlung von Glukose in Glykogen (Energiereserve) in der Leber, die Ablagerung von überschüssiger Glukose in Triglyzeride im Fettgewebe; die Erhöhung der peripheren Aufnahme von Glukose durch Zellen zu Energiezwecken; die Erhöhung der Aufnahme von Aminosäuren auf zellulärer Ebene, insbesondere in den Muskeln, wo sie in die Produktion von Proteinen kanalisiert werden. Wenn die Insulinsekretion gehemmt wird, wird der Abbau von Glykogen, Proteinen und Triglyceriden begünstigt, um einfache Glukose, freie Aminosäuren und Fettsäuren freizusetzen. Die Bedeutung von Insulin liegt gerade in seinen regulierenden Eigenschaften auf Energiequellen; diese werden bei Überschreitung in Form von Rücklagen angesammelt oder bei Bedarf verbraucht.
Insulin erfüllt seine Funktion durch Wechselwirkung mit dem metabotropen Tyrosinkinase-Rezeptor. Dies ist ein Monomer, das die Zellmembran mit einem "externen Ende, das als Bindungsstelle fungiert, und einem" intrazellulären Ende, das die Kinasefunktion aufweist, durchquert. Phosphorylierung die Kreuzung von zwei Rezeptormonomere ermöglichen die Aktivierung beider Rezeptoren und die nachfolgenden Phosphorylierungsreaktionen, die zu allen oben aufgeführten Stoffwechselreaktionen führen, die sich durch ihre langsame Entwicklung auszeichnen.
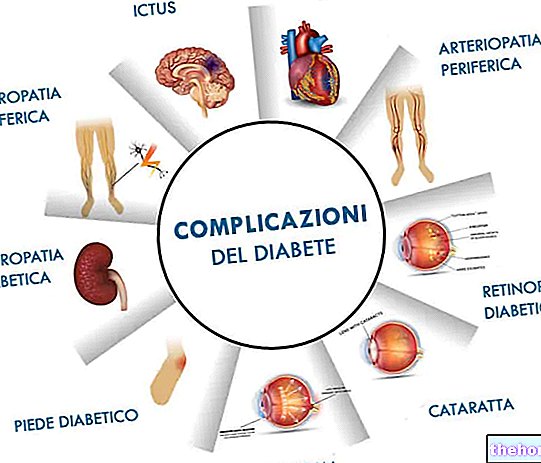
Diabetes verändert daher nicht nur den Blutzucker, sondern auch den Stoffwechsel von Proteinen und Lipiden; Darüber hinaus erhöht Diabetes das Risiko des Auftretens von Herz-Kreislauf-Erkrankungen, insbesondere Retinopathien, Glomerulopathien und Neuropathien, aufgrund einer Verdickung der Gefäßwand und unzureichender Durchblutung.
Diabetes ist eine Volkskrankheit, vor allem in den sogenannten Wohlfahrtsländern, wo einige Risikofaktoren wie Übergewicht und eine sitzende Lebensweise den Ausbruch begünstigen. Diabetes kann in verschiedene Arten von Syndromen unterschieden werden; die wichtigsten sind:
- das primärer oder spontaner Diabetes er stellt den häufigsten dar, der wiederum in Typ-1-Diabetes und Typ-2-Diabetes unterteilt ist;
- das sekundärer Diabetes, resultierend aus Erkrankungen der Bauchspeicheldrüse oder intensiven pharmakologischen Behandlungen auf der Basis von Glukokortikoiden;
- Schwangerschaftsdiabetes.
Typ-1-Diabetes oder insulinabhängiger Diabetes charakterisiert Patienten mit totalem Insulinmangel und vollständig degenerierten β-Zellen. Manchmal kann es durch falsche Autoimmunreaktionen gegen die β-Zellen der Bauchspeicheldrüse verursacht werden, oder häufiger wird es durch das Vorhandensein von Fettleibigkeit, Umwelt- und Erbfaktoren ausgelöst; in diesem Fall spricht man von idiopathischem Diabetes. Diese Art von Diabetes entsteht sehr früh, bereits im Kindesalter, die insulinbasierte Therapie ist einzigartig und kann nicht lebenslang eliminiert werden.
Typ-2-Diabetes oder insulinunabhängiger Diabetes hingegen charakterisiert Patienten, die eine gewisse Funktionalität der β-Zellen beibehalten (wenn auch nicht ausreichend, um einen stabilen Blutzuckerspiegel aufrechtzuerhalten), aber eine geringe Empfindlichkeit des peripheren Gewebes gegenüber Insulin aufweisen immun, aber multifaktoriell, basierend auf Verhaltens-, Erb- und Umweltelementen. Im Gegensatz zum ersten Typ tritt diese Form von Diabetes am häufigsten im Alter auf, daher wird sie auch als Altersdiabetes bezeichnet.
Die wichtigsten Veränderungen, die durch Diabetes verursacht werden, betreffen einige wichtige katabole Reaktionen, im Gegensatz zu den durch Insulin vermittelten anabolen: Hyperglykämie, verursacht durch eine verringerte Aufnahme von Glukose in der Peripherie, eine intensivere hepatische Glukoneogenese und eine Verringerung der Glykogenreserven. der "erhöhte Abbau von Proteinen und eine verminderte Aufnahmekapazität von Aminosäuren durch die Zellen; der" erhöhte Abbau von Lipiden mit der daraus folgenden Bildung von Glycerin, das als Substrat für die Bildung neuer Glucose verwendet wird, und Fettsäuren (letztere tragen zur Bildung von Ketonkörpern, die sich ansammeln und eine metabolische Azidose verursachen).
Weitere Artikel zum Thema "Diabetes, Diabetesformen, Ursachen und Folgen von Diabetes"
- Verstopfung: Abführmittel und Medikamente gegen Verstopfung
- Insulin bei der Behandlung von Diabetes




.jpg)