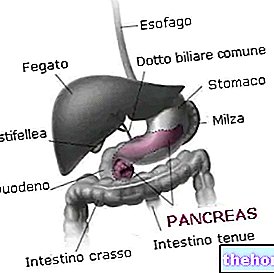
Die Hauptprodukte der Verdauung und der intestinalen Resorption von Kohlenhydraten sind Glucose, Galactose und Fructose, die über die Mesenterialvene und die Pfortader in die Leberkapillaren gelangen, wo sie in großen Mengen zurückgehalten werden.
Gerade in der Leber werden Galaktose und Fruktose in Glukose umgewandelt, die praktisch der einzige im Blutkreislauf vorhandene Zucker ist. Der Begriff Glykämie wird verwendet, um seine Konzentration im Blut anzuzeigen. Bei einem gesunden Menschen schwankt dieser Parameter beim Fasten zwischen 80 und 100 mg/dl. Um gesund zu sein, ist es wichtig, dass der Blutzucker über 24 Stunden hinweg relativ konstant bleibt.

Die Bedeutung der Glukosezirkulation im Blut hängt mit der Unfähigkeit der Neuronen zusammen, Energie aus anderen Energiesubstraten wie Fetten und Aminosäuren zu ziehen. Anzeichen einer Hirnleistungsstörung treten bereits bei glykämischen Werten unter 60 mg/dl auf und sind für die zuvor dargestellten typischen Symptome verantwortlich.
Wenn der Blutzucker zu stark ansteigt, beginnt der Körper ab dem Erreichen des Schwellenwerts von 180 mg / dl Glukose über den Urin zu verlieren (Glykosurie), was auf den ersten Blick als wirksamer Abwehrmechanismus erscheinen mag, aber tatsächlich ein gefährliches Phänomen ist . , weil der glukosehaltige Urin aus osmotischen Gründen viel Wasser anzieht, was eine Austrocknung des Körpers zur Folge hat.
Unter physiologischen Bedingungen ist die Glykosurie gleich 0.
Wenn aus dem Darm aufgenommene Zucker durch die Pfortader in die Leber gelangen, können sie verschiedene Schicksale durchlaufen.
Zunächst können sie von den Leberzellen abgebaut werden, um die notwendige Energie zu ziehen, um den Stoffwechselbedarf der Hepatozyten zu decken.
Glukose kann auch in Glykogen umgewandelt werden, die Zuckerreserve unseres Körpers. Eine gewisse Menge kann auch in Triglyceride umgewandelt werden.
Das Schicksal von Zucker wird stark vom Ernährungszustand des Probanden beeinflusst.
- Als Reaktion auf eine besonders kohlenhydratreiche Mahlzeit versucht die Leber, den Blutzuckerspiegel wieder zu normalisieren:
1) Umwandlung seines Stoffwechsels, der normalerweise auf der Oxidation von Fetten basiert, mit dem Ziel, hauptsächlich Zucker zu konsumieren
2) Erhöhung der Glykogenspeicher in Hepatozyten
3) Förderung der Umwandlung von Glucose in Fettsäuren
ACHTUNG: Glykogen, das beim Fasten in den einzelnen Glukosemonomeren reduziert wird, kann höchstens in Mengen von 5-6% der Lebermasse (ca. 100 Gramm) gespeichert werden. Sobald diese Vorräte gesättigt sind, ist die Leber gezwungen, überschüssigen Zucker in Reservefettgewebe umzuwandeln, daher ist eine fettarme und kohlenhydratreiche Ernährung (Nudeln, Brot, Getreide und Derivate, Süßigkeiten usw.) nicht wirksam Behandlung fördern die Reduzierung des Körpergewichts.
Die Leber reguliert auch den Blutzucker durch den Eingriff verschiedener Hormone; die bekanntesten und einflussreichsten werden Insulin bzw. Glukagon genannt.
Die regulierende Wirkung auf die glykämischen Werte wird nicht nur der Leber anvertraut, ebenso wirkt Insulin nicht nur auf Hepatozyten, sondern beeinflusst den Stoffwechsel verschiedener Gewebe. Im Muskel begünstigt dieses Hormon beispielsweise den Eintritt von Glukose, die neben dem Abbau durch die Glykolyse in Speicherglykogen umgewandelt wird.
Insulin wirkt auch auf der Ebene des Fettgewebes, indem es die Aufnahme von Glukose erhöht und deren Ablagerung in Form von Triglyceriden stimuliert.
FORTSETZUNG: Kohlenhydrate und Hypoglykämie "