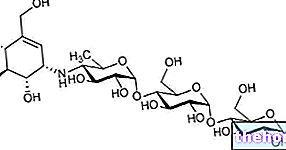
Wirkstoffe: Insulin (Insulin Detemir)
Levemir 100 Einheiten/ml Injektionslösung im Fertigpen
Indikationen Warum wird Levemir verwendet? Wofür ist das?
Levemir ist ein lang wirkendes modernes "Insulin-Analogon". Moderne Insulinarzneimittel sind eine verbesserte Version von Humaninsulin.
Levemir wird zur Senkung des hohen Blutzuckerspiegels bei Erwachsenen, Jugendlichen und Kindern ab 1 Jahr mit Diabetes mellitus (Diabetes) angewendet. Diabetes ist eine Krankheit, bei der der Körper nicht genügend Insulin produziert, um den Blutzuckerspiegel zu kontrollieren.
Levemir kann zusammen mit schnell wirkenden Insulinarzneimitteln zu den Mahlzeiten angewendet werden. Bei der Behandlung von Diabetes mellitus Typ 2 kann Levemir auch in Kombination mit Diabetestabletten und/oder injizierbaren Antidiabetika außer Insulin angewendet werden.
Levemir hat eine verlängerte und konstante Wirkung bei der Senkung des Blutzuckerspiegels innerhalb von 3-4 Stunden nach der Injektion. Levemir bietet bis zu 24 Stunden Grundversorgung mit Insulin.
Kontraindikationen Wann Levemir nicht angewendet werden sollte
Verwenden Sie Levemir nicht
- Wenn Sie allergisch gegen Insulin Detemir oder einen der sonstigen Bestandteile dieses Arzneimittels sind, siehe Abschnitt 6, Inhalt der Packung und weitere Informationen.
- Wenn bei Ihnen die Warnsymptome einer Hypo (niedriger Blutzucker) auftreten, siehe a) Zusammenfassung der schwerwiegenden und sehr häufigen Nebenwirkungen in Abschnitt 4.
- In Insulinpumpen.
- Wenn der FlexPen tropft, ist er beschädigt oder gerissen.
- Wenn es nicht richtig gelagert oder eingefroren wurde, siehe Abschnitt 5, Wie ist Levemir aufzubewahren?
- Wenn das Insulin nicht als klares, farbloses und wässriges Wasser erscheint.
Wenden Sie Levemir nicht an, wenn einer dieser Punkte auf Sie zutrifft. Fragen Sie Ihren Arzt, das medizinische Fachpersonal oder Apotheker um Rat.
Vorsichtsmaßnahmen für die Anwendung Was sollten Sie vor der Einnahme von Levemir beachten?
Vor der Anwendung von Levemir
- Überprüfen Sie das Etikett, um sicherzustellen, dass es sich um den richtigen Insulintyp handelt.
- Verwenden Sie für jede Injektion immer eine neue Nadel, um eine Kontamination zu vermeiden.
- Nadeln und Levemir FlexPen sollten nicht mit anderen geteilt werden.
Warnungen und Vorsichtsmaßnahmen
Bestimmte Bedingungen und Aktivitäten können Ihren Insulinbedarf beeinflussen. Diese beinhalten:
- wenn Sie Nieren- oder Leberprobleme, Nebennieren-, Hypophysen- oder Schilddrüsenanomalien haben.
- Wenn Ihre körperliche Aktivität zugenommen oder Ihre übliche Ernährung umgestellt wurde, da dies zu Schwankungen Ihres Blutzuckerspiegels führen kann.
- Wenn Sie krank werden: Nehmen Sie Ihr Insulin weiter ein und konsultieren Sie Ihren Arzt.
- Wenn Sie beabsichtigen, ins Ausland zu reisen, können Reisen in Länder mit einer anderen Zeitzone dazu führen, dass Ihr Insulinbedarf und der Zeitpunkt Ihrer Injektion variieren.
- Wenn Sie einen sehr niedrigen Albuminspiegel haben, sollten Sie Ihren Blutzuckerspiegel sorgfältig überwachen. Sprechen Sie mit Ihrem Arzt.
Kinder und Jugendliche
Levemir kann bei Jugendlichen und Kindern ab 1 Jahr angewendet werden.
Die Sicherheit und Wirksamkeit von Levemir bei Kindern unter 1 Jahr ist nicht erwiesen.Daten liegen nicht vor.
Wechselwirkungen Welche Medikamente oder Lebensmittel können die Wirkung von Levemir® verändern?
Informieren Sie Ihren Arzt, das medizinische Fachpersonal oder Ihren Apotheker, wenn Sie andere Arzneimittel einnehmen, kürzlich andere Arzneimittel eingenommen haben oder beabsichtigen andere Arzneimittel einzunehmen.Einige Arzneimittel beeinflussen Ihren Blutzuckerspiegel und können Ihren Insulinbedarf verändern. Die wichtigsten Arzneimittel im Blut sind unten aufgeführt Insulinbehandlung.
Ihr Blutzuckerspiegel kann sinken (Hypoglykämie), wenn Sie Folgendes einnehmen:
- andere Arzneimittel zur Behandlung von Diabetes
- Monoaminoxidase-Hemmer (MAO-Hemmer), die zur Behandlung von Depressionen eingesetzt werden
- Betablocker (zur Behandlung von Bluthochdruck)
- Angiotensin-Converting-Enzym-Hemmer (ACE-Hemmer, zur Behandlung bestimmter Herzerkrankungen oder Bluthochdruck)
- Salicylate (zur Schmerzlinderung und Fiebersenkung)
- anabole Steroide (wie Testosteron)
- Sulfonamide (zur Behandlung von Infektionen).
Ihr Blutzuckerspiegel kann ansteigen (Hyperglykämie), wenn Sie Folgendes einnehmen:
- orale Kontrazeptiva (Antibabypille)
- Thiazide (zur Behandlung von Bluthochdruck oder übermäßiger Wassereinlagerung)
- Glukokortikoide (wie „Kortison“ zur Behandlung von Entzündungen)
- Schilddrüsenhormone (zur Behandlung von Schilddrüsenerkrankungen)
- Sympathomimetika wie Epinephrin (Adrenalin), Salbutamol, Terbutalin zur Behandlung von Asthma
- Wachstumshormon (Arzneimittel zur Stimulierung des Skelett- und Körperwachstums und das die Stoffwechselprozesse im Körper signifikant beeinflusst)
- Danazol (Arzneimittel, das auf den Eisprung wirkt).
Octreotid und Lanreotid (zur Behandlung von Akromegalie, einer seltenen hormonellen Störung, die normalerweise bei Erwachsenen mittleren Alters auftritt und durch eine „übermäßige Produktion von Hypophysen-Wachstumshormonen“ verursacht wird, können Ihren Blutzuckerspiegel erhöhen oder senken.
Betablocker (zur Behandlung von Bluthochdruck) können die Warnsymptome, die Ihnen helfen können, niedrigen Blutzucker zu erkennen, abschwächen oder vollständig unterdrücken.
Pioglitazon (Tabletten zur Behandlung von Typ-2-Diabetes)
Bei einigen Patienten mit seit langem bestehendem Typ-2-Diabetes und Herzerkrankungen oder vorangegangenem Schlaganfall, die mit Pioglitazon und Insulin behandelt wurden, kam es zu einer Herzinsuffizienz. Informieren Sie unverzüglich Ihren Arzt, wenn Sie Anzeichen einer Herzinsuffizienz wie ungewöhnliche Kurzatmigkeit oder schnelle Gewichtszunahme oder lokalisierte Schwellungen (Ödeme) bemerken.
Wenn Sie eines der aufgeführten Arzneimittel eingenommen haben, informieren Sie bitte Ihren Arzt, das medizinische Fachpersonal oder Ihren Apotheker.
Trinken Sie Alkohol und nehmen Sie Levemir . ein
- Wenn Sie Alkohol trinken, kann sich Ihr Insulinbedarf ändern, da Ihr Blutzuckerspiegel steigen oder fallen kann. Eine sorgfältige Inspektion wird empfohlen.
Warnungen Es ist wichtig zu wissen, dass:
Schwangerschaft und Stillzeit
- Wenn Sie schwanger sind oder beabsichtigen, schwanger zu werden, fragen Sie vor der Einnahme dieses Arzneimittels Ihren Arzt um Rat. Möglicherweise muss Ihre Insulindosis während der Schwangerschaft und nach der Entbindung angepasst werden. Es ist wichtig, den Diabetes sorgfältig zu kontrollieren, insbesondere um hypoglykämische Episoden für die Gesundheit des Kindes zu verhindern.
- Wenn Sie stillen, wenden Sie sich an Ihren Arzt, da Sie möglicherweise eine Anpassung der Insulindosis benötigen.
Fragen Sie Ihren Arzt, das medizinische Fachpersonal oder Apotheker, bevor Sie Arzneimittel während der Schwangerschaft oder Stillzeit einnehmen.
Verkehrstüchtigkeit und das Bedienen von Maschinen
Wenden Sie sich an Ihren Arzt, wenn Sie am Straßenverkehr teilnehmen oder Maschinen bedienen:
- wenn Sie häufig Hypoglykämien haben.
- Wenn Sie Schwierigkeiten haben, die Warnzeichen eines niedrigen Blutzuckerspiegels zu erkennen.
Ein hoher oder niedriger Blutzuckerspiegel kann Ihre Konzentrations- und Reaktionsfähigkeit und folglich auch Ihre Verkehrstüchtigkeit und Ihre Fähigkeit zum Bedienen von Maschinen beeinträchtigen. Denken Sie daran, dass es sich selbst oder andere gefährden könnte.
Wichtige Informationen über bestimmte sonstige Bestandteile von Levemir®
Levemir enthält weniger als 1 mmol Natrium (23 mg) pro Dosis, was bedeutet, dass Levemir im Wesentlichen „natriumfrei“ ist.
Dosis, Methode und Zeitpunkt der Verabreichung Wie ist Levemir anzuwenden: Dosierung
Dosis und wann Sie Insulin nehmen sollten
Wenden Sie Insulin immer genau an und passen Sie die Dosis genau nach Anweisung Ihres Arztes an.Wenn Sie sich nicht sicher sind, fragen Sie Ihren Arzt, das medizinische Fachpersonal oder Ihren Apotheker.
Levemir kann zusammen mit schnell wirkenden Insulinarzneimitteln zu den Mahlzeiten angewendet werden. Bei der Behandlung von Diabetes mellitus Typ 2 kann Levemir auch in Kombination mit Diabetestabletten und/oder injizierbaren Antidiabetika außer Insulin angewendet werden.
Ändern Sie Ihr Insulin nicht, es sei denn, Ihr Arzt sagt es Ihnen.
Ihr Arzt muss Ihre Dosis möglicherweise anpassen, wenn:
- wenn Ihr Arzt Ihren Insulintyp oder Ihre Insulinmarke geändert hat oder
- Ihr Arzt hat in Kombination mit der Levemir-Behandlung ein anderes Arzneimittel zur Behandlung von Diabetes hinzugefügt.
Anwendung bei Kindern und Jugendlichen
Levemir kann bei Jugendlichen und Kindern ab 1 Jahr angewendet werden.
Es wurden keine klinischen Studien mit Levemir bei Kindern unter 1 Jahr durchgeführt.
Einsatz in speziellen Patientengruppen
Wenn Sie an Nieren- oder Leberversagen leiden oder über 65 Jahre alt sind, sollten Sie Ihren Blutzucker regelmäßig kontrollieren und mit Ihrem Arzt über eine Anpassung Ihrer Insulindosis sprechen.
Wie oft injizieren?
Levemir sollte einmal täglich verabreicht werden, wenn es in Kombination mit Diabetestabletten und/oder in Kombination mit injizierbaren Antidiabetika außer Insulin angewendet wird. Wenn Levemir als Teil einer Basal-Bolus-Insulin-Therapie angewendet wird, sollte es je nach Bedarf ein- oder zweimal täglich verabreicht werden. Die Levemir-Dosis muss individuell angepasst werden. Die Injektion kann zu jeder Tageszeit, jedoch jeden Tag zur gleichen Zeit verabreicht werden.In Fällen, in denen zwei Tagesdosen zur Optimierung der Blutzuckerkontrolle erforderlich sind, kann die abendliche Dosis abends oder vor dem Zubettgehen verabreicht werden .
Wie und wo injizieren
Levemir wird unter die Haut gespritzt (subkutane Anwendung). Levemir darf niemals direkt in eine Vene (intravenös) oder in einen Muskel (intramuskulär) injiziert werden.
Bei jeder Injektion variieren Sie die Injektionsstelle innerhalb des jeweiligen Hautbereichs, den Sie normalerweise verwenden. Dies kann das Risiko der Entwicklung von Hautklumpen und Grübchen verringern (siehe Abschnitt 4, Mögliche Nebenwirkungen). Die besten Bereiche, um sich selbst zu injizieren, sind: die Vorderseite des Oberschenkels, der Bauch oder der Oberarm. Es wird empfohlen, Ihren Blutzucker regelmäßig zu überprüfen.
Wie ist Levemir FlexPen® anzuwenden?
Levemir FlexPen ist ein vorgefüllter, farbcodierter Einweg-Pen, der Insulindetemir enthält.
Lesen Sie die Gebrauchsanweisung in dieser Packungsbeilage sorgfältig durch. Sie müssen den Pen wie in der „Gebrauchsanweisung“ beschrieben anwenden.
Vergewissern Sie sich immer, dass Sie den richtigen Pen verwenden, bevor Sie Ihr Insulin injizieren.
Überdosierung Was ist zu tun, wenn Sie zu viel Levemir eingenommen haben?
Wenn Sie mehr Insulin eingenommen haben, als Sie sollten
Wenn Sie zu viel Insulin einnehmen, sinkt Ihr Blutzuckerspiegel zu stark ab (Hypoglykämie).
Zusammenfassung der schwerwiegenden und sehr häufigen Nebenwirkungen in Abschnitt 4.
Wenn Sie die Einnahme von Insulin vergessen haben
Wenn Sie vergessen, Ihr Insulin einzunehmen, wird Ihr Blutzuckerspiegel zu hoch (Hyperglykämie).
Wenn Sie die Einnahme Ihres Insulins abbrechen
Brechen Sie die Einnahme Ihres Insulins nicht ab, ohne mit Ihrem Arzt zu sprechen, der Ihnen sagen wird, was zu tun ist.Dies kann zu sehr hohem Blutzucker (schwere Hyperglykämie) und Ketoazidose führen. Siehe c) Auswirkungen von Diabetes in Abschnitt 4.
Wenn Sie weitere Fragen zur Anwendung dieses Arzneimittels haben, wenden Sie sich an Ihren Arzt oder Apotheker
Nebenwirkungen Was sind die Nebenwirkungen von Levemir®
Wie alle Arzneimittel kann auch dieses Arzneimittel Nebenwirkungen haben, die aber nicht bei jedem auftreten müssen.
a) Zusammenfassung von schwerwiegenden und sehr häufigen Nebenwirkungen.
Niedriger Blutzucker (Hypoglykämie) ist eine sehr häufige Nebenwirkung. Es kann mehr als 1 von 10 Behandelten betreffen.
Sie können einen niedrigen Blutzucker haben, wenn:
- Injizieren Sie zu viel Insulin.
- Essen Sie zu wenig oder lassen Sie Mahlzeiten aus.
- Trainieren Sie mehr als sonst.
- Trinken Sie Alkohol (siehe „Alkohol trinken und Levemir einnehmen“ in Abschnitt 2).
Warnsymptome bei niedrigem Blutzucker: kalter Schweiß; kalte, blasse Haut; Kopfschmerzen; schneller Herzschlag; nicht gut fühlen; sehr hungrig; vorübergehende Sehstörungen; Schläfrigkeit; ungewöhnliche Müdigkeit und Schwäche; Nervosität oder Zittern; Angst; Verwirrungszustand; Konzentrationsschwierigkeiten.
Eine schwere Hypoglykämie kann zu Bewusstlosigkeit führen. Wenn eine anhaltende schwere Hypoglykämie nicht behandelt wird, kann dies zu Hirnschäden (vorübergehend oder dauerhaft) und sogar zum Tod führen. Mit einer „Injektion“ des Hormons Glukagon, die Ihnen von jemandem verabreicht wird, der damit vertraut ist, können Sie das Bewusstsein schneller wiedererlangen. Wenn Sie Glucagon erhalten, benötigen Sie Glukose oder einen süßen Snack, sobald Sie das Bewusstsein wiedererlangen. Wenn er auf die Behandlung mit Glucagon nicht anspricht, muss er ins Krankenhaus transportiert werden.
Was tun bei niedrigem Blutzucker:
- Wenn Ihr Blutzucker zu niedrig ist, essen Sie Zuckerwürfel oder einen anderen zuckerreichen Snack (Süßigkeiten, Kekse, Fruchtsaft). Messen Sie nach Möglichkeit Ihren Blutzucker und ruhen Sie sich dann aus. Nehmen Sie immer Zuckerwürfel, Bonbons, Kekse oder Fruchtsäfte bei sich, um sie bei Bedarf zu verwenden.
- Wenn die Symptome einer Hypoglykämie verschwunden sind oder sich Ihr Blutzucker stabilisiert hat, setzen Sie Ihre Insulinbehandlung fort.
- Wenn Sie einen niedrigen Blutzuckerspiegel haben, können Sie das Bewusstsein verlieren, wenn Sie eine Glukagon-Injektion benötigt haben oder wenn Sie viele Episoden von niedrigem Blutzucker haben, sprechen Sie mit Ihrem Arzt.
Sagen Sie Ihren Angehörigen, dass Sie Diabetiker sind und was die Folgen sein können, einschließlich des Risikos einer Ohnmacht durch eine Unterzuckerung. Erklären Sie, dass sie Sie bei einer Ohnmacht auf die Seite drehen und sofort einen Arzt aufsuchen sollten.Sie sollten nichts zu essen oder zu trinken bekommen, da sie Sie ersticken könnten.
Eine schwerwiegende allergische Reaktion auf Levemir oder einen seiner Bestandteile (sogenannte systemische allergische Reaktion) ist eine potenziell lebensbedrohliche Nebenwirkung. Es kann weniger als 1 von 10.000 Behandelten betreffen.
Wenden Sie sich sofort an Ihren Arzt:
- wenn sich die Allergiesymptome auf andere Körperteile ausbreiten
- wenn Sie sich plötzlich unwohl fühlen und: anfangen zu schwitzen; Sie beginnen sich krank zu fühlen (Erbrechen); Atembeschwerden haben; der Herzschlag ist schnell; Ist Ihnen schwindlig.
Wenn Sie eines dieser Anzeichen bemerken, wenden Sie sich sofort an Ihren Arzt.
b) Liste anderer Nebenwirkungen
Gelegentliche Nebenwirkungen
Sie können weniger als 1 von 100 Behandelten betreffen.
Anzeichen einer Allergie: Lokale allergische Reaktionen (Schmerzen, Rötung, Nesselsucht, Entzündungen, Blutergüsse, Schwellungen und Juckreiz) an der Injektionsstelle. Diese Symptome verschwinden normalerweise innerhalb weniger Wochen nach der Behandlung. Wenn die Symptome nicht verschwinden oder sich auf andere Körperteile ausbreiten, suchen Sie sofort Ihren Arzt auf (siehe auch Schwere allergische Reaktion).
Sehstörungen: Zu Beginn der Insulinbehandlung können Sehstörungen auftreten, dies ist jedoch in der Regel eine vorübergehende Reaktion.
Veränderungen an der Injektionsstelle (Lipodystrophie): Das Unterhautfettgewebe an der Injektionsstelle kann schrumpfen (Lipoatrophie) oder sich verdicken (Lipohypertrophie). Ein Wechsel der Injektionsstelle innerhalb desselben Bereichs kann dazu beitragen, das Risiko für die Entwicklung dieser Erkrankungen zu verringern.Wenn Sie an der Injektionsstelle ein Loch oder eine Verdickung der Haut bemerken, informieren Sie bitte Ihren Arzt oder das medizinische Fachpersonal. Diese Reaktionen können sich verschlimmern oder zu Schwankungen der Insulinresorption führen, wenn sie zu diesem Zeitpunkt injiziert werden.
Geschwollene Gelenke: Flüssigkeitsretention kann zu Beginn der Insulinbehandlung eine Schwellung um die Knöchel und andere Gelenke verursachen. Diese verschwindet bald. Wenn nicht, wenden Sie sich an Ihren Arzt.
Diabetische Retinopathie (eine durch Diabetes bedingte Augenerkrankung, die zum Verlust des Sehvermögens führen kann): Wenn Sie eine diabetische Retinopathie haben und sich Ihr Blutzuckerspiegel sehr schnell verbessert, kann sich Ihre Retinopathie verschlimmern.
Seltene Nebenwirkungen
Sie können weniger als 1 von 1000 Behandelten betreffen.
Periphere Neuropathie (Schmerzen durch Nervenschädigung): Eine schnelle Verbesserung des Blutzuckerspiegels kann zu Nervenschmerzen führen, diese werden als periphere Neuropathie bezeichnet und verschwinden spontan.
Meldung von Nebenwirkungen
Wenn eine der Nebenwirkungen auftritt, informieren Sie bitte Ihren Arzt, das medizinische Fachpersonal oder Apotheker. Dies gilt auch für alle Nebenwirkungen, die nicht in dieser Packungsbeilage aufgeführt sind. Sie können Nebenwirkungen auch direkt über das in Anhang V aufgeführte nationale Meldesystem melden Sie können dazu beitragen, mehr Informationen über die Sicherheit dieses Arzneimittels bereitzustellen.
c) Auswirkungen von Diabetes
Hoher Blutzuckerspiegel (Hyperglykämie)
Sie können einen hohen Blutzuckerspiegel haben, wenn:
- Wenn Sie nicht genug Insulin gespritzt haben.
- Wenn Sie die Einnahme von Insulin vergessen oder abgesetzt haben.
- Wenn Sie wiederholt weniger Insulin einnehmen, als Sie benötigen.
- Wenn Sie eine Infektion oder Fieber haben.
- Wenn Sie mehr essen als sonst.
- Wenn Sie weniger Sport treiben als sonst.
Warnsymptome eines hohen Blutzuckerspiegels:
Warnsymptome treten allmählich auf. Dazu gehören: mehr Urin als normal; Durst; Appetitverlust; Übelkeit (Übelkeit oder Erbrechen); sich schläfrig oder müde fühlen; trockene, gerötete Haut; trockener Mund und fruchtiger Atem (Aceton).
Was tun bei hohem Blutzucker:
- Wenn eines dieser Symptome bei Ihnen auftritt: Überprüfen Sie Ihren Blutzucker, wenn möglich, überprüfen Sie Ihren Urin auf Ketone und suchen Sie sofort einen Arzt auf.
- Dies können Symptome einer sehr ernsten Erkrankung sein, die als diabetische Ketoazidose bezeichnet wird (Ansammlung von Säure im Blut, weil der Körper Fett anstelle von Zucker abbaut). Unbehandelt kann es zum diabetischen Koma und schließlich zum Tod führen.
Ablauf und Aufbewahrung
Bewahren Sie dieses Arzneimittel für Kinder unzugänglich auf. Verwenden Sie dieses Arzneimittel nicht nach dem Verfallsdatum, das auf dem „FlexPen-Etikett und Karton nach „EXP“ angegeben ist. Das Verfallsdatum bezieht sich auf den letzten Tag des angegebenen Monats. Bei Nichtgebrauch lassen Sie die FlexPen-Kappe immer auf dem Pen, um ihn vor Licht zu schützen. Levemir muss vor übermäßiger Hitze und Licht geschützt werden.
Vor dem Öffnen: Nicht gebrauchter Levemir FlexPen im Kühlschrank bei 2 °C - 8 °C, entfernt von den Kühlelementen, aufbewahren, nicht einfrieren.
Während des Gebrauchs oder beim Transport als Ersatz: Levemir FlexPen, der als Ersatz verwendet oder mitgeführt wird, darf nicht im Kühlschrank aufbewahrt werden, Sie können ihn mitnehmen und bei Raumtemperatur (unter 30 ° C) bis zu 6 Wochen.
Werfen Sie Arzneimittel nicht in das Abwasser oder den Hausmüll. Fragen Sie Ihren Apotheker, wie nicht verwendete Arzneimittel zu entsorgen sind. Dies trägt zum Schutz der Umwelt bei.
Zusammensetzung und Darreichungsform
Was Levemir enthält
- Der Wirkstoff ist Insulin Detemir. Jeder ml enthält 100 Einheiten Insulin Detemir. Jeder Fertigpen enthält 300 Einheiten Insulin Detemir in 3 ml Injektionslösung. 1 Einheit Insulin Detemir entspricht 1 Internationale Einheit (IE) Humaninsulin.
- Die sonstigen Bestandteile sind: Glycerin, Phenol, Metacresol, Zinkacetat, Dinatriumphosphat-Dihydrat, Natriumchlorid, Salzsäure, Natriumhydroxid und Wasser für Injektionszwecke.
Wie Levemir aussieht und Inhalt der Packung
Levemir ist als Injektionslösung erhältlich.
Packungsgrößen zu 1 (mit oder ohne Nadeln), 5 (ohne Nadeln) und 10 (ohne Nadeln) 3-ml-Fertigpens. Es werden möglicherweise nicht alle Packungsgrößen in den Verkehr gebracht.
Quelle Packungsbeilage: AIFA (Italienische Arzneimittelbehörde). Im Januar 2016 veröffentlichter Inhalt. Die vorliegenden Informationen können nicht aktuell sein.
Um Zugriff auf die aktuellste Version zu erhalten, ist es ratsam, auf die Website der AIFA (Italienische Arzneimittelbehörde) zuzugreifen. Haftungsausschluss und nützliche Informationen.
01.0 BEZEICHNUNG DES ARZNEIMITTELS
LEVEMIR 100 EINHEITEN / ML LÖSUNG ZUR INJEKTION IN FERTIGPEN
02.0 QUALITATIVE UND QUANTITATIVE ZUSAMMENSETZUNG
1 ml der Lösung enthält 100 Einheiten Insulin Detemir * (entsprechend 14,2 mg). 1 Fertigpen enthält 3 ml entsprechend 300 Einheiten.
* Insulin Detemir wird produziert von Saccharomyces cerevisiae mit rekombinanter DNA-Technologie.
Die vollständige Auflistung der sonstigen Bestandteile finden Sie in Abschnitt 6.1.
03.0 DARREICHUNGSFORM
Injektionslösung in einem Fertigpen. FlexPen.
Die Lösung ist klar, farblos und wässrig.
04.0 KLINISCHE INFORMATIONEN
04.1 Anwendungsgebiete
Levemir ist angezeigt zur Behandlung von Diabetes mellitus bei Erwachsenen, Jugendlichen und Kindern ab 2 Jahren.
04.2 Dosierung und Art der Anwendung
Dosierung
Die Wirksamkeit von Insulinanaloga, einschließlich Insulin Detemir, wird in Einheiten angegeben, während die Wirksamkeit von Humaninsulin in internationalen Einheiten angegeben wird.1 Einheit Insulin Detemir entspricht 1 Internationaler Einheit Humaninsulin.
Levemir kann allein als Basalinsulin oder in Kombination mit einem „Bolusinsulin“ angewendet werden. Es kann auch in Kombination mit oralen Antidiabetika und/oder GLP-1-Rezeptoragonisten angewendet werden.
Wenn Levemir in Kombination mit oralen Antidiabetika oder zusätzlich zu GLP-1-Rezeptoragonisten angewendet wird, wird empfohlen, Levemir einmal täglich in einer Dosis von 10 Einheiten oder 0,1-0,2 Einheiten/kg einmal täglich anzuwenden. Die Dosierung von Levemir sollte auf der Grundlage der individuellen Bedürfnisse der Patienten bestimmt werden.
Wenn Levemir ein GLP-1-Rezeptor-Agonist hinzugefügt wird, wird empfohlen, die Levemir-Dosis um 20 % zu reduzieren, um das Risiko einer Hypoglykämie zu minimieren. Danach kann die Dosis individuell angepasst werden.
Die folgenden zwei Leitlinien werden für individuelle Dosisanpassungen empfohlen:
Dosisanpassungsrichtlinie für Erwachsene mit Typ-1- und Typ-2-Diabetes:
* Selbstkontrolle des Blutzuckers
Vereinfachte Selbstanpassungs-Dosisleitlinie für Erwachsene mit Typ-2-Diabetes
* Selbstkontrolle des Blutzuckers
Wenn Levemir im Rahmen einer Basal-/Bolus-Insulin-Therapie angewendet wird, sollte es je nach Bedarf des Patienten ein- oder zweimal täglich verabreicht werden. Die Levemir-Dosierung sollte an die individuellen Bedürfnisse angepasst werden.
Eine Dosisanpassung kann erforderlich sein, wenn Patienten ihre körperliche Aktivität erhöhen, ihre gewohnte Ernährung umstellen oder während einer Begleiterkrankung.
Während einer Dosisanpassung zur Verbesserung der Glukosekontrolle sollten die Patienten auf die Anzeichen einer Hypoglykämie aufmerksam gemacht werden.
Besondere Bevölkerungsgruppen
Ältere Patienten (≥ 65 Jahre)
Levemir kann bei älteren Patienten angewendet werden. Bei älteren Patienten sollte die Glukosekontrolle intensiviert und die Levemir-Dosierung individuell angepasst werden.
Nieren- und Leberinsuffizienz
Eine Nieren- oder Leberinsuffizienz kann den Insulinbedarf des Patienten verringern.
Bei Patienten mit Nieren- oder Leberinsuffizienz sollte die Glukosekontrolle intensiviert und die Levemir-Dosis individuell angepasst werden.
Kinder und Jugendliche
Die Wirksamkeit und Sicherheit von Levemir wurde in Studien mit einer Dauer von bis zu 12 Monaten bei Jugendlichen und Kindern ab 2 Jahren nachgewiesen (siehe Abschnitt 5.1).
Bei Kindern und Jugendlichen sollte die Glukosekontrolle intensiviert und die Levemir-Dosierung individuell angepasst werden.
Levemir wurde bei Kindern unter 2 Jahren nicht untersucht.
Umstellung von anderen Insulinarzneimitteln
Bei der Umstellung von anderen intermediär oder lang wirkenden Insulinarzneimitteln kann eine Anpassung der Dosierung und des Verabreichungszeitpunkts erforderlich sein (siehe Abschnitt 4.4).
Während der Übergangsphase und in den ersten Wochen danach wird eine ständige Überwachung des Blutzuckers empfohlen (siehe Abschnitt 4.4).
Jede gleichzeitige hypoglykämische Behandlung kann eine Dosisanpassung erfordern (Dosierung und / oder Zeitpunkt der Verabreichung von oralen Antidiabetika oder anderen kurz / schnell wirkenden Insulinarzneimitteln).
Art der Verabreichung
Levemir ist ein lang wirkendes Insulinanalogon, das als Basalinsulin verwendet wird. Levemir ist nur zur subkutanen Verabreichung bestimmt. Levemir sollte nicht intravenös verabreicht werden, da dies zu einer schweren Hypoglykämie führen kann. Die intramuskuläre Verabreichung sollte ebenfalls vermieden werden. Levemir sollte nicht intravenös verabreicht werden. es sollte in Insulinpumpen verwendet werden.
Levemir wird subkutan durch Injektion in die Bauchdecke, den Oberschenkel, den Oberarm, die Deltamuskelregion oder das Gesäß verabreicht. Die Injektionsstellen sollten immer im gleichen Bereich vertauscht werden, um das Risiko einer Lipodystrophie zu verringern. Die Wirkungsdauer variiert je nach Dosis, Injektionsstelle, Durchblutung, Temperatur und körperlicher Aktivität. Die Injektion kann jederzeit erfolgen. des Tages, aber jeden Tag zur gleichen Zeit. In Fällen, in denen zur Optimierung der Blutzuckereinstellung zwei Tagesdosen erforderlich sind, kann die Abenddosis abends oder vor dem Zubettgehen verabreicht werden.
Verwaltung mit FlexPen
Levemir FlexPen ist ein Fertigpen zur Verwendung mit NovoFine- oder NovoTwist-Nadeln mit einer Länge von 8 mm oder weniger. FlexPen gibt 1-60 Einheiten in Schritten von 1 Einheit frei.
Die Levemir FlexPen-Packung ist farbcodiert und enthält eine Packungsbeilage mit ausführlicher Gebrauchsanweisung.
04.3 Kontraindikationen
Überempfindlichkeit gegen den Wirkstoff oder einen der sonstigen Bestandteile (siehe Abschnitt 6.1).
04.4 Besondere Warnhinweise und geeignete Vorsichtsmaßnahmen für die Anwendung
Vor Reisen in Länder mit einer anderen Zeitzone ist eine Rücksprache mit dem Arzt erforderlich, da dies bedeuten kann, dass der Patient zu unterschiedlichen Zeiten Insulin und Mahlzeiten einnehmen muss.
Hyperglykämie
Eine unzureichende Dosierung oder ein Abbruch der Behandlung, insbesondere bei Typ-1-Diabetes, kann zu Hyperglykämie und diabetischer Ketoazidose führen. Die ersten Symptome einer Hyperglykämie treten normalerweise allmählich über einige Stunden oder Tage auf. Dazu gehören Durst, Polyurie, Übelkeit, Erbrechen, Schläfrigkeit, Trockenheit und rote Haut, Xerostomie, Appetitlosigkeit und acetonämischer Atem Bei Typ-1-Diabetikern kann eine unbehandelte Hyperglykämie zu einer lebensbedrohlichen diabetischen Ketoazidose führen.
Hypoglykämie
Das Versäumnis, eine anstrengende und außerplanmäßige Mahlzeit zu sich zu nehmen oder Sport zu treiben, kann zu einer Hypoglykämie führen.
Hypoglykämie kann auftreten, wenn die Insulindosis im Verhältnis zum Insulinbedarf zu hoch ist. Bei Hypoglykämie oder Verdacht auf Hypoglykämie sollte Levemir nicht injiziert werden. Nach Stabilisierung des Blutzuckers des Patienten sollte eine Dosisanpassung in Betracht gezogen werden (siehe Abschnitte 4.8 und ). 4.9).
Patienten, die eine deutliche Verbesserung der Blutzuckerkontrolle erfahren haben, beispielsweise durch eine intensivierte Insulintherapie, sollten darauf hingewiesen werden, dass bei ihnen eine Veränderung der üblichen Anfangssymptome einer Hypoglykämie auftreten kann. Häufige Anfangssymptome treten bei Patienten mit langjährigem Diabetes möglicherweise nicht auf.
Das Auftreten von Begleiterkrankungen, insbesondere Infektionen und Fieberzuständen, erhöht in der Regel den Insulinbedarf des Patienten. Begleiterkrankungen der Niere, Leber oder der Nebennieren, Hypophyse oder Schilddrüse können eine Dosisanpassung des Insulins erforderlich machen.
Wenn Patienten von einem anderen Insulintyp umgestellt werden, können sich die anfänglichen Symptome einer Hypoglykämie ändern oder weniger ausgeprägt sein als die während der vorherigen Behandlung aufgetretenen.
Umstellung von anderen Insulinarzneimitteln
Die Umstellung eines Patienten auf einen anderen Insulintyp oder eine andere Insulinmarke sollte unter strenger ärztlicher Aufsicht erfolgen. Änderungen von Stärke, Marke (Hersteller), Typ, Herkunft (tierisches Insulin, Humaninsulin oder Insulinanalogon) und/oder Herstellungsverfahren (aus rekombinanter DNA oder tierischem Insulin) können eine Dosisanpassung erforderlich machen.Patienten, die von einem anderen Insulintyp auf Levemir umgestellt wurden kann eine Änderung der Dosierung gegenüber den zuvor angewendeten Insulinarzneimitteln erforderlich sein.Wenn eine Dosisanpassung erforderlich ist, kann dies bei der ersten Dosis oder während der ersten Wochen oder Monate erfolgen.
Reaktionen an der Injektionsstelle
Wie bei jeder Insulintherapie können Reaktionen an der Injektionsstelle auftreten, einschließlich Schmerzen, Rötung, Nesselsucht, Entzündung, Bluterguss, Schwellung und Juckreiz. Kontinuierliches Drehen der Injektionsstelle innerhalb desselben Bereichs kann dazu beitragen, diese Reaktionen zu reduzieren oder zu verhindern. Reaktionen klingen normalerweise innerhalb weniger Tage bis Wochen ab.In seltenen Fällen können Reaktionen an der Injektionsstelle das Absetzen von Levemir erfordern.
Hypoalbuminämie
Für Patienten mit schwerer Hypoalbuminämie liegen begrenzte Daten vor. Es wird empfohlen, diese Patienten engmaschig zu überwachen.
Kombination von Levemir mit Pioglitazon
Fälle von Herzinsuffizienz wurden während der Anwendung von Pioglitazon in Kombination mit Insulin berichtet, insbesondere bei Patienten mit Risikofaktoren für die Entwicklung einer Herzinsuffizienz.Dies sollte berücksichtigt werden, wenn eine Behandlung mit Pioglitazon und Levemir in Kombination in Erwägung gezogen wird auf Anzeichen und Symptome von Herzinsuffizienz, Gewichtszunahme und Ödemen überwacht werden Pioglitazon sollte abgesetzt werden, wenn sich die Symptome verschlimmern.
04.5 Wechselwirkungen mit anderen Arzneimitteln und sonstige Wechselwirkungen
Zahlreiche Medikamente interagieren mit dem Glukosestoffwechsel.
Folgende Substanzen können den Insulinbedarf des Patienten senken:
Orale blutzuckersenkende Arzneimittel, GLP-1-Rezeptoragonisten, Monoaminoxidase-Hemmer (MAOIs), nicht-selektive Betablocker, Angiotensin-Converting-Enzym-(ACE)-Hemmer, Salicylate, anabole Steroide und Sulfonamide.
Die folgenden Substanzen können den Insulinbedarf des Patienten erhöhen:
Orale Kontrazeptiva, Thiazide, Glukokortikoide, Schilddrüsenhormone, Sympathomimetika, Wachstumshormone und Danazol.
Betablocker können die Symptome einer Hypoglykämie maskieren.
Octreotid und Lanreotid können den Insulinbedarf erhöhen oder senken.
Alkohol kann die blutzuckersenkende Wirkung von Insulin verstärken oder verringern.
04.6 Schwangerschaft und Stillzeit
Schwangerschaft
Eine Behandlung mit Levemir kann während der Schwangerschaft erwogen werden, jedoch muss jeder mögliche Nutzen gegen ein mögliches erhöhtes Risiko eines negativen Schwangerschaftsausgangs abgewogen werden.
Generell wird sowohl während der Schwangerschaftsplanung als auch während der Schwangerschaft eine intensivierte Blutzuckermessung und Überwachung von Frauen mit Diabetes empfohlen.
Der Insulinbedarf sinkt normalerweise im ersten Trimester und steigt später im zweiten und dritten Trimester der Schwangerschaft an. Nach der Entbindung kehrt der Insulinbedarf schnell auf die Werte vor der Schwangerschaft zurück.
In einer offenen, randomisierten, kontrollierten klinischen Studie wurden schwangere Frauen mit Typ-1-Diabetes (n = 310) mit einem Basal-Bolus-Regime mit Levemir (n = 152) oder mit NPH-Insulin (n = 158) als Basalinsulin behandelt. beides in Kombination mit NovoRapid. Das primäre Ziel dieser Studie war es, die Wirkung von Levemir auf die Blutzuckerregulation bei schwangeren Frauen mit Diabetes zu untersuchen (siehe Abschnitt 5.1).
Die Gesamtrate mütterlicher unerwünschter Ereignisse war bei den Levemir- und NPH-Insulingruppen ähnlich; jedoch wurde für Levemir bei Müttern (61 (40%) vs. 49 (31%)) und Neugeborenen (36 (24%) vs Anzahl der Lebendgeburten von Frauen, die nach der Randomisierung schwanger wurden, betrug 50 (83 %) für Levemir und 55 (89 %) für NPH. Die Häufigkeit angeborener Fehlbildungen betrug 4 (5%) für Levemir und 11 (7 %) für NPH davon 3 (4 %) schwere Fehlbildungen bei Levemir und 3 (2 %) bei NPH.
Daten nach Markteinführung von weiteren 250 Ergebnissen von schwangeren Frauen, die Levemir erhielten, zeigen keine Nebenwirkungen von Insulindetemir auf die Schwangerschaft und keine Fehlbildung oder fetale/neonatale Toxizität von Insulindetemir.
Tierexperimentelle Daten weisen nicht auf eine Reproduktionstoxizität hin (siehe Abschnitt 5.3).
Fütterungszeit
Es ist nicht bekannt, ob Insulin Detemir in die Muttermilch übergeht.Es sind keine metabolischen Auswirkungen von aufgenommenem Insulin Detemir bei gestillten Säuglingen/Kindern zu erwarten, da Insulin Detemir als Peptid im menschlichen Magen-Darm-Trakt zu Aminosäuren verdaut wird.
Während der Stillzeit können Anpassungen der Insulindosis und der Ernährung der Patientin erforderlich sein.
Fruchtbarkeit
Tierexperimentelle Studien zeigen keine schädlichen Auswirkungen auf die Fertilität.
04.7 Auswirkungen auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen
Die Konzentrations- und Reaktionsfähigkeit des Patienten kann infolge einer Hypoglykämie eingeschränkt sein. Diese Tatsache kann in Situationen, in denen diese Fähigkeiten von besonderer Bedeutung sind (z. B. beim Autofahren oder Bedienen von Maschinen), ein Risiko darstellen.
Die Patienten sollten auf die Notwendigkeit hingewiesen werden, die notwendigen Vorsichtsmaßnahmen zu treffen, um das Auftreten einer Hypoglykämie während des Fahrens zu vermeiden. Dies ist besonders wichtig für Personen, die sich der Warnsymptome einer Hypoglykämie nicht oder nur wenig bewusst sind oder die häufig unter Hypoglykämien leiden.
04.8 Nebenwirkungen
zu. Zusammenfassung des Sicherheitsprofils
Die bei Patienten, die Levemir anwenden, beobachteten Nebenwirkungen sind hauptsächlich auf die pharmakologische Wirkung von Insulin zurückzuführen. Der Gesamtprozentsatz der behandelten Patienten, bei denen unerwünschte Arzneimittelwirkungen auftreten können, wird auf etwa 12 % geschätzt.
Hypoglykämie ist die am häufigsten beobachtete Nebenwirkung während der Behandlung, siehe Abschnitt c unten.
Klinische Untersuchungen haben gezeigt, dass bei etwa 6 % der mit Levemir behandelten Patienten eine schwere Hypoglykämie, definiert als Hypoglykämie, die das Eingreifen anderer Personen erfordert, auftritt.
Reaktionen im Bereich der Injektionsstelle werden während der Behandlung mit Levemir häufiger beobachtet als bei der Behandlung mit Humaninsulin. Diese Reaktionen umfassen Schmerzen, Rötung, Nesselsucht, Entzündungen, Blutergüsse, Schwellungen und Juckreiz um die Injektionsstelle. Die meisten Reaktionen an der Injektionsstelle sind geringfügig und vorübergehender Natur. Tatsächlich verschwinden sie bei fortgesetzter Behandlung normalerweise innerhalb weniger Tage oder Wochen.
Zu Beginn der Insulintherapie können refraktive Anomalien und Ödeme auftreten; diese Reaktionen sind normalerweise vorübergehender Natur.
Ein schneller Abfall des Blutzuckers kann mit einer akuten schmerzhaften Neuropathie einhergehen, die normalerweise vorübergehender Natur ist. Eine Intensivierung der Insulintherapie mit einem starken Abfall des Blutzuckers kann mit einer Verschlechterung der diabetischen Retinopathie einhergehen, während eine allmähliche Verbesserung der glykämischen Kontrolle das Risiko einer Progression der diabetischen Retinopathie verringert.
B. Tabelle der Nebenwirkungen
Die unten aufgeführten Nebenwirkungen sind nach MedDRA-Häufigkeit und Systemorganklasse klassifiziert. Häufigkeitskategorien werden nach folgender Konvention definiert: sehr häufig (≥1 / 10); gemeinsam (≥1 / 100 e
* siehe Absatz c
C. Beschreibung ausgewählter Nebenwirkungen
Allergische Reaktionen, potenzielle allergische Reaktionen, Nesselsucht, Hautausschlag, Hautausschlag
Allergische Reaktionen, potenzielle allergische Reaktionen, Urtikaria, Hautausschlag, Hautausschlag treten gelegentlich auf, wenn Levemir als Basal-/Bolusinsulin-Therapie angewendet wird. 3 klinische Studien zeigten jedoch eine gemeinsame Häufigkeit (2,2 % allergische Reaktionen und potenzielle allergische Reaktionen wurden beobachtet), wenn sie in Kombination mit oralen Antidiabetika angewendet wurden.
Anaphylaktische Reaktionen
Das Auftreten von generalisierten Überempfindlichkeitsreaktionen (einschließlich generalisiertem Hautausschlag, Juckreiz, Schwitzen, Magen-Darm-Störungen, angioneurotischem Ödem, Atembeschwerden, Herzklopfen und Hypotonie) ist sehr selten, kann aber potenziell lebensbedrohlich sein.
Hypoglykämie
Hypoglykämie ist die am häufigsten beobachtete Nebenwirkung. Sie kann auftreten, wenn die Insulindosis im Verhältnis zum Insulinbedarf zu hoch ist. Eine schwere Hypoglykämie kann Bewusstlosigkeit und / oder Krampfanfälle verursachen und zu vorübergehenden Hirnschäden oder dauerhaften oder sogar zum Tod führen. Die Symptome einer Hypoglykämie treten plötzlich auf. Sie können kalter Schweiß, kalte blasse Haut, Müdigkeit, Nervosität oder Zittern, Angst, Müdigkeit oder Schwäche, Verwirrung, Konzentrationsschwierigkeiten, Schläfrigkeit, übermäßiger Hunger, Sehstörungen, Kopfschmerzen, Übelkeit und Herzklopfen umfassen.
Lipodystrophie
An der Injektionsstelle kann eine Lipodystrophie (einschließlich Lipohypertrophie, Lipoatrophie) auftreten. Kontinuierliches Drehen der Injektionsstelle innerhalb des jeweiligen Injektionsbereichs verringert das Risiko, diese Reaktionen zu entwickeln.
D. Kinder und Jugendliche
In der Marktanwendung und in klinischen Studien zeigen Häufigkeit, Art und Schwere der bei Kindern und Jugendlichen beobachteten Nebenwirkungen keinen Unterschied zu den breiteren Erfahrungen in der Allgemeinbevölkerung.
Und. Andere besondere Bevölkerungsgruppen
Bei der Anwendung auf dem Markt und in klinischen Studien zeigen Häufigkeit, Art und Schwere der Nebenwirkungen, die bei älteren Patienten und bei Patienten mit Nieren- oder Leberinsuffizienz beobachtet wurden, keinen Unterschied zu den breiteren Erfahrungen in der Allgemeinbevölkerung.
F. Meldung von vermuteten Nebenwirkungen
Die Meldung vermuteter Nebenwirkungen, die nach der Zulassung des Arzneimittels auftreten, ist wichtig, da sie eine kontinuierliche Überwachung des Nutzen-Risiko-Verhältnisses des Arzneimittels ermöglicht. Angehörige von Gesundheitsberufen sind aufgefordert, jeden Verdachtsfall einer Nebenwirkung über das in der Anhang V.
04.9 Überdosierung
Es ist nicht möglich, eine bestimmte Höhe der Insulinüberdosierung zu definieren, jedoch kann sich eine Hypoglykämie in aufeinanderfolgenden Stadien entwickeln, wenn Dosen verabreicht werden, die für den Insulinbedarf des Patienten zu hoch sind:
• Leichte hypoglykämische Episoden können durch orale Gabe von Glucose oder zuckerhaltigen Produkten behandelt werden.Diabetikern wird daher empfohlen, zuckerhaltige Produkte immer bei sich zu tragen.
• Schwere hypoglykämische Episoden, bei denen der Patient das Bewusstsein verloren hat, können mit Glucagon (0,5 bis 1 mg) behandelt werden, das von einer entsprechend geschulten Person intramuskulär oder subkutan verabreicht wird, oder mit intravenöser Glukose, die von einem medizinischen Fachpersonal verabreicht wird. Glukose sollte auch intravenös verabreicht werden, wenn der Patient nicht innerhalb von 10-15 Minuten auf die Gabe von Glucagon reagiert hat. Sobald sich der Bewusstseinszustand erholt hat, wird empfohlen, Kohlenhydrate oral zu verabreichen, um einen Rückfall zu verhindern.
05.0 PHARMAKOLOGISCHE EIGENSCHAFTEN
05.1 Pharmakodynamische Eigenschaften
Pharmakotherapeutische Gruppe: Arzneimittel zur Behandlung von Diabetes. Langwirksame Insuline und Analoga zur injizierbaren Anwendung.
ATC-Code: A10AE05.
Wirkmechanismus und pharmakodynamische Wirkungen
Levemir ist ein langwirksames lösliches Insulinanalogon mit verlängerter Wirkungsdauer, das als Basalinsulin verwendet wird.
Die hypoglykämische Wirkung von Levemir beruht auf der erleichterten Aufnahme von Glukose nach der Bindung von Insulin an Rezeptoren auf Muskel- und Fettzellen und der gleichzeitigen Hemmung der Glukosefreisetzung aus der Leber.
Das Wirkzeitprofil von Levemir ist statistisch und signifikant weniger variabel und daher besser vorhersagbar als das von NPH (Neutrales Protamin Hagedorn)-Insulin, wie die Variationskoeffizienten (CV) der gesamten und maximalen Pharmakodynamik bei derselben Person zeigen Wirkung in Tabelle 1.
Tabelle 1. Einzelsubjektvariabilität des Wirkungsdauerprofils von Levemir und NPH-Insulin
* Fläche unter der Kurve ** Glukose-Infusionsrate p-Wert
Die verlängerte Wirkung von Levemir wird durch die ausgeprägte Aggregation von Insulindetemir-Molekülen an der Injektionsstelle und durch die Bindung an Albumin über die Fettsäureseitenkette vermittelt. Insulindetemir verteilt sich langsamer auf das periphere Gewebe als NPH-Insulin. Die Kombination dieser beiden Protraktionsmechanismen gewährleistet ein besser reproduzierbares Absorptions- und Wirkprofil von Insulin Detemir als NPH-Insulin.
Die maximale Wirkdauer beträgt je nach Dosierung 24 Stunden. Es ist möglich, eine oder zwei tägliche Verabreichungen durchzuführen. Bei zweimal täglicher Gabe wird der Steady State nach der Verabreichung von 2-3 Dosen erreicht. Bei Dosen im Bereich von 0,2 - 0,4 E / kg übt Levemir zwischen 3-4 Stunden und bis zu 14 Stunden nach der Verabreichung der Dosis mehr als 50% seiner maximalen Wirkung aus.
Nach subkutaner Gabe (maximale Wirkung, Wirkungsdauer, Gesamtwirkung) wurde eine Proportionalität zwischen Dosierung und pharmakodynamischem Ansprechen beobachtet.
In klinischen Langzeitstudien wurde während der Levemir-Therapie im Vergleich zur NPH-Therapie eine geringere Variabilität von Tag zu Tag bei FPG gezeigt.
Studien an Patienten mit Typ-2-Diabetes, die mit Basalinsulin in Kombination mit oralen Antidiabetika (OAD) behandelt wurden, haben gezeigt, dass die mit Levemir erreichte Blutzuckerkontrolle (HbA1c) mit der mit NPH und mit Insulin Glargin vergleichbar ist und mit einer geringfügigen Gewicht erhöhen, siehe Tabelle 2 unten. In der Vergleichsstudie mit Insulin glargin, in der Levemir ein- oder zweimal täglich verabreicht werden konnte, während Insulin glargin einmal täglich verabreicht wurde, beendeten 55 % der Patienten, die Levemir einnahmen, eine 52-wöchige Behandlung nach dem Schema der zweimal täglichen Verabreichung.
Tabelle 2. Veränderung des Körpergewichts nach Insulintherapie
In Studien, in denen die Anwendung oraler Antidiabetika in Kombination mit Levemir untersucht wurde, bestand im Vergleich zu NPH ein um 61-65 % geringeres Risiko für leichte nächtliche Hypoglykämien.
Eine offene, randomisierte klinische Studie wurde bei Patienten mit Typ-2-Diabetes durchgeführt, bei denen orale Antidiabetika nicht gezielt eingesetzt wurden. Die Studie begann mit einer 12-wöchigen Einlaufphase mit Liraglutid + Metformin, in der 61 % der Patienten 52 Wochen lang Metformin-HbA1c erreichten. Die Zugabe von Levemir führte nach 52 Wochen zu einer weiteren Senkung des HbA1c von 7,6 % auf 7,1 %. Es gab keine größeren hypoglykämischen Episoden. Eine schwere hypoglykämische Episode ist definiert als eine Episode, in der das Subjekt die Behandlung nicht alleine durchführen kann und in der intravenös Glucagon oder Glucose verabreicht werden muss. Siehe Tabelle 3.
Tabelle 3. Klinische Daten – Levemir zusätzlich zu Liraglutid + Metformin
Eine 26-wöchige, doppelblinde, randomisierte klinische Studie wurde durchgeführt, um die Wirksamkeit und Sicherheit der zusätzlichen Gabe von Liraglutid (1,8 mg) gegenüber Placebo bei Patienten mit Typ-2-Diabetes, die mit Insulin unzureichend eingestellt sind, mit oder ohne Metformin, mit oder ohne Metformin, im Vergleich zu Placebo, zu untersuchen. Bei Patienten mit HbA1c ≤ 8,0 % zu Studienbeginn wurde die Insulindosis um 20 % reduziert, um das Risiko einer Hypoglykämie zu minimieren. Danach durften die Patienten die Insulindosis auf eine Dosis titrieren, die die Dosis vor der Randomisierung nicht überstieg. Levemir war das Basalinsulin für 33 % ( N = 147) der Patienten (97,3 % Metformin-Anwender). Bei diesen Patienten führte die Zugabe von Liraglutid zu einer stärkeren Abnahme des HbA1c (6,93 % gegenüber 8,24 %), einer stärkeren Abnahme der Nüchternglukose (7,20 mmol/l gegenüber 8,13 mmol/l) und einer stärkeren Abnahme des Körpergewichts (-3,47 kg .). vs -0,43 kg). Die Ausgangswerte für diese Parameter waren in beiden Gruppen ähnlich. Die beobachtete Rate an leichten hypoglykämischen Episoden war ähnlich und in beiden Gruppen wurden keine schweren hypoglykämischen Episoden beobachtet.
In klinischen Langzeitstudien an Patienten mit Typ-1-Diabetes unter Basal-/Bolus-Insulintherapie verbesserte sich die Nüchternglukose bei Patienten, die Levemir erhielten, im Vergleich zu Patienten, die NPH-Insulin erhielten. Die glykämische Kontrolle (HbA1c) mit Levemir war mit NPH-Insulin vergleichbar, mit einem geringeren Risiko für nächtliche hypoglykämische Ereignisse und nicht mit einer Gewichtszunahme verbunden.
In klinischen Studien mit Basal-/Bolustherapie waren die Gesamtraten von Hypoglykämien mit Levemir und NPH-Insulin ähnlich. Die Analyse nächtlicher hypoglykämischer Ereignisse bei Patienten mit Typ-1-Diabetes zeigte ein signifikant geringeres Risiko für nicht schwerwiegende hypoglykämische Ereignisse (bestätigt durch den Befund von Kapillarblutzuckerwerten unter 2,8 mmol/l und 3,1 mmol/l, ausgedrückt als Plasmaglukose und die Fähigkeit des Patienten zur Selbstheilung) im Vergleich zu NPH-Insulin, während bei Patienten mit Typ-2-Diabetes keine Unterschiede gefunden wurden.
Bei der Anwendung von Levemir wurde die Entwicklung von Antikörpern beobachtet, dies scheint jedoch keinen Einfluss auf die Blutzuckerkontrolle zu haben.
Schwangerschaft
Levemir wurde in einer offenen, randomisierten kontrollierten klinischen Studie bei schwangeren Frauen mit Typ-1-Diabetes (n = 310) untersucht, die mit einem Basal-Bolus-Regime mit Levemir (n = 152) oder mit NPH-Insulin (n = 158) als Basal- . behandelt wurden Insulin., beide in Kombination mit NovoRapid (siehe Abschnitt 4.6).
Levemir war NPH-Insulin bei den in der 36. Schwangerschaftswoche (SG) gemessenen HbA1c-Werten nicht unterlegen, und die Verringerung des mittleren HbA1c während der Schwangerschaft war ähnlich, siehe Tabelle 4.
Tabelle 4. Maternale glykämische Kontrolle
Kinder und Jugendliche
Die Wirksamkeit und Sicherheit von Levemir wurden in zwei randomisierten kontrollierten Studien mit einer Dauer von bis zu 12 Monaten bei Jugendlichen und Kindern (insgesamt n = 694) untersucht, wobei eine der Studien insgesamt 82 Kinder im Alter von 2 bis 5 Jahren umfasste dass die glykämische Kontrolle (HbA1c) mit Levemir mit NPH-Insulin bei Gabe als Basal-/Bolustherapie mit einer Nichtunterlegenheitsspanne von 0,4 % vergleichbar war, zudem wurde eine geringfügige Zunahme beobachtet Gewicht (SD-Wert, alterskorrigiertes Körpergewicht) mit Levemir im Vergleich zu NPH-Insulin.
Die Studie, an der Kinder über 2 Jahre teilnahmen, wurde um weitere 12 Monate verlängert (Daten für insgesamt 24 Behandlungsmonate), um die Antikörperbildung nach einer Langzeitbehandlung mit Levemir zu untersuchen. Nach einem Anstieg der Insulin-Antikörper während des ersten Jahres nahmen die Insulin-Antikörper nach dem zweiten Jahr ab und erreichten ein etwas höheres Niveau als das Niveau vor der Studie. Die Ergebnisse zeigen, dass die Entwicklung von Antikörpern keinen negativen Einfluss auf die Blutzuckerkontrolle und die Dosierung von Levemir hatte.
05.2 „Pharmakokinetische Eigenschaften
Absorption
Die maximale Serumkonzentration wird 6 - 8 Stunden nach der Verabreichung erreicht. Bei zweimal täglicher Gabe werden Steady-State-Serumkonzentrationen nach Verabreichung von 2-3 Dosen erreicht.
Die intraindividuelle Variation der Resorption ist bei Levemir geringer als bei anderen Basalinsulinpräparaten.
Die absolute Bioverfügbarkeit von Insulin Detemir zur subkutanen Verabreichung beträgt ca. 60 %.
Verteilung
Ein scheinbares Verteilungsvolumen von Levemir (ca. 0,1 l/kg) weist darauf hin, dass „ein hoher Anteil an Insulindetemir im Blut zirkuliert“.
Die Ergebnisse der Studien zu Proteinbindungen in vitro Und in vivo weisen darauf hin, dass es keine klinisch signifikanten Wechselwirkungen zwischen Insulindetemir und Fettsäuren oder anderen proteingebundenen Arzneimitteln gibt.
Biotransformation
Der Abbau von Insulin Detemir ist dem von Humaninsulin ähnlich; keiner der gebildeten Metaboliten ist aktiv.
Beseitigung
Die Halbwertszeit nach subkutaner Verabreichung wird durch den Grad der Resorption aus dem Unterhautgewebe bestimmt und variiert je nach Dosierung zwischen 5 und 7 Stunden.
Linearität
Nach subkutaner Verabreichung (maximale Konzentration, Resorptionsgrad) wurde eine Proportionalität zwischen der Serumkonzentration und dem therapeutischen Dosisbereich beobachtet.
Es wurden keine pharmakokinetischen oder pharmakodynamischen Wechselwirkungen zwischen Liraglutid und Levemir beobachtet, wenn eine Einzeldosis Levemir 0,5 E/kg und 1,8 mg Liraglutid im Steady State bei Patienten mit Typ-2-Diabetes verabreicht wurde.
Besondere Bevölkerungsgruppen
Ältere Menschen (≥ 65 Jahre)
Es gab keinen klinisch signifikanten Unterschied zwischen der Pharmakokinetik von Levemir bei älteren und jungen Patienten.
Nieren- und Leberinsuffizienz
Es gab keinen klinisch relevanten Unterschied in der Pharmakokinetik von Levemir zwischen Patienten mit Nieren- oder Leberfunktionsstörung und gesunden Probanden. Da die Pharmakokinetik von Levemir bei diesen Patientengruppen nicht umfassend untersucht wurde, ist es ratsam, die Überwachung dieser Patientengruppen zu intensivieren.
Sex
Es gibt keine klinisch relevanten geschlechtsspezifischen Unterschiede in den pharmakokinetischen Eigenschaften von Levemir.
Kinder und Jugendliche
Die pharmakokinetischen Eigenschaften von Levemir bei Kindern (6 – 12 Jahre) und Jugendlichen (13 – 17 Jahre) wurden analysiert und mit denen von Erwachsenen mit Typ-1-Diabetes verglichen.Es gab keinen klinisch relevanten Unterschied in den pharmakokinetischen Eigenschaften.
05.3 Präklinische Sicherheitsdaten
Basierend auf den konventionellen Studien zur Sicherheitspharmakologie, Toxizität bei wiederholter Gabe, Genotoxizität, Reproduktions- und Entwicklungstoxizität lassen die präklinischen Daten keine Gefahren für den Menschen erkennen. Daten zu durchgeführten Experimenten zur Rezeptoraffinität und Mythogenität in vitro sie lieferten keine Hinweise auf ein größeres mitogenes Potenzial als Humaninsulin.
06.0 PHARMAZEUTISCHE INFORMATIONEN
06.1 Hilfsstoffe
Glycerin
Phenol
Metakresol
Zinkacetat
Dinatriumphosphat-Dihydrat
Natriumchlorid
Salzsäure (zur pH-Einstellung)
Natriumhydroxid (zur pH-Einstellung)
Wasser für Injektionszwecke
06.2 Inkompatibilität
Levemir zugesetzte Substanzen können zu einem Abbau von Insulin Detemir führen, beispielsweise Arzneimittel, die Thiole oder Sulfite enthalten Levemir darf nicht mit Infusionsflüssigkeiten gemischt werden.
Dieses Arzneimittel darf nicht mit anderen Arzneimitteln gemischt werden.
06.3 Gültigkeitsdauer
Vor dem Öffnen: 30 Monate.
Während des Gebrauchs oder beim Transport als Ersatz: Das Produkt ist bis zu 6 Wochen lagerfähig.
06.4 Besondere Vorsichtsmaßnahmen für die Aufbewahrung
Vor dem Öffnen: Im Kühlschrank lagern (2 ° C - 8 ° C). Von Kühlelementen fernhalten. Nicht einfrieren.
Während des Gebrauchs oder beim Transport als Ersatz: Unter 30 ° C lagern Nicht im Kühlschrank aufbewahren Nicht einfrieren.
Bewahren Sie die Patrone im Umkarton auf, um sie vor Licht zu schützen.
Lagerbedingungen des Arzneimittels siehe Abschnitt 6.3.
06.5 Art der unmittelbaren Verpackung und Inhalt des Packstücks
3 ml Lösung in einer Patrone (Typ-1-Glas) mit einem Kolben (Brombutyl) und einem Gummistopfen (Brombutyl/Polyisopren) in einem Einweg-Fertig-Mehrdosis-Polypropylen-Pen in einem Umkarton.
Packungsgrößen: 1 (mit oder ohne Nadeln), 5 (ohne Nadeln) und 10 (ohne Nadeln) Fertigpens. Es werden möglicherweise nicht alle Packungsgrößen in den Verkehr gebracht.
06.6 Gebrauchs- und Handhabungshinweise
Nadeln und Levemir FlexPen sollten nicht mit anderen geteilt werden. Die Kartusche muss nicht nachgefüllt werden.
Verwenden Sie das Arzneimittel nicht, wenn Sie feststellen, dass die Lösung nicht klar, farblos und wässrig erscheint.
Wenn Levemir eingefroren wurde, darf es nicht verwendet werden.
Der Patient sollte angewiesen werden, die Nadel nach jeder Injektion zu entsorgen.
Nicht verwendete Arzneimittel und Abfälle sind gemäß den örtlichen Vorschriften zu entsorgen.
07.0 INHABER DER MARKETING-ERLAUBNIS
Novo Nordisk A/S, Novo Allé, DK-2880 Bagsvaerd, Dänemark
08.0 NUMMER DER MARKETING-ERLAUBNIS
EU / 1/04/278/004
036850042
EU / 1/04/278/005
036850055
EU / 1/04/278/006
036850067
EU / 1/04/278/010
EU / 1/04/278/011
09.0 DATUM DER ERSTEN GENEHMIGUNG ODER ERNEUERUNG DER GENEHMIGUNG
Datum der Erstzulassung: 1. Juni 2004
Datum der letzten Verlängerung: 16. April 2009
10.0 DATUM DER ÜBERARBEITUNG DES TEXTs
D.CCE Mai 2015