Ein Beispiel für eine Vaskulitis, die Wegener-Granulomatose, beeinträchtigt die Integrität der betroffenen Blutgefäße und beeinflusst die Organe des Körpers, die von diesen Blutgefäßen versorgt werden.
Anfänglich betrifft die Krankheit die oberen Atemwege; anschließend dehnt es sich auf die unteren aus und erreicht in einem noch weiter fortgeschrittenen Stadium Organe wie Niere, Herz, Ohren und Haut.
Ohne frühzeitige Diagnose und sofortige Behandlung gefährdet die Wegener-Granulomatose die Gesundheit des Patienten ernsthaft und führt innerhalb weniger Jahre zum Tod.
Glücklicherweise gibt es heute verschiedene Therapien, meist pharmakologischer Art, die eine zufriedenstellende Kontrolle der Krankheit ermöglichen.
es wird reduziert und die Organe des Körpers (die direkt mit den beteiligten Gefäßen verbunden sind) werden nicht mehr richtig versorgt.
Normalerweise betrifft die Wegener-Granulomatose die Nieren, die Lunge sowie die oberen und unteren Atemwege, es ist jedoch nicht ausgeschlossen, dass sie an anderer Stelle Folgen haben kann.
Ohne adäquate therapeutische Behandlung oder bei verspäteter Diagnose kann die Wegener-Granulomatose auch tödlich verlaufen, insbesondere wenn die Nieren beteiligt sind.
Was ist Wegener-Granulomatose: Es ist eine Vaskulitis
Wenn wir von Vaskulitis sprechen, sprechen wir von einer „Entzündung der Blutgefäße, arteriell und/oder venös.
Die Wegener-Granulomatose ist als Vaskulitis anzusehen, da sie die arteriellen und venösen Gefäße mittleren und kleinen Kalibers sowie bestimmte Kapillarsysteme befällt.
Wegener-Granulomatose: Warum heißt sie so?
Der Begriff "Granulomatose" leitet sich daraus ab, dass die Krankheit durch die Bildung von Granulomen gekennzeichnet ist.
Granulome sind Wucherungen von Bindegewebe, umschrieben und knötchenförmig; ihre Entstehung kann von Situation zu Situation variieren: Bei der Wegener-Granulomatose ist das Vorhandensein von Granulomen sicherlich auf den für die Krankheit charakteristischen Entzündungszustand zurückzuführen.
Der Begriff „Wegener“ geht hingegen auf den ersten Arzt zurück, der die Krankheit beschrieben hat: Friedrich Wegener.
Wegener-Granulomatose oder Granulomatose mit Polyangiitis
Die Wegener-Granulomatose wird auch als Granulomatose mit Polyangiitis bezeichnet, wobei der Begriff "Polyangiitis" einen entzündlichen Prozess bezeichnet, an dem mehrere Blut- oder Lymphgefäßstrukturen beteiligt sind.
Epidemiologie Wegener-Granulomatose: Wie häufig ist sie?
In Europa beträgt die jährliche Inzidenz der Wegener-Granulomatose 10-20 Fälle pro Million Einwohner.
Wegener-Granulomatose hat keine Geschlechtspräferenzen, während sie aus einem derzeit unbekannten Grund Individuen europäischer (kaukasischer) Vorfahren zu bevorzugen scheint.
Die Krankheit kann in jedem Alter auftreten, aber nach einigen epidemiologischen Daten tritt sie häufiger bei den 40- bis 60-Jährigen auf.
sind jene Pathologien, die durch eine übertriebene und unangemessene Reaktion des Immunsystems gekennzeichnet sind: Bei betroffenen Personen werden tatsächlich die Elemente, die ausschließlich als Immunabwehr des Organismus wirken sollten, als fremde Gewebe und / oder Organe des menschlichen Körpers erkannt und angegriffen sie, beschädigen sie.
Wegener-Granulomatose: Genetik und Umweltfaktoren
Nach einigen Theorien (aber weitere Studien sind erforderlich) wäre das gleichzeitige Vorhandensein bestimmter genetischer und umweltbedingter Faktoren für die falsche Immunreaktion verantwortlich, die für die Wegener-Granulomatose verantwortlich ist.
Tatsächlich haben wissenschaftliche Studien gezeigt, dass eine große Anzahl von Patienten:
- Anomalien in Genen wie CTLA-4, PTPN22, DPB1 und FCGR3B;
- Vorgeschichte von bakteriellen Infektionen von Staphylococcus aureus.
Wegener-Granulomatose: Pathophysiologie
Die Hypothese, dass die Wegener-Granulomatose eine Autoimmunerkrankung wäre, beruht im Wesentlichen auf dem Nachweis signifikanter Mengen von ANCA (dh den Anti-Zytoplasmatische Neutrophilen-Antikörper) im Blut von Patienten mit der oben genannten Pathologie.
Bei Patienten mit Wegener-Granulomatose scheinen ANCAs mit der in neutrophilen Granulozyten vorhandenen Proteinase 3 zu reagieren; in vitro, wurde gezeigt, dass die Wechselwirkung zwischen ANCA und Proteinase 3 die Adhäsion von neutrophilen Granulozyten an das vaskuläre Endothel und ihre Degranulation mit nachfolgender Schädigung desselben Endothels begünstigt.
Für weitere Informationen: ANCA: Was sind sie? Wegener-Granulomatose kann plötzlich auftreten oder mehrere Monate dauern; jeder Patient stellt daher einen Fall für sich dar.
Die ersten Organe und Körperteile, die für die vaskulären Folgen der Erkrankung aufkommen, sind die oberen Atemwege (Nase, Mund, Nebenhöhlen und Ohren), die unteren Atemwege (Kehlkopf, Luftröhre und Bronchien) und die Lunge.
An diesen Stellen kann sich die Wegener-Granulomatose auf andere Gefäßnetzwerke ausbreiten und grundlegende Organe wie die Nieren befallen.
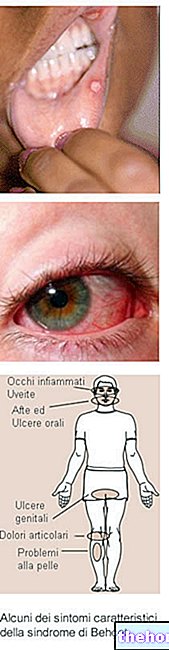
Wie sich die Wegener-Granulomatose äußert: die Symptome

Der Patient mit Wegener-Granulomatose hat typischerweise Symptome wie:
- Ständige laufende Nase mit Eiter;
- Nasenbluten (Epistaxis);
- Sinusitis;
- Anatomische Modifikation der Nase (Sattelnase);
- Ohr-Infektion
- Husten mit oder ohne Blutung (Hämoptyse);
- Brustschmerzen
- Kurzatmigkeit;
- Generalisiertes Unwohlsein;
- Gewichtsverlust ohne Grund
- Gelenkschmerzen und Schwellungen
- Blut im Urin (Hämaturie)
- Hautreizung;
- Rötung, Brennen und Schmerzen in den Augen aufgrund von Skleritis, Episkleritis und / oder Konjunktivitis;
- Fieber.
Wegener-Granulomatose: Wann sollte man einen Arzt aufsuchen?
Zu berücksichtigende Anzeichen, die auf das Vorliegen einer Wegener-Granulomatose hinweisen könnten, sind:
- Persistenz einer laufenden Nase (auch nach mehreren medikamentösen Behandlungen);
- Nasenbluten;
- Hämoptyse.
Das Vorliegen dieser drei klinischen Manifestationen sollte dazu veranlassen, sofort den behandelnden Arzt aufzusuchen.
Wegener-Granulomatose: Komplikationen
Die Wegener-Granulomatose führt zu Komplikationen, wenn sich die durch sie verursachte Entzündung massiv auf Organe wie Nieren, Augen, Ohren, Rückenmark, Herz und/oder Haut ausdehnt.
Unter solchen Umständen kann die Krankheit tatsächlich verursachen:
- Hörverlust: Wenn die Entzündung die Blutgefäße des Mittelohrs erreicht, kommt es zu einem mehr oder weniger starken Hörverlust.
- Kutane Vaskulitis und andere Flecken auf der Haut. Die kutane Vaskulitis ist durch rote Flecken auf der Haut gekennzeichnet; außerdem können Purpura und subkutane Knötchen auftreten, normalerweise am Ellenbogen.
- Herzinfarkt (Myokardinfarkt). Es ist eine mögliche Folge, wenn eine Entzündung die Koronararterien erreicht, dh die Gefäße, die für die Versorgung des Herzmuskels (Myokard) mit sauerstoffreichem Blut verantwortlich sind.
Eine Entzündung der Herzkranzgefäße beeinträchtigt die Blutversorgung des Myokards; ohne die richtige Sauerstoffversorgung gerät das Myokard zunächst in einen Leidenszustand und erleidet anschließend eine Nekrose; die Nekrose mehr oder weniger ausgedehnter Bereiche des Myokards beeinträchtigt die Herzaktivität mit potenziell tödlichem Ausgang für den Patienten.
Typische Herzinfarktsymptome sind Brustschmerzen, Keuchen, starkes Schwitzen und Sodbrennen. - Nierenschäden und nachfolgendes Nierenversagen. Mangels ausreichender Versorgung mit sauerstoffreichem Blut beginnen die Nieren, fortschreitende Schäden zu erleiden und nicht mehr richtig zu funktionieren.
Die Veränderung der Nierenfunktion führt zur Anhäufung jener Giftstoffe für den Organismus, die unter normalen Bedingungen das Nierensystem filtern und ausscheiden.
Das Endstadium dieses langsamen und oft asymptomatischen Frühstadiums ist das Nierenversagen, das durch eine schwere Urämie (dh hohe Konzentrationen an stickstoffhaltigen Substanzen im Blut) gekennzeichnet ist.
Nierenversagen ist die häufigste Todesursache bei Patienten mit Wegener-Granulomatose. - Anämie. Es kann sich im Laufe der Zeit entwickeln; viele Patienten mit Wegener-Granulomatose sind betroffen.
- Tiefe Venenthrombose und Lungenembolie. Sie sind mögliche Folgen, wenn die Krankheit die Lunge erreicht.
- Sensorische Neuropathie und multiple Mononeuritis. Sie treten auf, wenn die Krankheit das Nervensystem betrifft.
Anamnese und körperliche Untersuchung
Die körperliche Untersuchung und Anamnese besteht in der Beurteilung der Symptome und in der kritischen Untersuchung des Gesundheitszustandes des Patienten.
Sie sind differenzialdiagnostisch wichtig.
Symptome und charakteristische Anzeichen, beurteilt bei der körperlichen Untersuchung:
- Laufende Nase und Nasenbluten;
- Ohrinfektion
- Sinusitis;
- Hämoptyse;
- Brustschmerzen.
Bluttests
Die für den Nachweis einer Wegener-Granulomatose nützlichen Bluttests sind:
- Nachweis von anti-neutrophilen zytoplasmatischen Antikörpern (ANCA). Es ist ein Test von begrenzter Zuverlässigkeit, da nicht alle Patienten mit Wegener-Granulomatose ANCA im Blut haben.
- Erythrozytensedimentationstest. Bewerten Sie die Geschwindigkeit, mit der sich die roten Blutkörperchen am Boden des Röhrchens absetzen, das sie enthält; je schneller die Sedimentation, desto wahrscheinlicher ist eine "Entzündung".
Dieser Test ist nicht 100% zuverlässig, da viele andere entzündliche Erkrankungen die gleichen Reaktionen hervorrufen. - C-reaktives Protein. Es ist ein Indikator für eine anhaltende Entzündung; aus dem gleichen Grund wie der Erythrozytensedimentationstest reicht es nicht aus, sichere Schlussfolgerungen zu ziehen.
- Test auf Anämie Nicht 100% zuverlässig, da nicht alle Patienten mit Wegener-Granulomatose anämisch sind.
- Kreatininwerte. Es wird verwendet, um die Nierenfunktion zu beurteilen. Wenn die Krankheit in die Nieren eingedrungen ist, ist dies ein gültiger Test; Andernfalls kann es zu falschen Schlussfolgerungen kommen.
Urintests
Urintests geben Aufschluss über die Gesundheit der Nieren.
Bei Personen mit Wegener-Granulomatose, bei der sich die Krankheit auf die Nieren ausgebreitet hat, zeigen Urintests Hämaturie (Blut im Urin) und Proteinurie (Protein im Urin), zwei Befunde, die auf eine Nierenschädigung hinweisen.
Diagnose für Bilder
Bildgebende Untersuchungen umfassen klassische Röntgenaufnahmen, CT-Scans und / oder MRTs.
Gegenstand dieser Untersuchungen sind die Organe, in denen sich der Verdacht auf eine Wegener-Granulomatose ausgebreitet haben könnte (auch aufgrund von Blut- und Urinuntersuchungen).
Diagnostische Bildgebung ist sehr wichtig, denn sie hilft uns nicht nur bei der Diagnose, sondern ermöglicht uns auch, den Schweregrad der vorliegenden Erkrankung zu verstehen.
Unter den verschiedenen bildgebenden Verfahren ist das Röntgenthorax aufgrund seiner Bedeutung für die Erkennung von Lungenanomalien besonders hervorzuheben.
Biopsie
Die Biopsie ist die zuverlässigste Untersuchung zur diagnostischen Bestätigung.
Es wird unter örtlicher Betäubung durchgeführt und beinhaltet die Entnahme einer Zellprobe aus den Organen, die in früheren Tests Auffälligkeiten gezeigt haben, und deren anschließende Analyse im Labor.
Wenn die Laboranalysen das Vorhandensein von Granulomen und / oder Anzeichen einer Vaskulitis zeigen, ist die Diagnose einer Wegener-Granulomatose eindeutig.
Herkunft der Gewebe für die Biopsie:
- Nasen- und Nasennebenhöhlen;
- Obere und untere Atemwege;
- Lunge;
- Haut;
- Nieren.
Kortikosteroide bei Wegener-Granulomatose
Kortikosteroide werden zu Beginn des therapeutischen Prozesses zur Kontrolle der akuten Phase der Krankheit angezeigt und sind starke Entzündungshemmer, die Entzündungen reduzieren können.
Diese Medikamente können zahlreiche Nebenwirkungen verursachen und dies erklärt, warum sie in der niedrigsten wirksamen Dosis verabreicht werden.
Bei Patienten mit Wegener-Granulomatose ist das am häufigsten verwendete Kortikosteroid Prednison.
Immunsuppressiva für Wegener-Granulomatose
In einer sekundären Phase des therapeutischen Prozesses angezeigt, um den Zustand unter Kontrolle zu halten, reduzieren Immunsuppressiva die Entzündung, indem sie auf die Immunabwehr einwirken, die bei Patienten mit Wegener-Granulomatose falsch wirkt und den Organismus ernsthaft schädigt.
Unter den Immunsuppressiva, die bei Vorliegen einer Wegener-Granulomatose verwendet werden, werden die folgenden berichtet: Cyclophosphamid, Azathioprin und Methotrexat.
Die Einnahme von Immunsuppressiva setzt den Patienten einem erhöhten Infektionsrisiko aus.
Rituximab bei Wegener-Granulomatose
Rituximab ist ein monoklonaler Antikörper, der B-Lymphozyten reduziert, Zellen des Immunsystems, die an Entzündungen beteiligt sind.
Von der FDA als Medikament zur Behandlung der Wegener-Granulomatose zugelassen, kann Rituximab in der akuten Phase der Erkrankung in Kombination mit Kortikosteroiden eingesetzt werden.
Wegeners Granulomatose-Medikamente: Was tun gegen Nebenwirkungen?
Die oben aufgeführten Medikamente haben mehrere Nebenwirkungen, insbesondere bei längerer Einnahme (wie bei Patienten mit Wegener-Granulomatose).
Um solche Nebenwirkungen zu kontrollieren, gibt der Arzt im Allgemeinen an:
- Sulfamethoxazol in Verbindung mit Trimethoprim zur Vorbeugung von Lungeninfektionen.
- Bisphosphonat-Medikamente, Kalzium- und Vitamin-D-Ergänzungen, um Osteoporose zu reduzieren oder zu verhindern.
- Folsäure, um die Auswirkungen einer Methotrexat-Behandlung zu verhindern.
Wegener-Granulomatose: andere Therapien
Bestimmte Umstände, wie eine späte Diagnose der Krankheit oder eine Vernachlässigung der Behandlung, können eine Plasmapherese und einen chirurgischen Eingriff erforderlich machen.
Plasmaaustausch bei Wegener-Granulomatose
Die Plasmapherese ist ein ziemlich kompliziertes Verfahren, das am Blut des Patienten durchgeführt wird.
Diese Therapie wird nicht nur bei der Wegenerschen Granulomatose praktiziert, sondern auch beim Auftreten von Autoimmunerkrankungen wie dem systemischen Lupus erythematodes.
Chirurgie der Wegener-Granulomatose
Eine Operation kann hingegen eine Nierentransplantation umfassen, wenn die Nieren irreparabel geschädigt sind, oder Eingriffe zur Beseitigung von Komplikationen in den Atemwegen oder Problemen im Mittelohr.
Wegener-Granulomatose: Periodische Kontrollen
Der Patient mit Wegener-Granulomatose muss sowohl während der Behandlung als auch am Ende der Behandlung vom behandelnden Arzt periodisch kontrolliert werden: während der Behandlung, um zu klären, ob die Therapien wirken und wann sie abgesetzt werden; am Ende des Therapieverlaufs, um rechtzeitig eventuelle Rückfälle erkennen.