Allgemeinheit
Optikusneuritis ist eine "Entzündung des Sehnervs. Dieser Zustand, der einen teilweisen oder vollständigen Verlust des Sehvermögens beinhalten kann, wird normalerweise durch Infektionen, Autoimmunerkrankungen oder Schäden am Sehnerv (durch Kompression, Tumor oder Ischämie) verursacht. Der Beginn. " der Optikusneuritis ist typischerweise durch eine Trias klinischer Symptome gekennzeichnet: verminderte Sehschärfe, Augenschmerzen und veränderte Farbwahrnehmung.

Ursachen
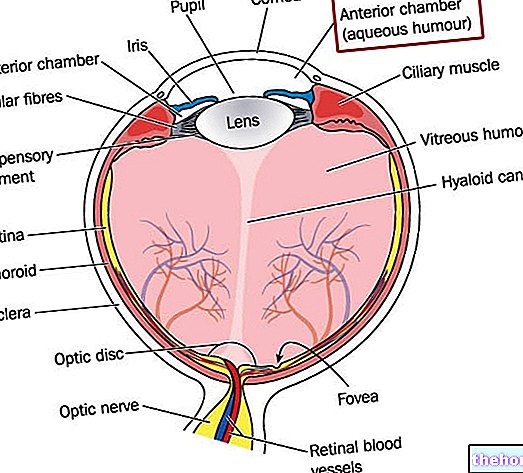
Der Sehnerv überträgt visuelle Informationen, die von den Ganglienzellen der Netzhaut (an der Unterseite des Augapfels) stammen, an den visuellen Kortex, der sich im Okzipitallappen befindet (Bereich des Gehirns, der für die Verarbeitung elektrischer Reize in visuellen Bildern verantwortlich ist). der Sehnerv ist entzündet, seine Funktion ist beeinträchtigt, insbesondere führt die Optikusneuritis zu einer Sehschwäche durch Schwellung und Degeneration der Myelinscheide, die den Sehnerv bedeckt und schützt.Unter normalen Bedingungen isoliert diese Hülle die Sehfasern und verhindert so die elektrischer Impuls, der sie durchläuft, um sich zu zerstreuen. Myelinschäden verändern dann die normale Übertragung elektrischer Signale von der Netzhaut zum Gehirn.
Eine Optikusneuritis kann entstehen, wenn das Immunsystem fälschlicherweise die Myelinscheide angreift, was zu einer teilweisen oder vollständigen Zerstörung der Myelinscheide führt. Eine direkte axonale Verletzung kann auch zu einer Schädigung des Sehnervs beitragen und seine Fähigkeit, elektrische Impulse zu leiten, beeinträchtigen. Die häufigste Ursache der Optikusneuritis bleibt jedoch Multiple Sklerose (MS), eine Krankheit, bei der das Immunsystem die Myelinscheide angreift, die die Nervenfasern im Gehirn und Rückenmark bedeckt, was zu Entzündungen und Schäden an den beteiligten Nervenzellen führt. Optikusneuritis ist die häufigste Sehstörung im Zusammenhang mit Multipler Sklerose und ist oft das erste Symptom, das bei einer Person mit dieser demyelinisierenden Krankheit auftritt. Optikusneuritis ist ein starker Prädiktor für die Entwicklung von MS; Tatsächlich hat fast die Hälfte der Patienten mit Optikusneuritis Läsionen der weißen Substanz des Gehirns, die durch Magnetresonanz nachweisbar sind und mit dem klinischen Bild der Multiplen Sklerose übereinstimmen.
Andere Autoimmunerkrankungen, die eine Entzündung des Sehnervs verursachen können, sind:
- Optikusneuromyelitis (oder Devic-Syndrom, betrifft die Sehnerven und das Rückenmark, verursacht jedoch keine Hirnschäden wie Multiple Sklerose);
- Systemischer Lupus erythematodes;
- Behçet-Krankheit;
- Sarkoidose.
Infektionen, die eine Entzündung des Sehnervs verursachen können, sind:
- Borreliose;
- Syphilis;
- Meningitis;
- virale Enzephalitis;
- Windpocken;
- Röteln;
- Masern;
- Mumps;
- Gürtelrose;
- Tuberkulose.
Andere Ursachen für eine Optikusneuritis können sein:
- Ernährungsmängel (Beispiel: Vitamin B12);
- Toxizität durch Medikamente oder Toxine (wie Amiodaron, Isoniazid usw.);
- Kopfbestrahlung;
- Arzneimittelinduzierte Vaskulitis (Chloramphenicol, Ethambutol usw.);
- Arteriitis temporalis;
- Diabetes.
Schließlich kann jeder Prozess, der eine Entzündung, Ischämie oder Kompression des Sehnervs verursacht, einschließlich primärer und metastatischer Tumoren, die Fähigkeit beeinträchtigen, elektrische Impulse richtig durch den Sehweg zu leiten.
Die Krankheit betrifft hauptsächlich Erwachsene im Alter zwischen 18 und 45 Jahren.
Symptome
Weitere Informationen: Symptome einer Optikusneuritis
Die Hauptsymptome einer Optikusneuritis können sein:
- Allmählicher oder plötzlicher Verlust des Sehvermögens (teilweise oder vollständig), normalerweise nur auf einem Auge
- Schmerzen, die sich mit der Bewegung des betroffenen Auges verschlimmern;
- Diskromatopsie: Verminderung der Wahrnehmung von Farben, die verblasst und glanzlos erscheinen (insbesondere Rot);
- Schweres verschwommenes oder "getrübtes" Sehen, das zu vorübergehender Erblindung führen kann;
- Reduzierte Kontrastempfindlichkeit;
- Visuelle Phänomene, wie die Wahrnehmung heller Blitze in Abwesenheit von Licht (Phosphene), Blitzlichter und Flecken im Gesichtsfeld (Floater, auch "fliegende Fliegen" oder "Schwimmkörper" genannt);
- Langsame Reaktion auf Lichtänderungen.
Ein gleichzeitiger Verlust des Sehvermögens auf beiden Augen ist selten, kann aber während wiederkehrender Episoden einer Optikusneuritis auftreten. Bei manchen Menschen können sich die Symptome vorübergehend mit steigender Körpertemperatur, Bewegung, heißem und feuchtem Wetter, Sonneneinstrahlung oder Fieber verschlimmern (Uhthoff-Phänomen).Dieser Effekt wird durch eine Hemmung der Nervenleitung in den Axonen verursacht.Teilweise demyelinisiert. Das Uhthoff-Phänomen verschwindet, sobald sich die Körpertemperatur wieder normalisiert.
Nach dem Einsetzen können sich die Symptome im Laufe von einigen Tagen oder Wochen verschlimmern und dann allmählich abklingen.Wenn sich diese nach 8 Wochen nicht bessern, kann eine andere Erkrankung als eine Optikusneuritis vorliegen.
Komplikationen
Mögliche Komplikationen dieser Erkrankung können sein:
- Verminderte Sehschärfe: Die meisten Menschen erlangen innerhalb weniger Monate wieder ein normales Sehvermögen. Manchmal kann der Sehverlust auch nach Besserung der Optikusneuritis bestehen bleiben.
- Schädigung des Sehnervs: Die meisten Patienten haben nach einer Episode von Optikusneuritis eine dauerhafte Schädigung des Sehnervs, können jedoch keine Symptome aufgrund dieser Erkrankung erfahren.
- Nebenwirkungen der Behandlung: Die langfristige Einnahme von Kortikosteroid-Medikamenten kann zu einer Ausdünnung der Knochen (Osteoporose) führen und den Körper anfälliger für Infektionen machen.Andere mögliche Nebenwirkungen der Therapie sind Gewichtszunahme, Stimmungsschwankungen, Störungen, Magen und Schlaflosigkeit.
Diagnose
Der Verdacht auf eine Optikusneuritis besteht bei Patienten, die eine typische Trias klinischer Symptome aufweisen: vermindertes Sehvermögen, Augenschmerzen und beeinträchtigte Farbwahrnehmung. Augen- und neurologische Untersuchungen können eine korrekte Diagnose stellen: charakteristische Befunde können ein beeinträchtigtes peripheres Sehen, ein beeinträchtigter Pupillenreflex, eine verminderte Helligkeitswahrnehmung des betroffenen Auges und eine Schwellung der Papille sein.
Um die Diagnose einer Optikusneuritis zu stellen, kann ein Augenarzt folgende Untersuchungen durchführen:
- Augenuntersuchung: Der Augenarzt überprüft die Sehschärfe und die Farbwahrnehmung. Das Sehvermögen ist proportional zum Ausmaß der Optikusneuritis beeinträchtigt. In vielen Fällen ist nur ein Auge betroffen und die Patienten nehmen die veränderte Farbwahrnehmung möglicherweise nicht wahr, zumindest bis sie aufgefordert werden, das Auge zu schließen oder zu bedecken.
- Ophthalmoskopie: Mit diesem Test können Sie die im hinteren Teil des Auges (Okularfundus) vorhandenen Strukturen mit einem Ophthalmoskop untersuchen.Der Augenarzt wird besonders auf die Papille, den Einstichbereich des Sehnervs auf der Netzhaut, achten Es wird nicht immer gefunden, bei etwa 33 % der Menschen mit Optikusneuritis erscheint die Papille geschwollen (Papillitis anterior) und es kann eine Erweiterung der Blutgefäße um den Nerv vorhanden sein.Der Sehnerv hat jedoch oft kein sichtbares abnormales Erscheinungsbild ophthalmoskopische Untersuchung, da die Entzündung vollständig retrobulbär ist (retrobulbäre Optikusneuritis).
- Pupillenreflex auf Licht: Die Untersuchung ermöglicht es, die Integrität der sensorischen und motorischen Funktionen des Auges zu messen Der Augenarzt bewegt eine Lampe vor den Augen, um die Reaktion der Pupillen auf die Lichtquelle zu beurteilen. Der Sehnerv stellt die afferente Bahn des Pupillenreflexes dar, dh er nimmt einfallendes Licht wahr. Ist diese von einer Entzündung betroffen, kann ein Reaktionsfehler der Pupillen festgestellt werden. Die Beeinträchtigung des Sehnervs verursacht tatsächlich eine Verengung der unteren Pupille als Reaktion auf den Lichtreiz, da das vom geschädigten Sehnerv gesammelte Signal das Gehirn nicht erreichen kann.
- Visuell evoziertes Potenzial: Der Arzt platziert kleine Oberflächenelektroden auf dem Kopf des Patienten, um die elektrische Reaktion des Gehirns auf bestimmte visuelle Reize zu bewerten (sie wird ähnlich wie beim Elektroenzephalogramm aufgezeichnet). Bei diesem Test sitzt der Proband vor einem a ein Bildschirm, der ein sich bewegendes Schachbrettmuster zeigt. Visuell evozierte Potenziale heben eine verminderte elektrische Leitung des Sehnervs hervor, was eine Schädigung darstellen kann. Eine Optikusneuritis kann auch ohne Symptome auftreten. Mit anderen Worten, eine "Entzündung der Nervenbahnen, ohne dass der Patient es bemerkt". Veränderungen im Sehen. Aus diesem Grund kann das visuell evozierte Potenzial bei der korrekten Diagnose hilfreich sein.
- Optische Kohärenztomographie (OCT): Dies ist ein weiterer schmerzloser und nicht-invasiver Test, der die Gesundheit des Sehnervs beurteilen kann. Die optische Kohärenztomographie kann Hinweise auf eine Demyelinisierung des Sehnervs erkennen und ermöglicht es Ärzten zu wissen, ob Schäden aufgrund früherer entzündlicher Prozesse aufgetreten sind.
Es ist wichtig, sich daran zu erinnern, dass eine Optikusneuritis ein erstes Symptom bestimmter pathologischer Zustände sein kann. Eine vollständige ärztliche Untersuchung kann helfen, verwandte Krankheiten auszuschließen.
Dies kann beinhalten:
- Bluttests: Mit Bluttests können Sie nach Entzündungsparametern wie ESR oder C-reaktivem Protein suchen. Eine hohe Erythrozytensedimentationsrate (ESR) kann helfen festzustellen, ob die Optikusneuritis durch eine „Entzündung der Schädelarterien (Arteriitis temporalis) verursacht wird jeglicher viraler und bakterieller Infektionen.
- MRT: Ein Patient, der eine erste Episode von Optikusneuritis hat, unterzieht sich normalerweise einer MRT, um nach Läsionen zu suchen, die das zentrale Nervensystem betreffen. Mit diesem bildgebenden Test können Sie einen detaillierten Scan der an der Optikusneuritis beteiligten Strukturen durchführen. Während der Untersuchung kann ein Kontrastmittel injiziert werden, um alle Veränderungen des Sehnervs und des Gehirns zu beurteilen. Eine MRT kann beispielsweise feststellen, ob das Myelin geschädigt wurde und kann bei der Diagnose von Multipler Sklerose helfen, das Vorhandensein charakteristischer Anomalien nachzuweisen wenn der Patient atypische Symptome hat oder wenn die Optikusneuritis mit anderen neurologischen oder okulären Symptomen verbunden ist, kann das Verfahren das Vorhandensein von Tumoren und anderen Zuständen, die eine Optikusneuritis nachahmen können (Ischämie oder Kompression bei verschiedenen Arten von Schwellungen), ausschließen oder bestätigen.
Behandlung
In den meisten Fällen ist die Prognose gut: Die Erkrankung ist nur vorübergehend und das Sehvermögen bessert sich spontan innerhalb weniger Wochen oder Monate, es sei denn, eine Grunderkrankung ist die Ursache der Optikusneuritis. Die Patienten können ihr normales Sehvermögen wiedererlangen, aber die Kontrastempfindlichkeit und die Farbwahrnehmung können leicht beeinträchtigt bleiben.
Wenn eine Optikusneuritis durch eine bestimmte infektiöse Ursache festgestellt wird, kann eine geeignete Therapie verordnet werden; Die Ausrottung des zugrunde liegenden Infektionserregers verhindert in der Regel weitere Episoden.
Wenn eine Optikusneuritis mit Multipler Sklerose zusammenhängt, normalisiert sich das Sehvermögen innerhalb von 2-12 Wochen ohne Behandlung, kann aber auch zu dauerhafter Sehschwäche oder Blindheit fortschreiten.
Zur Beschleunigung der Genesung kann ein therapeutisches Schema mit intravenösen Kortikosteroiden (wie Methylprednisolon) verordnet werden; hohe Dosen von Kortikosteroiden sollten jedoch mit Vorsicht angewendet werden, um mögliche Nebenwirkungen zu vermeiden.
Im Anschluss an eine intravenöse Therapie kann eine allmähliche Dosisreduktion der Kortikosteroide erfolgen, die etwa 11-14 Tage oral eingenommen werden können (Beispiel: Prednison). In Fällen, die auf demyelinisierende Erkrankungen wie Multiple Sklerose zurückzuführen sind, kann die Optikusneuritis rezidivierend sein.
Ein Immunmodulator (Interferon, Natalizumab usw.) oder eine immunsuppressive Therapie (Cyclophosphamid, Azathioprin oder Methotrexat) kann verschrieben werden, um die Häufigkeit zukünftiger Attacken zu reduzieren.
Weiter: Medikamente zur Behandlung von Optikusneuritis "