Allgemeinheit
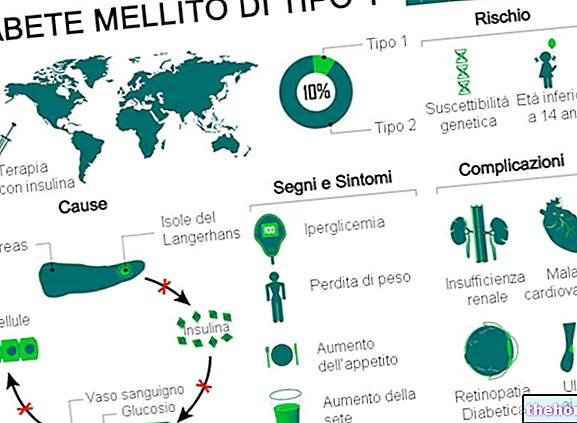
Diabetes mellitus Typ 1 ist eine Stoffwechselstörung, die durch einen Mangel (oder eine schwere Insuffizienz) von Insulin, einem Hormon, das von der Bauchspeicheldrüse produziert wird, verursacht wird.
Die klassischen Symptome betreffen hauptsächlich vermehrtes Wasserlassen, Durst und Appetit sowie Gewichtsverlust.

Die zugrunde liegenden Ursachen dieser Autoimmunreaktion sind kaum bekannt; es wird angenommen, dass sie genetischer Art oder von endogenem oder exogenem Stress sein können.
Der Haupttest, der es erlaubt, Diabetes mellitus Typ 1 zu diagnostizieren und von Diabetes Typ 2 zu unterscheiden, basiert auf der Suche nach Autoantikörpern, die an der Autoimmunreaktion beteiligt sind.
Um zu leben, benötigt der Typ-1-Diabetiker die Verabreichung von exogenem Insulin, einer synthetischen Form des Hormons, ähnlich dem natürlichen.Diese Therapie muss auf unbestimmte Zeit durchgeführt werden und beeinträchtigt im Allgemeinen nicht die normalen täglichen Aktivitäten. Alle Typ-1-Diabetiker sind im Selbstmanagement der Insulinarzneimitteltherapie geschult und geschult.
Unbehandelt verursacht Diabetes mellitus Typ 1 verschiedene schwerwiegende Komplikationen, sowohl akute als auch chronische. Andere Komplikationen des Typ-1-Diabetes mellitus sind kollateraler Natur und beruhen hauptsächlich auf einer Hypoglykämie, die durch die Verabreichung einer zu hohen Insulindosis verursacht wird.
Typ-1-Diabetes mellitus macht weltweit 5-10% der gesamten Diabetesfälle aus.
Bauchspeicheldrüse und Typ-1-Diabetes mellitus
Kurzer anatomo-funktionaler Rückruf
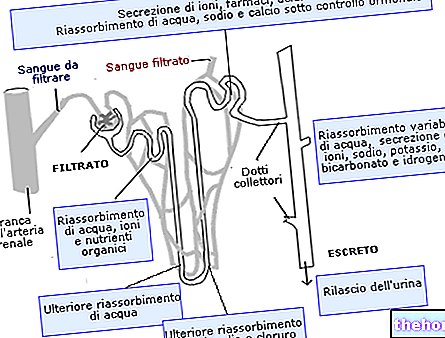
Die Bauchspeicheldrüse ist ein Drüsenorgan, das eingreift, indem es das Verdauungssystem und das endokrine System von Wirbeltieren unterstützt.
Beim Menschen befindet es sich in der Bauchhöhle hinter dem Magen.
Es ist eine endokrine Drüse, die mehrere wichtige Hormone produziert, darunter Insulin, Glucagon, Somatostatin und Pankreaspolypeptid.
Es spielt auch eine exokrine Rolle, da es einen Verdauungssaft absondert, der spezifische Enzyme für die Verdauung von Kohlenhydraten, Proteinen und Lipiden im Speisebrei enthält.
Bei Diabetes mellitus Typ 1 ist nur die endokrine Funktion des Insulins beeinträchtigt.
Pathophysiologie
Typ 1 (auch bekannt als T1D) ist eine Form von Diabetes mellitus, die durch die Autoimmunläsion der Betazellen der Bauchspeicheldrüse verursacht wird. Einmal geschädigt, produzieren diese Zellen kein Insulin mehr, unabhängig von den Risikofaktoren und den ursächlichen Entitäten.
Wurde der Diabetes mellitus Typ 1 früher auch als insulinpflichtiger oder juveniler Diabetes bezeichnet, gelten diese Definitionen heute als grundsätzlich falsch oder unvollständig.
Die einzelnen Ursachen des Diabetes mellitus Typ 1 können mit verschiedenen pathophysiologischen Prozessen zusammenhängen, die wiederum die Betazellen der Bauchspeicheldrüse zerstören. Der Prozess läuft über diese Schritte ab:
- Rekrutierung von autoreaktiven CD4-Helfer-T-Zellen und zytotoxischen CD8-T-Zellen
- Rekrutierung von Autoantikörpern B
- Aktivierung des angeborenen Immunsystems.

Ursachen
Die Ursachen für Diabetes mellitus Typ 1 sind unbekannt.
Es wurden mehrere erklärende Theorien aufgestellt und die Ursachen können eine oder mehrere von denen sein, die wir auflisten werden:
- Genetische Veranlagung
- Vorhandensein eines diabetogenen Aktivators (Immunfaktor)
- Exposition gegenüber einem Antigen (z. B. einem Virus).
Genetik und Vererbung
Diabetes mellitus Typ 1 ist eine Krankheit, an der mehr als 50 Gene beteiligt sind.
Abhängig vom Ort oder der Kombination von Loci kann die Krankheit sein: dominant, rezessiv oder intermediär.
Das stärkste Gen ist IDDM1 und befindet sich auf Chromosom 6, genauer gesagt in der 6p21-Färbungsregion (MHC-Klasse II). Einige Varianten dieses Gens erhöhen das Risiko einer verminderten Histokompatibilitätscharakteristik vom Typ 1. Dazu gehören: DRB1 0401, DRB1 0402, DRB1 0405, DQA 0301, DQB1 0302 und DQB1 0201, die in europäischen und nordamerikanischen Populationen häufiger vorkommen. Bemerkenswerterweise scheinen einige eine schützende Rolle zu spielen.
Das Risiko eines Kindes, an Diabetes mellitus Typ 1 zu erkranken, beträgt:
- 10% wenn der Vater betroffen ist
- 10% wenn der Bruder betroffen ist
- 4%, wenn die Mutter betroffen ist und zum Zeitpunkt der Entbindung 25 Jahre oder jünger war
- 1%, wenn die Mutter betroffen ist und zum Zeitpunkt der Entbindung über 25 Jahre alt war.
Umweltfaktoren
Umweltfaktoren beeinflussen die Ausprägung des Typ-1-Diabetes mellitus.
Bei eineiigen Zwillingen (die das gleiche genetische Erbe haben), wenn einer der beiden von der Krankheit betroffen ist, hat der andere nur eine Chance von 30-50%, sie zu manifestieren, was bedeutet, dass die Krankheit in 50-70% der Fälle angreift nur einer der beiden eineiigen Zwillinge Der sogenannte Konkordanzindex liegt unter 50%, was auf einen SEHR wichtigen "Umwelteinfluss" schließen lässt.
Andere Umweltfaktoren beziehen sich auf das Wohngebiet. Bestimmte europäische Gebiete, in denen kaukasische Bevölkerungen leben, haben ein 10-mal höheres Erkrankungsrisiko als viele andere. Bei einer Umsiedlung scheint die Gefahr je nach Zielland zuzunehmen oder zu sinken.
Rolle von Viren
Eine Theorie über die Ursachen für die Entstehung des Diabetes mellitus Typ 1 basiert auf der Einmischung eines Virus, der das Immunsystem auslösen würde, das aus noch immer mysteriösen Gründen schließlich auch die Betazellen der Bauchspeicheldrüse angreift.
Die virale Familie Steuermann, zu dem das Rötelnvirus gehört, scheint an diesem Mechanismus beteiligt zu sein, aber die Beweise reichen noch nicht aus, um dies zu beweisen. Tatsächlich betrifft diese Anfälligkeit nicht die gesamte Bevölkerung und nur einige von Röteln betroffene Personen entwickeln Typ-1-Diabetes mellitus.
Dies deutete auf eine gewisse genetische Verwundbarkeit hin, und es überraschte nicht, dass die erbliche Tendenz bestimmter HLA-Genotypen identifiziert wurde. Ihre Korrelation und ihr Autoimmunmechanismus bleiben jedoch missverstanden.
Chemikalien und Medikamente
Einige Chemikalien und bestimmte Medikamente zerstören selektiv Pankreaszellen.
Die Pyrinuron, ein 1976 veröffentlichtes Rodentizid, zerstört selektiv Betazellen der Bauchspeicheldrüse und verursacht Diabetes mellitus Typ 1. Dieses Produkt wurde Ende der 1970er Jahre von den meisten Märkten genommen, aber nicht überall.
Dort Streptozotocin, ein Antibiotikum und Antikrebsmittel, das in der Chemotherapie von Bauchspeicheldrüsenkrebs verwendet wird, tötet die Betazellen des Organs ab, indem es ihm die endokrine Kapazität für Insulin entzieht.
Symptome
Klassische Symptome von Diabetes mellitus Typ 1 sind:
- Polyurie: übermäßiges Wasserlassen
- Polydipsie: erhöhter Durst
- Xerostomie: trockener Mund
- Polyphagie: gesteigerter Appetit
- Chronische Müdigkeit
- Ungerechtfertigter Gewichtsverlust.
Akute Komplikationen
Viele Typ-1-Diabetiker werden zu Beginn bestimmter krankheitstypischer Komplikationen diagnostiziert, wie zum Beispiel:
- Diabetische Ketoazidose
- Nicht-ketotisches hyperosmolar-hyperglykämisches Koma.
Diabetische Ketoazidose: Wie kommt es dazu?
Die Ketoazidose des Typ-1-Diabetes mellitus tritt aufgrund der Ansammlung von Ketonkörpern auf.
Dies sind Stoffwechselabfälle, die durch den Verzehr von Fetten und Aminosäuren zu Energiezwecken induziert werden. Dieser Umstand äußert sich im Mangel an Insulin und dem daraus resultierenden Glukose-Defizit im Gewebe.
Die Anzeichen und Symptome einer diabetischen Ketoazidose sind:
- Xerodermie: trockene Haut
- Hyperventilation und Tachypnoe: tiefe und schnelle Atmung
- Schläfrigkeit
- Bauchschmerzen
- Er würgte.
Nicht-ketotisches hyperosmolar-hyperglykämisches Koma
Sehr oft ausgelöst durch eine „Infektion oder durch Einnahme von Medikamenten bei Vorliegen eines Diabetes mellitus Typ 1 hat sie eine Mortalität von bis zu 50 %.
Der pathologische Mechanismus bietet:
- Überhöhte glykämische Konzentration
- Intensive Nierenfiltration zur Glukoseausscheidung
- Mangel an Rehydration.
Es zeigt sich oft mit dem Auftreten von fokalen oder generalisierten Anfällen.
Chronische Komplikationen
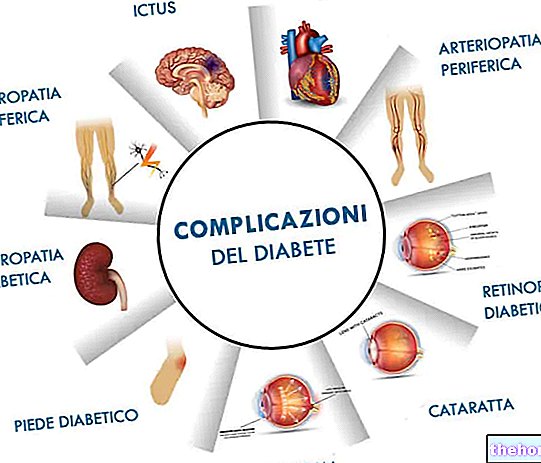
Die Langzeitkomplikationen des Typ-1-Diabetes mellitus hängen hauptsächlich mit Makro- und Mikroangiopathien (Komplikationen der Blutgefäße) zusammen.
Komplikationen eines schlecht behandelten Typ-1-Diabetes mellitus können sein:
- Gefäßerkrankungen der Makrozirkulation (Makroangiopathien): Schlaganfall, Herzinfarkt
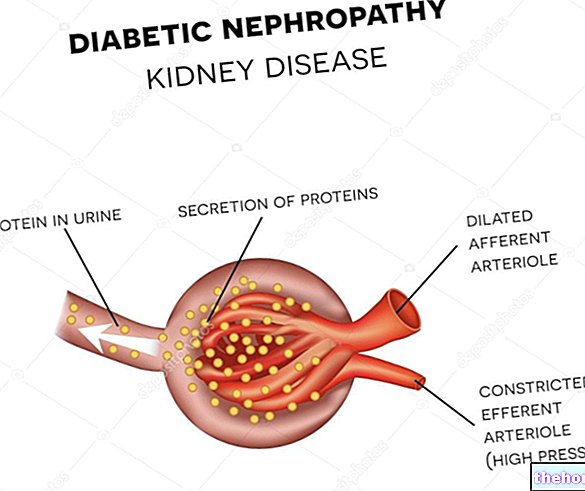
- Gefäßerkrankungen der Mikrozirkulation (Mikroangiopathien): Retinopathien, Nephropathien und Neuropathien
- Andere, die mit dem oben Genannten zusammenhängen oder nicht: diabetisches Nierenversagen, Empfindlichkeit gegenüber Infektionen, diabetische Fußamputation, Katarakte, Harnwegsinfektionen, sexuelle Funktionsstörungen usw.
- Klinische Depression: in 12% der Fälle.
Die pathologische Grundlage der Makroangiopathien ist die der Arteriosklerose.
Aber auch Herz-Kreislauf-Erkrankungen und Neuropathien können autoimmun sein. Bei dieser Art von Komplikation haben Frauen ein um 40 % höheres Sterberisiko als Männer.
Infektionen der Harnwege
Menschen mit Diabetes mellitus Typ 1 weisen eine erhöhte Rate an Harnwegsinfektionen auf.
Der Grund ist eine Blasenfunktionsstörung im Zusammenhang mit diabetischer Nephropathie. Dies kann zu einer Verringerung der Sensibilität führen, was wiederum zu einer Zunahme des Harnverhalts (Risikofaktor für Infektionen) führt.
Sexuelle Dysfunktion
Sexuelle Dysfunktion ist oft das Ergebnis physischer Faktoren (wie Nervenschäden und / oder Durchblutungsstörungen) und psychischer Faktoren (wie Stress und / oder Depressionen, die durch die Anforderungen der Krankheit verursacht werden).
- Männer: Die häufigsten sexuellen Probleme bei Männern sind Erektions- und Ejakulationsschwierigkeiten (retrograde Komplikation).
- Frauen: Statistische Studien haben die Existenz einer signifikanten Korrelation zwischen Diabetes mellitus Typ 1 und sexuellen Problemen bei Frauen gezeigt (obwohl der Mechanismus unklar ist).Zu den häufigsten Funktionsstörungen gehören verminderte Sensibilität, Trockenheit, Schwierigkeiten/Unfähigkeit, einen Orgasmus zu erreichen, Schmerzen beim Sex und verminderte Libido.
Diagnose
Typ-1-Diabetes mellitus ist durch rezidivierende und anhaltende Hyperglykämie gekennzeichnet, die mit einer oder mehreren der folgenden Voraussetzungen diagnostiziert werden kann:
- Nüchternblutzucker gleich oder größer als 126 mg/dl (7,0 mmol/l)
- Blutzucker gleich oder größer 200 mg / dl (11,1 mmol / L), 2 Stunden nach oraler Verabreichung einer oralen Dosis von 75 g Glukose (Glukosetoleranztest)
- Hyperglykämie-Symptome und diagnostische Bestätigung (200 mg / dL oder 11,1 mmol / L)
- Glykiertes Hämoglobin (Typ A1c) gleich oder größer als 48mmol/mol.
Achtung. Diese Kriterien werden von der Weltgesundheitsorganisation (WHO) empfohlen.
Debüt
Etwa ¼ der Menschen mit Diabetes mellitus Typ 1 beginnen mit einer diabetischen Ketoazidose. Dies wird als "metabolische Azidose verursacht durch" die Zunahme von Ketonkörpern im Blut definiert; dieser Anstieg wird wiederum durch den ausschließlichen Energieverbrauch von Fettsäuren und Aminosäuren verursacht.
Seltener kann Diabetes mellitus Typ 1 mit einem hypoglykämischen Kollaps (oder Koma) beginnen. Dies liegt an der übermäßigen Insulinproduktion in den wenigen Momenten vor der letzten Unterbrechung, ein ziemlich gefährlicher Umstand.
Differenzialdiagnose
Die Diagnose anderer Diabetestypen erfolgt unter anderen Umständen.
Zum Beispiel beim normalen Screening, beim zufälligen Nachweis von Hyperglykämie und durch das Erkennen von Sekundärsymptomen (Müdigkeit und Sehstörungen).
Typ-2-Diabetes wird oft erst spät erkannt, wenn Langzeitkomplikationen auftreten, wie zum Beispiel: Schlaganfall, Myokardinfarkt, Neuropathien, Fußgeschwüre oder Schwierigkeiten bei der Wundheilung, Augenprobleme, Pilzinfektionen und Geburten mit Makrosomie oder Hypoglykämie.
Ein positives Ergebnis muss bei Fehlen einer eindeutigen Hyperglykämie in jedem Fall durch die Wiederholung eines positiven Ergebnisses bestätigt werden.
Die Differenzialdiagnose zwischen Diabetes mellitus Typ 1 und Typ 2, die beide durch Hyperglykämie gekennzeichnet sind, betrifft hauptsächlich die Ursache der Stoffwechselstörung.
Während bei Typ 1 eine signifikante Insulinreduktion durch die Zerstörung der Betazellen der Bauchspeicheldrüse auftritt, besteht bei Typ 2 eine Insulinresistenz (bei Typ 1 fehlt).
Ein weiterer Faktor, der Typ-1-Diabetes mellitus charakterisiert, ist das Vorhandensein von Antikörpern, die auf die Zerstörung von Pankreas-Beta-Zellen abzielen.
Autoantikörpererkennung
Das Auftreten von Autoantikörpern im Blut, die mit Typ-1-Diabetes mellitus in Verbindung stehen, kann den Ausbruch der Krankheit bereits vor einer Hyperglykämie vorhersagen.
Die wichtigsten Autoantikörper sind:
- Inselzell-Autoantikörper
- Insulin-Autoantikörper
- Autoantikörper gegen die 65-kDa-Isoform der Glutaminsäuredecarboxylase (GAD),
- Tyrosin-Phosphatase-Anti-IA-2-Autoantikörper
- Zinktransporter-8-Autoantikörper (ZnT8).
Definitionsgemäß kann die Diagnose von Typ-1-Diabetes NICHT vor dem Auftreten von Symptomen und klinischen Symptomen gestellt werden. Das Auftreten von Autoantikörpern kann jedoch immer noch einen Zustand von "latentem Autoimmundiabetes" abgrenzen.
Nicht alle Probanden, die einen oder mehrere dieser Autoantikörper aufweisen, entwickeln Diabetes mellitus Typ 1. Das Risiko steigt mit zunehmendem Anstieg, beispielsweise wird bei drei oder vier verschiedenen Antikörpertypen ein Risiko von 60-100% erreicht.
Das Zeitintervall zwischen dem Auftreten von Autoantikörpern im Blut und dem Auftreten eines klinisch diagnostizierbaren Typ-1-Diabetes mellitus kann einige Monate betragen (Säuglinge und Kleinkinder); andererseits kann es bei manchen Individuen mehrere Jahre dauern.
Nur der Test von Anti-Inselzell-Autoantikörpern erfordert einen konventionellen Immunfluoreszenz-Nachweis, während die anderen mit spezifischen Radiobindungstests gemessen werden.
Prävention und Therapie
Diabetes mellitus Typ 1 ist derzeit nicht vermeidbar.
Einige Forscher argumentieren, dass es vermieden werden könnte, wenn es in seiner latenten Autoimmunphase richtig behandelt würde, bevor das Immunsystem gegen Betazellen der Bauchspeicheldrüse aktiviert wird.
Immunsuppressiva
Es scheint, dass die Cyclosporin A, ein Immunsuppressivum, ist in der Lage, die Zerstörung von Betazellen zu blockieren. Aufgrund seiner Nierentoxizität und anderer Nebenwirkungen ist es jedoch für eine langfristige Anwendung äußerst ungeeignet.
Anti-CD3-Antikörper, einschließlich der Teplizumab und der "otelixizumab, scheinen die Insulinproduktion zu erhalten. Der Mechanismus dieses Effekts ist wahrscheinlich auf die Konservierung regulatorischer T-Zellen zurückzuführen. Diese Mediatoren unterdrücken die Aktivierung des Immunsystems, erhalten die Homöostase und die Toleranz von Selbstantigenen. Die Dauer dieser Effekte ist noch unbekannt
Die Anti-CD20-Antikörper der Rituximab sie hemmen B-Zellen, aber die Langzeitwirkungen sind unbekannt.
Diät
Einige Untersuchungen haben ergeben, dass Stillen das Risiko, an Diabetes mellitus Typ 1 zu erkranken, verringert.
Die Einnahme von 2000 IE Vitamin D im ersten Lebensjahr hat sich als präventiv erwiesen, der kausale Zusammenhang zwischen Nährstoff und Krankheit ist jedoch unklar.
Kinder mit Antikörpern gegen Betazellproteine zeigen bei Behandlung mit Vitamin B3 (PP oder Niacin) eine drastische Reduktion der Inzidenz in den ersten sieben Lebensjahren.
Stress und Depressionen
Die mit dem Lebensstil des Typ-1-Diabetikers verbundene psychische Belastung ist von beträchtlichem Ausmaß; Es überrascht nicht, dass die Komplikationen dieser Pathologie auch depressive Symptome und schwere Depressionen umfassen.
Um dies zu vermeiden, gibt es präventive Maßnahmen wie: Sport, Hobbys und die Teilnahme an Wohltätigkeitsorganisationen.
Insulin
Im Gegensatz zum Diabetes mellitus Typ 2 sind Ernährung und Bewegung kein Heilmittel.
Bei endokriner Insuffizienz werden Typ-1-Diabetiker gezwungen, Insulin subkutan oder durch Pumpen zu spritzen.
Insulin ist heute synthetischer Natur, früher wurden Hormone tierischen Ursprungs (Rinder, Pferde, Fische etc.) verwendet.
Es gibt vier Haupttypen von Insulin:
- Schnell wirkend: Die "Wirkung setzt in 15" Minuten ein und erreicht ihren Höhepunkt zwischen 30 und 90".
- Kurze Wirkung: Die Wirkung setzt in 30 Minuten ein und erreicht ihren Höhepunkt zwischen 2 und 4 Stunden.
- Zwischenwirkung: Die Wirkung tritt in 1-2 Stunden ein, mit einem Höhepunkt zwischen 4 und 10 Stunden.
- Langzeitwirkung: Einmal täglich verabreicht, hat es eine Wirkung, die in 1-2 Stunden eintritt, mit einer "längeren Wirkung, die für alle 24 anhält.
BEACHTUNG! Ein Überschuss an Insulin kann eine Hypoglykämie (
Ernährungsmanagement und Blutzuckerbestimmung sind zwei sehr wichtige Faktoren, die dazu dienen, ein Übermaß und einen Mangel an exogenem Insulin zu vermeiden.
In Bezug auf die Ernährung ist einer der Eckpfeiler das Zählen von Kohlenhydraten; für die glykämische Schätzung reicht es jedoch aus, ein elektronisches Gerät (Glukometer) zu verwenden.
Siehe auch: Ernährung bei Diabetes mellitus Typ 1.
Das Ziel des diätetischen / hormonellen Managements ist es, den Blutzucker kurzfristig um 80-140 mg / dl und das glykierte Hämoglobin unter 7% zu halten, um langfristige Komplikationen zu vermeiden.
Weitere Informationen: Medikamente zur Behandlung von Typ-1-Diabetes "
Bauchspeicheldrüsentransplantation
Bei Typ-1-Diabetes mellitus, insbesondere bei erschwerter Insulintherapie, ist auch eine Transplantation von Betazellen in die Bauchspeicheldrüse möglich.
Die Schwierigkeiten hängen mit der Rekrutierung kompatibler Spender und den Nebenwirkungen bei der Anwendung von Anti-Abstoßungs-Medikamenten zusammen.
Die Erfolgsrate in den ersten 3 Jahren (definiert als Insulinunabhängigkeit) wird auf etwa 44% geschätzt.
Epidemiologie
Typ-1-Diabetes macht 5-10% aller Diabetesfälle oder 11-22.000.000 weltweit aus.
Im Jahr 2006 waren 440.000 Kinder unter 14 Jahren von Typ-1-Diabetes mellitus betroffen und war die Hauptursache für Diabetes bei den unter 10 Jahren.
Die Diagnose von Diabetes mellitus Typ 1 nimmt jedes Jahr um etwa 3% zu.
Die Preise variieren stark von Land zu Land:
- In Finnland 57 Fälle pro 100.000 pro Jahr
- In Nordeuropa und den Vereinigten Staaten 8-17 Fälle pro 100.000 pro Jahr
- In Japan und China 1-3 Fälle pro 100.000 pro Jahr.
Asiatische Amerikaner, hispanische Amerikaner und hispanische Amerikaner mit Farbe erkranken eher an Typ-1-Diabetes als nicht-hispanische Weiße.
Forschung
Die Typ-1-Diabetes-Forschung wird von Regierungen, der Industrie (z. B. Pharmaunternehmen) und Wohltätigkeitsorganisationen finanziert.
Derzeit geht das Experimentieren in zwei verschiedene Richtungen:
- Pluripotente Stammzellen: Dies sind Zellen, mit denen zusätzliche spezifische Betazellen erzeugt werden können. Im Jahr 2014 ergab ein Experiment an Mäusen ein positives Ergebnis, aber bevor diese Techniken beim Menschen angewendet werden können, ist weitere Forschung erforderlich.
- Impfstoff: Impfstoffe zur Behandlung oder Vorbeugung von Typ-1-Diabetes sollen eine Immuntoleranz gegenüber Betazellen der Bauchspeicheldrüse und Insulin induzieren. Nach einigen erfolglosen Ergebnissen gibt es derzeit keinen funktionierenden Impfstoff. Seit 2014 wurden neue Protokolle initiiert.