Allgemeinheit
Vorhofflattern ist eine „Veränderung des Herzrhythmus, die sich im Vorhof befindet“; Als Folge dieser Arrhythmie wird der Herzschlag unregelmäßig und in der Regel hochfrequent (Tachykardie). Im Vergleich zum Vorhofflimmern sind diese Veränderungen im Schlag weniger ausgeprägt und wirken sich anders auf den Ventrikel aus.
Angesichts der Modalitäten des Beginns können zwei Arten von Vorhofflattern unterschieden werden: eine paroxysmale Form mit abruptem und plötzlichem Beginn und eine permanente Form mit allmählichem Beginn. In Bezug auf Ursachen, Symptome, Diagnose und Therapie sind die Charakteristika von Vorhofflattern und Vorhofflimmern sehr ähnlich. Tatsächlich kann der Beginn, wie beim Vorhofflimmern, auf pathologische Ursachen wie Herzerkrankungen oder Hyperthyreose oder auf andere Faktoren wie Alkohol- und Drogenmissbrauch, Rauchen, Koffein usw gesunde Herzen. Was die Symptome betrifft, so zeigt die von Vorhofflattern betroffene Person Herzklopfen, Dyspnoe, Synkope, Brustschmerzen und Asthenie, selbst wenn diese Störungen manchmal sehr mild sind oder sogar fehlen.

Manchmal können beim gleichen Patienten Vorhofflattern und Vorhofflimmern auftreten: Dies sind Umstände, die eine besondere Aufmerksamkeit des Arztes verdienen, da sie normalerweise mit der Bildung von Thromben oder Embolien verbunden sind.
Hinweis: Um einige der im Artikel dargestellten Konzepte zu verstehen, ist es notwendig, die im allgemeinen Artikel über Herzrhythmusstörungen dargestellten Grundlagen der Anatomie und Physiologie des Herzens zu kennen.
Auch Vorhofflattern
Vorhofflattern ist eine vom Vorhof ausgehende „Veränderung des Herzrhythmus“ und ist gekennzeichnet durch:
- Häufige Kontraktionen.
- Unregelmäßiger Herzschlag.
- Plötzliches Einsetzen.
Die arrhythmische Störung entsteht im Vorhof und wird auf den Ventrikel übertragen. Daher sind auch das Herzzeitvolumen und die Blutzirkulation beeinträchtigt. Beide werden unregelmäßig.
Vorhofflattern betrifft etwa 1% der Bevölkerung westlicher Länder; es tritt hauptsächlich bei Männern auf und seine Inzidenz nimmt mit dem Alter zu: Tatsächlich sind die sechziger und über sechziger Jahre am stärksten betroffen.
Angesichts des "Anfangsbereichs" wird Vorhofflattern zu den supraventrikulären ektopen Arrhythmien eingeordnet.
Im Vergleich zum Vorhofflimmern sind die Rhythmusänderungen weniger ausgeprägt. Wenn die Herzfrequenz während eines Vorhofflimmerns 400 Schläge pro Minute erreichen kann, kann die Herzfrequenz während eines Vorhofflatterns auf maximal 240-300 Schläge pro Minute ansteigen. Eine niedrigere Frequenz führt zu weniger Kontraktionsimpulsen. Was sich im Hinblick auf Vorhofflimmern ändert, ist daher auch die größere Zeit, die dem Herzmuskel (dem Myokard) gegeben wird, sich "aufzuladen" und für einen neuen Reiz empfänglich zu werden (Refraktärzeit). Diese Zeitspanne ermöglicht, dass der Herzschlag weniger überladen ist.
Ein weiterer wichtiger Unterschied zwischen Flattern und Flimmern ist der Einfluss, den sie auf den Ventrikel haben. Bei diesen beiden arrhythmischen Formen wird ein Teil der Impulse auf Höhe des AV-Knotens blockiert, wodurch ein Teil der zum Ventrikel gerichteten Impulse gestoppt wird. Diese Blockade ist beim Vorhofflattern viel größer, so dass die ventrikuläre Kontraktion bis zu ¼ der Vorhofkontraktion betragen kann. Tatsächlich definiert der Arzt das Flattern mit den Begriffen 2: 1, 3: 1 oder 4: 1, um anzuzeigen, dass ein Reiz alle 2, alle 3 oder alle 4 durch den atrioventrikulären Block gehen kann des atrioventrikulären Blocks beziehen sich auf das Herzzeitvolumen, das je nach Anzahl der Stimuli, die den Ventrikel erreichen, mehr oder weniger beeinflusst wird. Es mag kompliziert erscheinen, dieses Detail zu verstehen, aber es ist aus symptomatischer Sicht sehr wichtig: Tatsächlich sind die Symptome umso offensichtlicher, je höher die ventrikuläre Frequenz ist. Mit anderen Worten, die ventrikuläre Frequenz kann stark schwanken, von 180 Schlägen pro Minute bis zu weniger als 100. Dass die ventrikuläre Frequenz in den normalen Bereich fallen kann, ist nicht verwunderlich: Es kommt oft vor, dass Flattern gerade aus diesem Grund unbemerkt bleibt.
Basierend auf der Auswirkung auf den Ventrikel und wie es auftritt, wird das Vorhofflattern in zwei Formen unterteilt:
- Paroxysmal. Die Herzfrequenz ist sehr hoch. Der Beginn ist abrupt und die Vorhofkontraktionen überwinden den Vorhofblock mit beträchtlicher Wirksamkeit im Verhältnis 2:1 und in seltenen Fällen sogar 1:1. Die ventrikuläre Frequenz kann daher sogar 120-180 Schläge pro Minute erreichen Form charakterisiert die isolierten Manifestationen, die bei einem gesunden Menschen auftreten, dauert einige Stunden, höchstens einige Tage, endet sehr oft von selbst. Dies schließt den Einsatz von Medikamenten oder anderen therapeutischen Eingriffen aus.
- Dauerhaft. Die Häufigkeit ist niedriger als bei der paroxysmalen Form. Der Beginn ist weniger plötzlich, aber subtiler, und die Kontraktionen überwinden den atrioventrikulären Knotenblock mit einer Effizienz von 3: 1, 4: 1 und sogar 5: 1. Daher ist die ventrikuläre Frequenz niedriger als bei der paroxysmalen Form und in einigen in Fällen darf sie 100 Schläge pro Minute nicht überschreiten. Die permanente Form kann jahrelang anhalten und unbemerkt bleiben, obwohl sie in den meisten Fällen gleichbedeutend mit einer begleitenden Pathologie ist. Spezifische Therapie und allgemeine Therapie sind erforderlich: die ersten, die gegen die assoziierten Pathologie; die zweite gegen Flattern.
Ansonsten zeigt sich, dass Flattern und Vorhofflimmern viele Gemeinsamkeiten aufweisen.
Ursachen
Die Ursachen für Vorhofflattern sind vielfältig. Wie beim Vorhofflimmern sind Herzerkrankungen die am häufigsten bestimmenden Faktoren. Tatsächlich ist eine Person mit Herzinsuffizienz aufgrund einer rheumatischen oder Herzklappenerkrankung anfälliger für Episoden von Vorhofflattern.
Die einflussreichsten Herzerkrankungen sind:
- Rheumatische Herzerkrankungen.
- Herzklappenerkrankung (oder Valvulopathie).
- Herzinfarkt.
- Koronare Herzerkrankung.
- Perikarditis.
- Hypertonie.
Hypertonie ist nicht wirklich eine Herzkrankheit, aber sie ist ein prädisponierender Faktor für Myokardinfarkt und koronare Herzkrankheit. Aus diesem Grund erscheint es in der Liste.
Nichtkardiale Erkrankungen, die Flattern verursachen, sind dagegen:
- Hyperthyreose.
- Fettleibigkeit.
- Gastroösophagealer Reflux.
- Erkrankungen der Atemwege.
- Elektrolyt-Ungleichgewichte.
Schließlich können auch einige nicht-pathologische Faktoren das Auftreten von Vorhofflattern bestimmen. Die arrhythmische Episode tritt unter diesen Umständen normalerweise bei Gesunden auf und hat eine spontane Erschöpfung.
- Alkoholmissbrauch.
- Drogenmissbrauch.
- Rauch.
- Angst.
- Medikamente.
- Koffein im Übermaß.
Die Korrektur dieser Verhaltensweisen, die nicht mit einem gesunden Lebensstil im Einklang stehen, hilft, das Problem zu lösen und stabile Formen von Vorhofflattern zu verhindern. Tatsächlich sollte nicht vergessen werden, dass einige der Verhaltensweisen auf der Liste der Auftakt zu den oben genannten Herzerkrankungen sind.
Symptome und Komplikationen
Die Hauptsymptome sind:
- Herzklopfen (oder Herzschlag).
- Schwindel.
- Synkope.
- Brustschmerzen (Angina pectoris).
- Dyspnoe.
- Angst.
- Asthenie (Schwäche).
Die Symptome hängen eng mit der Form des Vorhofflatterns zusammen, die eine Person erlebt. Die paroxysmalen Formen zeigen mit sehr hoher Häufigkeit deutlichere Symptome, aber es sollte nicht übersehen werden, dass die größte Gefahr hinter den permanenten Formen steckt. Tatsächlich liegt am Ursprung dieser eine pathologische Störung.
Die schwerwiegendste Komplikation, die durch Vorhofflattern (wenn auch in geringerem Ausmaß als Vorhofflimmern) hervorgerufen wird, ist die Veranlagung des Betroffenen, einen zerebralen ischämischen Schlaganfall zu entwickeln. Dies liegt daran, dass die zahlreichen unregelmäßigen Kontraktionen, die zuerst den Vorhof und dann die Herzkammer betreffen, das Herzzeitvolumen und den Blutfluss negativ beeinflussen, letzterer wird turbulenter. Eine turbulente Strömung führt mit hoher Wahrscheinlichkeit zu Läsionen innerhalb der Gefäße und damit zur Bildung von Thromben, dh festen und stabilen Thrombozytenmassen (Thrombozyten), die der Reparatur der Läsion dienen. Der Thrombus behindert den Blutfluss und verschließt die Gefäße. Durch den kontinuierlichen Blutdurchgang kann es abplatzen und Embolien, also freien Partikeln aus Blutplättchenzellen, zum Leben erwecken. Die Emboli, die durch das Gefäßsystem wandern, können das Gehirn erreichen und die regelmäßige Blutversorgung des Gehirnbereichs verhindern. Diese Komplikation tritt eher auf, wenn bei der betroffenen Person Episoden von Vorhofflimmern mit Vorhofflattern abwechseln oder wenn der Patient von Klappenerkrankungen mit Vorhofdilatation (wie Mitralstenose) betroffen ist.
Das mit Vorhofflattern verbundene thromboembolische Risiko ist jedoch geringer als das von Vorhofflimmern.
Diagnose
Eine genaue Diagnose erfordert einen kardiologischen Besuch. Herkömmliche Tests, die für die Beurteilung von Vorhofarrhythmien / -flattern gültig sind, sind:
- Pulsmessung.
- Elektrokardiogramm (EKG).
- Dynamisches Elektrokardiogramm nach Holter.
- Brust Röntgen.
- Echokardiographie
Pulsmessung. Der Kardiologe kann aus der Auswertung von:
- Arterieller Puls. Die Messung erfolgt an der Arteria radialis und gibt Aufschluss über die Frequenz und Regelmäßigkeit des Herzrhythmus.
- Jugularvenöser Puls. Es ist nützlich, um die Höhe des Venendrucks zu verstehen.
Elektrokardiogramm (EKG). Sie stellt die indizierte instrumentelle Untersuchung zur Beurteilung des Verlaufs der elektrischen Aktivität des Herzens dar. Anhand der dabei entstehenden Spuren kann der Arzt ein Vorhofflattern von einem Vorhofflimmern erkennen und unterscheiden.
Dynamisches Elektrokardiogramm nach Holter. Es handelt sich um ein normales EKG, mit dem vorteilhaften Unterschied, dass die Überwachung 24-48 Stunden dauert, ohne dass der Patient an seinen normalen Aktivitäten des täglichen Lebens gehindert wird. Es ist nützlich, wenn Episoden von Vorhofflattern sporadisch und unvorhersehbar sind.
Brust Röntgen. Es handelt sich um eine „klinische Untersuchung, die darauf abzielt zu verstehen, ob es bestimmte Lungen- und Atemwegserkrankungen gibt.
Echokardiographie. Mit Hilfe der Ultraschallemission stellt diese nicht-invasive Untersuchung die grundlegenden Elemente des Herzens dar: Vorhöfe, Ventrikel und Klappen.Die Beurteilung des Herzens ermöglicht es, das Vorliegen einer Herzklappenerkrankung oder einer anderen Herzfehlbildung zu überprüfen.
Therapie
Die Therapie richtet sich nach der Form des Vorhofflatterns und dem Gesundheitszustand der von den arrhythmischen Episoden betroffenen Person.
Wenn es sich um ein paroxysmales Flattern handelt, wird es wie folgt durchgeführt:
- Verabreichung von Medikamenten:
- Digital. Verlangsamen Sie Ihre Herzfrequenz
- Antiarrhythmika: Chinidin-Derivate, Dofetilid, Ibutilid, Flecainid, Propafenon und Amiodaron. Sie dienen der Normalisierung des Herzrhythmus.
- Elektrische Behandlung:
- Kardioversion. Nicht-invasive Technik, die eine elektrische Entladung, den sogenannten Schock, injiziert, um den veränderten Herzrhythmus wiederherzustellen und den normalen Schlag wiederherzustellen, der durch den Sinusknoten gekennzeichnet ist.
Erhaltungstherapien, die immer auf Digitalis und Antiarrhythmika basieren, sind auch angezeigt, um andere paroxysmale Episoden zu verhindern, insbesondere wenn sicher ist, dass der Patient an einer Hyperthyreose oder Hypertonie leidet.
Es ist jedoch wichtig, darauf hinzuweisen, dass einige Umstände, wie z.
- Erträgliche Symptome.
- Spontane Auflösung anderer Episoden von Vorhofflattern in der Vergangenheit.
- Fehlen von kardialen und nichtkardialen Pathologien.
machen eine Therapie überflüssig. Dies dient dazu, Nebenwirkungen im Zusammenhang mit der Einnahme von Medikamenten zu vermeiden, wie z. B. gastrointestinale Störungen von Chinidin.
Wenn das Vorhofflattern dauerhaft ist, bedeutet dies sehr oft, dass der "Ursprung der Störung" eine Herzkrankheit oder eine andere Pathologie ist. Die Lösung dieser Erkrankung mit einem von Fall zu Fall gewählten therapeutischen Ansatz ist der grundlegende Schritt zur Wiederherstellung des normalen Herzrhythmus. Die Therapie hingegen, die auf die Behandlung des Vorhofflatterns abzielt, wirkt unterstützend und erhaltend. Es ist wie folgt:
- Verabreichung von Medikamenten:
- Digital.
- Antiarrhythmika: Chinidin-Derivate, Dofetilid, Ibutilid, Flecainid, Propafenon und Amiodaron.
- Antikoagulanzien. Die Dauerformen können eine Thromboembolie verursachen. Sie werden bei Vorliegen einer bestimmten Herzerkrankung, einer Mitralklappenerkrankung, verwendet, die Thromben oder Embolien erzeugen könnte.
- Betablocker und Kalziumkanalblocker. Sie verlangsamen den Herzrhythmus und wirken auf der Ebene des atrioventrikulären Knotens. Sie werden denen verabreicht, die gegenüber Digitalis tolerant sind.
- Elektrische Behandlung:
- Kardioversion. Es ist nicht mehr indiziert, wenn der Patient an einer Herzerkrankung leidet, die die Herzstruktur verändert, wie zum Beispiel Valvulopathien.
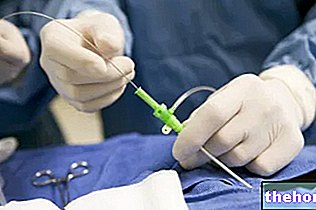
- Katheter Radiofrequenzablation. Es wird ein Katheter verwendet, der, sobald er zum Herzen geführt ist, in der Lage ist, eine Radiofrequenz-Entladung zu infundieren, indem er auf den Bereich des Myokards trifft, der das Vorhofflattern erzeugt.Der betroffene Bereich wird zerstört und dies sollte die Anzahl der Kontraktionsimpulse durch den Sinoatrial neu ordnen Knoten ist eine invasive Technik.
Siehe auch: Medikamente zur Behandlung von Vorhofflattern "



















.jpg)

