Ventrikuläre Tachykardie ist eine "Herzrhythmusstörung, die durch einen Anstieg der ventrikulären Herzfrequenz gekennzeichnet ist.
Die Herzkammern kontrahieren zu schnell und unorganisiert im Vergleich zu den Vorhöfen → sie können sich nicht ausreichend füllen → die Blutmenge, die mit jedem Schlag in den Kreislauf gepumpt wird, wird reduziert → der arterielle Druck sinkt → die Blutmenge, die den Kreislauf mit Sauerstoff versorgt und nährt Herz (Koronarkreislauf) → die kontraktile Wirksamkeit des Herzens wird weiter reduziert → Degeneration zu Kammerflimmern → Tod.
Diese unglückliche Entwicklung ist bei sehr hohen ventrikulären Frequenzen und bei zugrunde liegenden kardialen Beeinträchtigungen bei Herzpatienten wahrscheinlicher.
Die ventrikuläre Tachykardie ist eine der häufigsten Arrhythmien bei Patienten mit Herzerkrankungen. Sie kann zwar auch bei völlig Gesunden auftreten, stellt aber eine „sorgfältig zu behandelnde Arrhythmie dar: Sie kann sogar zu Kammerflimmern ausarten, die oft tödlich enden.
Die beste Vorbeugung ist ein gesunder Lebensstil.
Was ist ventrikuläre Tachykardie?

Ventrikuläre Tachykardie ist eine der häufigsten und gefährlichsten Arrhythmien. Normalerweise geht eine schwere Herzkrankheit von "c" aus, sie kann aber auch bei gesunden Personen auftreten.
Pathogenese
Eine ventrikuläre Tachykardie tritt auf, wenn sich der normale Puls der Herzkontraktion ändert.
Der normale Impuls entsteht im Sinusknoten, aber es kann vorkommen, dass an anderen Stellen als dem Sinusknoten zusätzliche Impulse (Extrasystolen) entstehen (ektopische Arrhythmien), die den normalen Herzschlag verändern.
Bei ventrikulärer Tachykardie treten nacheinander 3 oder mehr ventrikuläre Extrasystolen auf, die die Herzfrequenz beschleunigen und distal vom His .-Bündel ausgehen.
Nachwirkungen
Die regelmäßige Kontraktion des Ventrikels ist für das Herzzeitvolumen verantwortlich. Unter Herzzeitvolumen verstehen wir die Pumpwirkung des Blutes in den Kreislauf in Richtung Lunge und Gewebe des menschlichen Körpers.
Ein veränderter ventrikulärer Kontraktionsrhythmus führt zu einer unzureichenden Herzleistung. Daher spült sauerstoffangereichertes Blut die Gewebe und Organe des Körpers, einschließlich des Herzens, nicht mehr richtig, was seine kontraktile Wirksamkeit weiter verliert. Wenn dieses Defizit schwerwiegend ist, stirbt der Patient.
Epidemiologie
Die Daten zur Inzidenz zeigen, dass:
- Die ventrikuläre Tachykardie ist altersbedingt: Sie tritt häufiger bei Menschen mittleren und höheren Alters auf.
- 2-4% der über 60-Jährigen ohne Herzerkrankung erleiden Episoden einer ventrikulären Tachykardie.
- 4-16 % der über 60-Jährigen mit Herzerkrankungen erleben Episoden von ventrikulärer Tachykardie.
Darüber hinaus die Manifestationen der ventrikulären Tachykardie:
- In den Wintermonaten sind sie häufiger.
- Sie haben ein zirkadianes Muster: Der Höhepunkt der Inzidenz wird in den Morgenstunden beobachtet.
Einstufung
Sie kann auf mehreren Parametern basieren, die in dieser Tabelle zusammengefasst sind:
Ursachen der ventrikulären Tachykardie
Die Hauptursachen für eine ventrikuläre Tachykardie sind Herzerkrankungen.
Es folgen Ursachen im Zusammenhang mit Elektrolytstörungen, die die elektrische Aktivität des Herzens verändern.
Schließlich gibt es eine Reihe von Risikofaktoren, die das Individuum für Episoden von Tachykardie prädisponieren.
Herzkrankheit
Die am stärksten von ventrikulärer Tachykardie betroffenen Menschen sind Herzpatienten. Die bei diesen Patienten beobachteten Herzerkrankungen sind:
- Koronare Herzkrankheit und frühere Myokardinfarkte
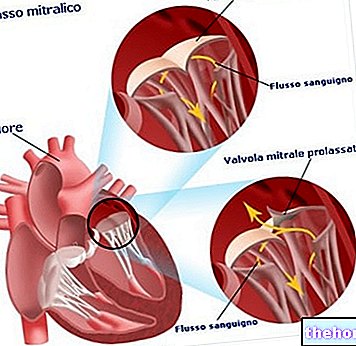
- Valvulopathien, dh Fehlfunktionen einer der Herzklappen.
- Kardiomyopathien, d.h. Erkrankungen des Myokards (des Herzmuskels).
Die koronare Herzkrankheit verursacht eine Ischämie (ischämische Herzkrankheit) und ist die häufigste Ursache für eine ventrikuläre Tachykardie.
Die häufigsten Valvulopathien betreffen die Mitralklappe (siehe Mitralinsuffizienz).
Kardiomyopathien sind rheumatischer Natur, das heißt, sie gehen von einer „bakteriellen Entzündung“ aus. In diesen Fällen spricht man von Myokarditis.
Ein kleiner Prozentsatz der Fälle von ventrikulärer Tachykardie ist auch auf eine angeborene Herzkrankheit (d. h. von Geburt an vorhanden) zurückzuführen. Die bekanntesten sind:
- Brugada-Syndrom.
- Wolff-Parkinson-White-Syndrom
Weniger häufig jedoch:
- Fallots Tetralogie.
- Marfan-Syndrom.
Ionen-/Elektrolyt-Ungleichgewichte
Der Kontraktionsimpuls des Myokards stellt ein elektrisches Signal dar. Tatsächlich bewegt er die Ionen mit positiver und negativer Ladung, die sich in den Zellen des Herzens befinden. Die Bewegung dieser Ionen ähnelt der Bewegung von Ladungen in einem elektrischen Stromkreis und führt zur Kontraktion des Herzmuskels.
Die wichtigsten geladenen Ionen sind: Kalium, Magnesium, Calcium und Natrium. Darunter befindet sich ein feines Gleichgewicht, das für das korrekte Funktionieren der Muskelzelle und darüber hinaus aufrechterhalten werden muss.Es kann vorkommen, dass dieses Gleichgewicht verändert wird. Folglich wird auch der Kontraktionsimpuls verändert und es kommt zu einer Tachykardie. Die wichtigsten Ionen-/Elektrolyt-Ungleichgewichte sind:
- Hypokaliämie oder Hypokaliämie.
- Hypokalzämie.
- Hypomagnesiämie.
Andere Risikofaktoren
Es gibt Risikofaktoren, die das Auftreten von Tachykardie-Episoden auch bei gesunden Probanden begünstigen, das sind besondere Umstände, wie ein schweres Trauma des Brustkorbs oder die Einnahme bestimmter Medikamente. Eine Zusammenfassung der wichtigsten Risikofaktoren lautet wie folgt:
- Einnahme von Medikamenten:
- Trizyklische Antidepressiva.
- Kokainmissbrauch.
- Alkoholmissbrauch.
- Rauch.
- Koffein.
- Gasvergiftung:
- Cyclopropan.
- Kohlenmonoxid.
- Trauma an der Brust.
- Körperlicher und emotionaler Stress.
Symptome und Komplikationen
Typische Symptome einer ventrikulären Tachykardie sind:
- Herzklopfen oder Herzschlag.
- Brustschmerzen.
- Dyspnoe.
- Schwindel.
- Ohnmacht.
- Synkope.
- Kurzatmigkeit.
Die meisten Patienten haben diese Symptome in Verbindung mit einer ischämischen Herzerkrankung oder einer Herzerkrankung, die den Blutfluss beeinträchtigt (z. B. Herzklappenerkrankung).
Zeichen
Der Arzt kann die folgenden klinischen Anzeichen bemerken:
- Beschleunigter Puls.
- Hypotonie.
- Angst.
- Agitation.
- Bewusstseinsverlust.
Ihr Auftreten hängt vom Ausmaß der Herzerkrankung ab: Je schwerer sie ist, desto leichter können sie auftreten.
Komplikationen
Eine ventrikuläre Tachykardie kann zu Kammerflimmern ausarten. Dies tritt hauptsächlich bei Menschen mit Herzerkrankungen auf, während Fälle von paroxysmaler ventrikulärer Tachykardie bei gesunden Menschen sehr selten sind.
Kammerflimmern verläuft in der Regel tödlich. Es bestimmt den Tod des Patienten:
- Bei plötzlichem Herztod.
- Bei Herzstillstand.
Diagnose
Es können mehrere Untersuchungen durchgeführt werden, von denen jede einen spezifischen Vorteil hat. Sie sind:
- Elektrokardiogramm (EKG).
- Echokardiographie.
- Brust Röntgen.
- Koronarangiographie.
- Bluttests.
EKG
Er stellt den Test der Wahl dar. Er misst die elektrische Aktivität des Herzens und ermöglicht es, die Form der ventrikulären Tachykardie zu identifizieren, die einen Patienten befällt. Es ist auch möglich, die Herzaktivität über 24 Stunden zu überwachen; in diesem Fall wird das "dynamische EKG nach Holter" verwendet, eine sinnvolle Untersuchung bei paroxysmaler, dh sporadischer und unvorhersehbarer ventrikulärer Tachykardie.
Echokardiographie
Dies ist ein nicht-invasiver Test. Es verwendet Ultraschall, um die Gesundheit der wichtigsten Strukturen des Herzens zu beurteilen: Vorhöfe, Ventrikel und Klappen. Es ist nützlich, wenn der Verdacht auf eine Herzklappenerkrankung besteht.
Brust Röntgen
Liefert Informationen über die Beziehung zwischen Herz und Lunge. Am Ursprung einer ventrikulären Tachykardie kann eine Lungenthrombose liegen.Dies ist ein invasiver Test, da er ionisierende Strahlung verwendet.
Koronarangiographie
Es ist eine invasive Untersuchung. Es ist notwendig, wenn der Ursprung der ventrikulären Tachykardie eine ischämische Herzkrankheit ist. Messen Sie die Lage und den Grad der Okklusion der Koronararterien, um eine mögliche Operation zu planen. Dies ist ein heikler Test, da die Gefahr besteht, dass die vom Katheter durchquerten Herzkranzgefäße beschädigt werden.
Bluttests
Sie bieten unterschiedliche Informationen zu:
- Konzentrationen von Ionen / Elektrolyten:
- Kalziumspiegel
- Magnesiumspiegel
- Phosphatwerte
- Konzentration einiger Medikamente, die vom Patienten eingenommen werden.
- Konzentration einiger Herzmarker.
Therapie
Eine Prämisse: Wenn eine Herzerkrankung der Ursprung einer ventrikulären Tachykardie ist, hat die Behandlung zwei Ziele:
- Beheben Sie die zugrunde liegende Herzerkrankung. Hauptziel.
- Beheben Sie die arrhythmische Störung. Sekundäres Ziel.
Dies erklärt sich dadurch, dass das zweite Problem eine Folge des ersten ist.
"Gesunde" Patienten mit sporadischer Tachykardie
Bei Patienten ohne Herzerkrankung kann sich die ventrikuläre Tachykardie spontan auflösen. Somit kann die Verabreichung von Medikamenten vermieden werden. In jedem Fall ist es ratsam, einen Arzt aufzusuchen und sich eingehenden Untersuchungen zu unterziehen.
„Gesunde“ Patienten mit anhaltender oder anhaltender Tachykardie
Wenn der Patient zahlreiche anhaltende Episoden hat, um den Tachykardieangriff zu blockieren, kann Folgendes verwendet werden:
- Pharmakologische Kardioversion.
- Elektrische Kardioversion.
Die pharmakologische Kardioversion ist die Wiederherstellung des normalen Herzrhythmus durch Einnahme von Medikamenten:
- Antiarrhythmika, um einen normalen Herzrhythmus wiederherzustellen.
- Lidocain
- Amiodaron
- Procainamid
- Betablocker, um die Herzfrequenz zu verlangsamen.
Die elektrische Kardioversion besteht aus:
- Elektroschock zum Zurücksetzen und Wiederherstellen des normalen Sinusrhythmus. Es verwendet ein "Gerät, das mit zwei Platten ausgestattet ist, die auf der Brust des Patienten angebracht werden. Es handelt sich um eine Technik, die auch als Defibrillation bezeichnet wird. Heute gibt es halbautomatische und automatische Defibrillatoren, die in der Lage sind, den Grad der ventrikulären Tachykardie zu beurteilen und den richtigen Elektroschock zu verabreichen. Der andere große Vorteil ist, dass sie von nicht-medizinischem Personal verwendet werden können.
Kardiopathische Patienten oder Patienten mit anderen Pathologien
Die medikamentöse Therapie ist die gleiche wie oben beschrieben. Deswegen:
- Antiarrhythmika
- Betablocker.
Zu diesen kommen hinzu:
- Antikoagulanzien, um die Bildung von Thromben und Emboli aufgrund von Valvulopathien zu vermeiden.
Neben der elektrischen Kardioversion ist es möglich, chirurgisch zu intervenieren mit:
- Katheter Radiofrequenzablation. Über einen zum Herzen geführten Katheter wird eine Hochfrequenzentladung in die arrhythmieauslösende Stelle des Ventrikels infundiert.Der betroffene Bereich wird zerstört und dies soll den normalen Herzrhythmus wiederherstellen.Es handelt sich um eine invasive Technik.
- Implantierbarer Defibrillator (ICD). Es handelt sich um einen normalen Defibrillator, der jedoch unter die Haut auf der linken Brustseite implantiert wird. Es ist über Elektroden mit dem Herzen verbunden, die einen elektrischen Schlag aussenden, wenn sie einen abnormalen Anstieg der Herzfrequenz spüren. Sie haben eine Laufzeit von 7-8 Jahren, danach müssen sie ersetzt werden. Ein mögliches Problem kann auf eine Fehlfunktion des Geräts zurückzuführen sein, die ungewollte Stromschläge auslösen kann.
Selbstverständlich muss die anzuwendende Therapie von Fall zu Fall gewählt werden, ohne zu vergessen, dass die erste therapeutische Intervention jedes pathologische Problem lösen muss, das eine ventrikuläre Tachykardie verursacht.
- Amiodaron
- Lidocain
- Procainamid
- Amiodaron
- Lidocain
- Procainamid
Antikoagulanzien.
Verhütung
Ein gesunder Lebensstil ist die beste Vorbeugung. Deswegen:
- Aufhören zu rauchen.
- Begrenzen Sie den Alkoholkonsum.
- Ändere deine Ernährung.
- Verwenden Sie keine Drogen.
- Übung.
Tabak und Alkohol sind nicht nur für sporadische Tachykardie-Episoden, sondern auch für chronische Herzrhythmusstörungen verantwortlich und gehören zu den häufigsten Risikofaktoren für die Entstehung von Herzerkrankungen.
Die Änderung Ihrer Essgewohnheiten ist ein weiterer grundlegender präventiver Schritt. Es ist ratsam, Fett, rotes Fleisch zu reduzieren und den Verzehr von Obst und Gemüse zu erhöhen.
Die Annahme gesunder Gewohnheiten beseitigt die Möglichkeit einer ventrikulären Tachykardie, die in Kammerflimmern übergeht. Letzteres ist fast immer tödlich.
Bevölkerung gefährdet
Die, die:
- Sie haben pathologische Zustände wie Hyperlipidämie, Bluthochdruck und Diabetes. Diese begünstigen die Entwicklung von Herzerkrankungen.
- Sie haben eine Familiengeschichte der koronaren Herzkrankheit.
- Raucher.
- Alkoholiker.