Ausführlicher geben wir einen kurzen Überblick über die Allgemeinheiten der Pathologie, nennen die Ursachen, Folgen und mögliche Behandlungen.
Später gehen wir auf die Details der dedizierten motorischen Therapie ein und nennen die Arten und Methoden, mit denen bei Diabetes mellitus Typ 2 – auch bei Komplikationen – interveniert werden kann.
chronisch (Glukoseüberschuss im Plasma) basierend auf zwei pathologischen Mechanismen, die gleichzeitig vorhanden sind oder nicht:- Insulinresistenz: Defekt der Insulinwirkung auf periphere Gewebe (offensichtlich insulinabhängig);
- Insulinsynthesemangel: verminderte Produktion des Hormons durch die Bauchspeicheldrüse.
Hinweis: Ein Mangel an Insulinsynthese ist oft eine langfristige Komplikation der Insulinresistenz.
Sie tritt hauptsächlich bei Erwachsenen auf und ist die häufigste Form von Diabetes (90% der Fälle).
Im Gegensatz zu Typ 1 ist es nicht insulinabhängig – obwohl in schweren Fällen, in denen die Bauchspeicheldrüse nicht mehr richtig funktioniert, eine exogene Insulintherapie erforderlich werden kann.
Die Ursachen können erblich (polygen) oder umweltbedingt sein; unter letzteren stechen vor allem hervor: Fettleibigkeit, Bewegungsmangel, unausgewogene Ernährung, die durch übermäßige Kohlenhydrate, Stress, andere Krankheiten und bestimmte Medikamente gekennzeichnet ist.
Fettleibigkeit und Diabetes
Übergewicht ist in mehr als 80 % der Fälle von Diabetes mellitus Typ 2 vorhanden.
Fettgewebe ist in der Lage, eine Reihe von Substanzen zu produzieren (Leptin, TNF-α, freie Fettsäuren, widerstehen, Adiponektin), die im Überschuss zur Entwicklung einer Insulinresistenz beitragen.
Darüber hinaus ist Fettgewebe bei Fettleibigkeit der Ort einer chronischen Entzündung geringer Intensität, die eine Quelle für chemische Mediatoren ist, die die Insulinresistenz verschlimmern.
Diabetes mellitus Typ 2 erhöht die Gefahr eines frühen Todes und einer bleibenden Behinderung; es scheint vor allem das kardiovaskuläre Risiko zu erhöhen und insbesondere in Verbindung mit anderen pathologischen Formen wie: arterielle Hypertonie, Dyslipidämie (Hypercholesterinämie und Hypertriglyzeridämie).
Im Frühstadium verursacht Diabetes mellitus Typ 2 nicht immer auffällige Symptome; im Gegenteil, es ist fast immer völlig asymptomatisch, bis die ersten Komplikationen auftreten.
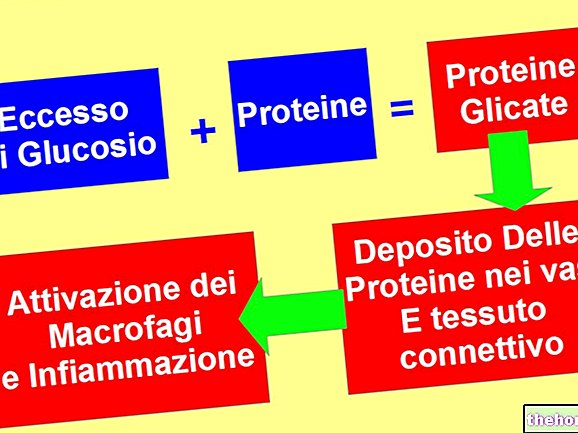
Nur eine hämatologische Untersuchung kann eine chronische Hyperglykämie, den daraus resultierenden kompensatorischen Hyperinsulinismus und einen Zustand übermäßiger Proteinglykierung aufzeigen. Genauere Analysen, wie der Lastverlauf, bestätigen die Diagnose.
Eine chronische Hyperglykämie kann sich jedoch äußern durch: Müdigkeit, häufiges Wasserlassen, übermäßiger Durst, Schwierigkeiten beim Abnehmen oder umgekehrt, unmotivierter Gewichtsverlust, langsame Wundheilung, verschwommenes Sehen.
Die Behandlung des Typ-2-Diabetes mellitus sollte multidisziplinär erfolgen. Die Bedeutung des einen oder anderen Aspekts kann je nach subjektivem Rahmen variieren. Der pharmakologische Einsatz ist vor allem für die kurzfristige Wiederherstellung der allgemeinen Homöostase entscheidend, auch wenn Nahrungs- und Bewegungstherapie die einzigen Lösungen für Diabetes mellitus Typ 2 sind, die nicht durch den Verlust der Pankreasfunktion erschwert werden.
Die Verwendung von oralen Antidiabetika ist die gebräuchlichste Strategie, während die Verabreichung von Insulin auf Fälle beschränkt ist, in denen die Bauchspeicheldrüse es nicht mehr ausreichend synthetisiert.
Bei Adipositas zielt die Ernährung vor allem auf den Fettabbau ab. Es ist ratsam, sie ausgewogen zu gestalten und den Kohlenhydratanteil an der unteren Grenze des Normbereichs zu halten. Die Etablierung einer Ketose kann für Diabetiker mit Nierenkomplikationen ein erhebliches Risiko darstellen .
Körperliche Aktivität hingegen muss zusätzlich zur Unterstützung der Gewichtsabnahme:
- Insulinsensitivität erhöhen;
- Verbessern Sie das Management von Nahrungskohlenhydraten.
Natürlich müssen alle Komplikationen und Kontraindikationen berücksichtigt werden.
sowohl akut, dh während der Praxis, als auch chronisch, dh langfristig.Unter den Vorteilen des Trainings zum Typ-2-Diabetes mellitus erkennen wir vor allem die Erhöhung der Insulinsensitivität und eine Steigerung der Effizienz des zellulären Glukosetransports mit einer Verringerung des Blutzuckers, der Insulinämie, der Triglyceridämie und der glykierten Proteine.
Die Verbesserung der Insulinsensitivität und die Entleerung der Leber- und insbesondere Muskelglykogenreserven fördern ein besseres Management der Nahrungskohlenhydrate und helfen dabei, die Gewichtsabnahme zu optimieren - ein Faktor, der an sich die Insulinsensitivität erhöht.
Vorteile für die Insulinsensitivität
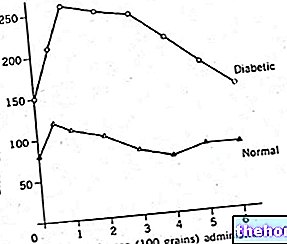
Insulinresistenz beeinträchtigt die Aufnahme von insulinvermittelter Glukose, also in insulinabhängigem Gewebe, um 35-40% im Vergleich zu gesunden Menschen.
Das am häufigsten vorkommende insulinabhängige Gewebe im Körper ist die Skelettmuskulatur, die daher positiv mit der Fähigkeit zur Aufnahme von Glukose korreliert – während die Fettmasse eine inverse Korrelation hat.
In akuten Fällen erhöht die motorische Aktivität die Insulinsensitivität für 24-72 Stunden nach dem Training selbst bei Patienten mit Typ-2-Diabetes mellitus.
Nach dieser Zeit ist es notwendig, einen neuen körperlichen Reiz anzulegen, um diesen vorteilhaften Zustand wiederherzustellen. Aus diesem Grund sind insbesondere Menschen mit Typ-2-Diabetes mellitus er sollte mehr oder weniger jeden zweiten tag trainieren.
Vorteile beim Glukosetransport
Die metabolische Verwendung von Glukose in Muskelfaserzellen erfolgt ganz kurz wie folgt:
- Übergang von Plasma zu Muskelgewebe: körperliches Training verbessert die Muskeldurchblutung dank einer stärkeren Herztätigkeit und einer peripheren Kapillarisierung. Gutes Sprühen ist entscheidend, um den Bedarf an Glukose, Sauerstoff usw. Muskeln und ermöglicht die Entsorgung von Abfallresten. Akute motorische Bewegung fördert auch das Öffnen von Kapillaren, die normalerweise nicht verwendet werden; im Chronischen stimuliert es eine "weitere Verzweigung;
- Glukosetransport durch die Zellmembran: Der transzelluläre Glukosetransport erfolgt über Glukosetransporter 4 (GLUT-4), die normalerweise im intrazellulären Zytosol zu finden sind. Körperliches Training stimuliert die Entstehung der letzteren, wodurch die Zelle besser in der Lage ist, Glukose aufzunehmen;
- Phosphorylierung: Die energetische Nutzung von Glukose erfolgt dank eines Enzyms namens Hexokinase, die bei regelmäßiger und langfristiger motorischer Aktivität die Konzentration deutlich erhöht.
Beachtung! Eine konsequente Stoffwechselaktivierung aufgrund einer relativen Trainingsbelastung im akuten und unmittelbaren Post-Training macht die Muskelzellen teilweise unabhängig von der Insulinwirkung.
Vorteile bei der Verwaltung von Nahrungskohlenhydraten
Motorische Aktivität macht den Körper besser in der Lage, die postprandiale glykämische Last zu bewältigen.
Dies ist neben den metabolischen und funktionellen Veränderungen der akuten Phase auch auf eine ausreichende Entleerung der Leber- und Muskelglykogenreserven zurückzuführen.
Diese Erschöpfung erhöht die "Gier" dieser Glukosegewebe auch außerhalb des Trainings.
Vorteile körperlicher Aktivität bei anderen Risikofaktoren
Körperliche Bewegung beeinflusst auch die anderen Risikofaktoren für Tod und bleibende Behinderung, die mit Arteriosklerose und kardiovaskulären Ereignissen verbunden sind; wir sprechen von: primärer arterieller Hypertonie, Fettstoffwechselstörungen, Fettleibigkeit.
Bei über 60 % der Typ-2-Diabetiker ist die primäre arterielle Hypertonie die statistisch schädlichste und gefährlichste Komorbidität.
Sie sind normaler Blutdruck < 140/90 mm Hg, grenzwertig zwischen 140/90 und 160/95 mm Hg und bei höheren pathologisch.
Regelmäßige körperliche Aktivität senkt den Blutdruck bei gesunden Menschen mit Typ-2-Diabetes dank verbesserter kardiovaskulärer Effizienz, auch Bluthochdruck wird durch Gewichtsverlust und durch die Reduzierung zentralnervöser Effekte reduziert.
Die empfohlene Trainingsform ist ein aerobes Training, auch mit erheblicher Intensität – bei trainierten Probanden. Die Verwendung von Gewichten ist nicht kontraindiziert, es sei denn, das Valsalva-Manöver ist etabliert oder außer bei hohen Intensitäten.
Aerobes körperliches Training reduziert die Triglyceridämie, auch aufgrund eines besseren glykämischen Managements.
Es verbessert auch die Cholesterinämie mit einem Anstieg des HDL und einer prozentualen Verringerung des LDL. Das Gesamtcholesterin nimmt nicht immer ab. Folglich wird auch das Risiko von Arteriosklerose und koronaren Herzkrankheiten gesenkt.
Körperliche Aktivität fördert die Gewichtsabnahme nur in Verbindung mit einer kontrollierten (hypokalorischen) Diättherapie, umgekehrt hat sie im Maß von ca. 20-30 Minuten pro Tag bei mittlerer Intensität vor allem eine "vorbeugende Wirkung auf" Steigerung.
und fettleibig. Auch es verbessert die Insulinsensitivität, erhöht den Kalorienverbrauch und optimiert die Lebensqualität; es erhöht auch die Muskelkraft, die fettfreie Masse und die Knochenmineraldichte.Die richtige Trainingsbelastung beträgt mindestens 2-3 Tage pro Woche, mit 8-10 Übungen, die auf die größten Muskelgruppen abzielen, für 1-3 Sätze mit jeweils 10-15 Wiederholungen. Die "Intensität" muss steigend sein und auf jeden Fall nicht weniger als 50% des 1RM betragen.
sie sind erlaubt, aber es ist notwendig, auf diejenigen zu achten, die an sich bereits gefährlich sind oder für die eine "Hypoglykämie schwerwiegende Folgen haben könnte.
Es ist ratsam, hauptsächlich aerobe alaktsäurehaltige körperliche Aktivitäten zu wählen, ohne zu vergessen, dass das Erreichen hoher Intensitäten mit einer Verbesserung verschiedener funktioneller und metabolischer Parameter (Herz-Kreislauf- und Atmungseffizienz usw.) korreliert.
Durch die Kombination von Widerstandstraining wird es möglich sein, die Vorteile zu nutzen, die aerobe Aktivität mit geringer Intensität allein nicht bietet.
Auch der Aspekt der Flexibilität, Elastizität und Gelenkbeweglichkeit sollte nicht übersehen werden. Diese Art des Trainings reduziert das Verletzungsrisiko deutlich und verbessert die allgemeine Lebensqualität, bringt jedoch keine metabolischen Vorteile.
Frequenz
Die Häufigkeit der empfohlenen körperlichen Aktivität variiert von 3 bis 5 Sitzungen pro Woche, wodurch Phasen der Inaktivität von mehr als 2 Tagen hintereinander vermieden werden - aus den oben genannten Gründen.
Dauer
Nicht weniger als 20-30" und bis zu 60" Aktivität pro Workout werden empfohlen, plus 5-10 Minuten Aufwärmen und 5-10 Minuten Abkühlen - auch für Flexibilitäts-, Elastizitäts- und Mobilitätsprotokolle.
Intensität
Die aerobe Aktivität sollte anfangs niedrig sein und dann eine moderate Intensität (40-60% von VO2max oder 50-70% von HFmax) für insgesamt 150-200 "pro Woche haben.
Mit zunehmender Intensität (> 60 % von VO2max oder > 70 % von Fcmax) ist es möglich, das Volumen auf 90 "wöchentlich zu reduzieren.
Vorsichtsmaßnahmen
Vor Beginn eines körperlichen Aktivitätsprogramms sollte der Patient die Vorsichtsmaßnahmen kennen, die vor, während und nach der Aktivität zu treffen sind.
Die glykämische Kontrolle ist das grundlegende Element, das vor Beginn, aber auch während (wenn die Aktivität länger anhält) und nach der körperlichen Aktivität überprüft werden muss.
Die Leitlinien raten in der Tat davon ab, die Aktivität durchzuführen, wenn die Glykämie > 250 mg / dl beträgt oder wenn eine Ketonurie vorliegt.
Es sollte jedoch beachtet werden, dass eine "leichte oder mäßige Intensität bei der Senkung des akuten glykämischen Spiegels nützlich sein kann".
Auch auf die Kombination von motorischer Aktivität und medikamentöser Therapie sollte geachtet werden. Häufig führt eine verbesserte metabolische Fitness dazu, dass die Behandlungen übermäßig hypoglykämisch sind.
Achten Sie darauf, den Hydratationszustand hoch zu halten.
Leitlinien für körperliche Aktivität bei Komplikationen
Das Bewegungsprotokoll für Patienten mit Komplikationen muss entsprechend angepasst werden; insbesondere: ischämische Herzkrankheit, diabetische Nephropathie, Retinopathie, sensomotorische Neuropathie und autonome Neuropathie.
Ischämische Herzerkrankung
Körperliche Aktivitäten, die präkordiale Schmerzen oder einen starken Anstieg der Herzfrequenz verursachen, sollten vermieden werden. Es wird jedoch empfohlen, körperliche Aktivitäten von geringer bis mäßiger Intensität (40 % von Vo2max oder 50 % von HFmax) auszuüben.
Diabetische Nephropathie
Es werden nur mäßige körperliche Übungen (Gehen, Schwimmen, Radfahren) empfohlen.
Diabetische Retinopathie
Körperliche Aktivitäten, die zu einer Erhöhung des Blutdrucks führen (wie hochintensives Gewichtheben und mit Valsalva) oder mit Körperkontakt (wie Kampfsportarten) sollten vermieden werden, während mäßige körperliche Aktivitäten erlaubt sind.
Sensorisch-motorische Neuropathie
Regelmäßiges aerobes Training mit Milchsäure kann das Fortschreiten der peripheren Neuropathie verlangsamen, aber wegen der möglichen traumatischen Auswirkungen auf die Füße werden nur schwerelose Übungen (stationäres Radfahren, Rudern, Schwimmen) empfohlen.
Autonome Neuropathie
Leichte körperliche Übungen und aerobe Aktivitäten sind bei geeigneten Temperaturbedingungen mit ausreichender Flüssigkeitszufuhr erlaubt.

.jpg)