Wirkstoffe: Clarithromycin
Macladin 500 mg / 10 ml Pulver und Lösungsmittel zur Herstellung einer Infusionslösung
Macladin Packungsbeilagen sind für Packungsgrößen erhältlich:- Macladin 125 mg / 5 ml Granulat zur Herstellung einer Suspension zum Einnehmen
- Macladin 250 mg / 5 ml Granulat zur Herstellung einer Suspension zum Einnehmen
- Macladin 250 mg überzogene Tabletten
- Macladin 500 mg überzogene Tabletten
- Macladin RM 500 mg Tabletten mit veränderter Wirkstofffreisetzung
- Macladin 500 mg Granulat zur Herstellung einer Suspension zum Einnehmen
- Macladin 500 mg / 10 ml Pulver und Lösungsmittel zur Herstellung einer Infusionslösung
Warum wird Macladin verwendet? Wofür ist das?
KATEGORIE PHARMAKOTHERAPEUTIK
Allgemeines antibakterielles Mittel zur systemischen Anwendung - Makrolide.
THERAPEUTISCHE HINWEISE
Behandlung von Infektionen durch Clarithromycin-empfindliche Erreger. Infektionen des Rhinopharynx-Trakts (Tonsillitis, Pharyngitis), der Nasennebenhöhlen. Infektionen der unteren Atemwege: Bronchitis, bakterielle Lungenentzündung und atypische Lungenentzündung. Hautinfektionen: Impetigo, Erysipel, Follikulitis, Furunkulose und infizierte Wunden.
Macladin 500 mg/10 ml Pulver und Lösungsmittel zur Herstellung einer Infusionslösung ist bei Erwachsenen und Kindern über 18 Jahren angezeigt.
Macladin 125 mg/5 ml Granulat zur Herstellung einer Suspension zum Einnehmen und Macladin 250 mg/5 ml Granulat zur Herstellung einer Suspension zum Einnehmen sind bei Kindern im Alter von 6 Monaten bis 12 Jahren indiziert.
Kontraindikationen Wenn Macladin nicht verwendet werden sollte
Überempfindlichkeit gegen Antibiotika der Makrolidklasse oder einen der im Abschnitt „Zusammensetzung“ aufgeführten sonstigen Bestandteile.
Die gleichzeitige Anwendung von Clarithromycin mit einem der folgenden Arzneimittel ist kontraindiziert: Astemizol, Cisaprid, Pimozid, Terfenadin, da sie eine Verlängerung des QT-Intervalls und Herzrhythmusstörungen, einschließlich ventrikulärer Tachykardie, Kammerflimmern und Torsade de pointes, induzieren können.
Die gleichzeitige Anwendung von Clarithromycin mit Ticagrelor oder Ranolazin ist kontraindiziert.
Die gleichzeitige Anwendung von Clarithromycin und Mutterkornalkaloiden (Ergotamin oder Dihydroergotamin), die zu Mutterkorn-Toxizität führen kann, ist kontraindiziert (siehe Abschnitt „Wechselwirkungen“).
Die gleichzeitige Anwendung von Clarithromycin und Midazolam zur oralen Anwendung ist kontraindiziert (siehe Abschnitt „Wechselwirkungen“).
Macladin sollte nicht bei Patienten angewendet werden, bei denen eine angeborene oder erworbene QT-Intervall-Verlängerung dokumentiert ist und bei denen ventrikuläre Arrhythmien in der Anamnese aufgetreten sind (siehe Abschnitt „Besondere Warnhinweise“).
Macladin sollte nicht gleichzeitig mit HMG-CoA-Reduktase-Hemmern (Statine) angewendet werden, die weitgehend durch CYP3A4 (Lovastatin und Simvastatin) metabolisiert werden, da das Risiko einer Myopathie, einschließlich Rhabdomyolyse, erhöht ist (siehe Abschnitt „Wechselwirkungen“).
Macladin darf Patienten mit Hypokaliämie (Risiko einer Verlängerung des QT-Intervalls) nicht verabreicht werden.
Macladin darf nicht bei Patienten mit schwerer Leberinsuffizienz in Verbindung mit Nierenschäden angewendet werden.
Wie andere potente Inhibitoren des CYP3A4-Enzyms sollte Clarithromycin nicht gleichzeitig mit Colchicin angewendet werden (siehe Abschnitt „Besondere Warnhinweise“).
Vorsichtsmaßnahmen für die Anwendung Was sollten Sie vor der Einnahme von Macladin® beachten?
Da Clarithromycin hauptsächlich in der Leber metabolisiert und ausgeschieden wird, ist bei der Anwendung des Arzneimittels bei Patienten mit eingeschränkter Leberfunktion und bei Patienten mit mittelschwerer oder schwerer Nierenfunktionsstörung besondere Vorsicht geboten.
Bei der Anwendung von Clarithromycin wurde über tödliche Fälle von Leberversagen berichtet Einige Patienten hatten möglicherweise eine frühere Lebererkrankung oder hatten andere hepatotoxische Arzneimittel eingenommen.
Der Patient sollte angewiesen werden, die Behandlung abzubrechen und seinen Arzt aufzusuchen, wenn Anzeichen und Symptome einer Lebererkrankung wie Anorexie, Gelbsucht, dunkler Urin, Juckreiz oder Bauchschmerzen auftreten.
Es wurden Fälle von pseudomembranöser Kolitis bei der Anwendung fast aller Antibiotika, einschließlich Makroliden, berichtet, deren Schweregrad von mäßig bis lebensbedrohlich reichte, Fälle von Clostridium-difficile-Diarrhoe (CDAD) wurden bei der Anwendung der meisten Antibiotika, einschließlich Clarithromycin, die von mäßigem Durchfall bis hin zu tödlicher Kolitis reichen kann. Eine antibakterielle Behandlung verändert die normale Darmflora, was zu einer übermäßigen Vermehrung von C. difficile führen kann. Bei allen Patienten, die nach der Einnahme von Antibiotika über Durchfall klagen, sollte das Vorliegen von CDAD untersucht werden. Diese Patienten sollten sich einer sorgfältigen Anamnese unterziehen, da berichtet wurde, dass CDAD während der zwei Monate nach der Einnahme von Antibiotika auftreten kann. Daher sollte die Behandlung mit Clarithromycin unabhängig von der therapeutischen Indikation abgesetzt werden. Es sollte ein Mikrobentest durchgeführt und eine geeignete Behandlung eingeleitet werden. Die Verabreichung von Antiperistaltika sollte vermieden werden.
Bei allen Patienten, die nach der Einnahme von Antibiotika über Durchfall klagen, sollte das Vorliegen von CDAD untersucht werden.Diese Patienten sollten sich einer sorgfältigen Anamnese unterziehen, da berichtet wurde, dass CDAD während der zwei Monate nach der Einnahme von Antibiotika auftreten kann. Daher sollte die Behandlung mit Clarithromycin unabhängig von der therapeutischen Indikation abgesetzt werden. Es sollte ein Mikrobentest durchgeführt und eine geeignete Behandlung eingeleitet werden. Die Verabreichung von Antiperistaltika sollte vermieden werden.
Wechselwirkungen Welche Medikamente oder Lebensmittel können die Wirkung von Macladin® verändern?
Informieren Sie Ihren Arzt oder Apotheker, wenn Sie vor kurzem andere Arzneimittel eingenommen haben, auch wenn es sich um nicht verschreibungspflichtige Arzneimittel handelt.
Die Anwendung der folgenden Arzneimittel ist aufgrund möglicher schwerwiegender Wirkungen aufgrund ihrer Arzneimittelwechselwirkung absolut kontraindiziert: Astemizol, Cisaprid, Pimozid, Terfenadin.
Die gleichzeitige Einnahme führte zu verlängertem QT-Intervall, Herzrhythmusstörungen einschließlich ventrikulärer Tachykardie, Kammerflimmern und Torsades de pointes (siehe „Gegenanzeigen“).
Einige Post-Marketing-Berichte weisen darauf hin, dass die gleichzeitige Anwendung von Clarithromycin und Ergotamin oder Dihydroergotamin mit einer akuten Mutterkorn-Toxizität (Ergotismus) in Verbindung gebracht wurde, die durch Vasospasmus und Ischämie der Extremitäten und anderer Gewebe, einschließlich des Zentralnervensystems, gekennzeichnet ist. Die gleichzeitige Gabe von Clarithromycin und Mutterkornalkaloiden ist kontraindiziert (siehe Abschnitt „Gegenanzeigen“).
Die gleichzeitige Anwendung von Clarithromycin und Lovastatin oder Simvastatin ist kontraindiziert, da diese Statine weitgehend durch CYP3A4 metabolisiert werden und die gleichzeitige Behandlung mit Clarithromycin ihre Plasmakonzentration erhöht, was das Risiko einer Myopathie, einschließlich Rhabdomyolyse, erhöht (siehe Abschnitt „Gegenanzeigen“ ).
Es gab Berichte über Rhabdomyolyse bei Patienten, die Clarithromycin gleichzeitig mit diesen Statinen einnahmen. Wenn eine Behandlung mit Clarithromycin nicht vermieden werden kann, sollte die Behandlung mit Lovastatin oder Simvastatin während der Behandlung abgebrochen werden.
Bei der Verschreibung von Clarithromycin mit Statinen ist Vorsicht geboten. In Situationen, in denen die gleichzeitige Anwendung von Clarithromycin und Statinen nicht vermieden werden kann, wird empfohlen, die niedrigste registrierte Dosis von Statinen zu verschreiben. Die Patienten sollten auf Anzeichen und Symptome einer Myopathie überwacht werden.
Wirkungen anderer Arzneimittel auf Clarithromycin:
Arzneimittel, die CYP3A induzieren (z. B. Rifampicin, Phenytoin, Carbamazepin, Phenobarbital, Johanniskraut) können den Metabolismus von Clarithromycin induzieren. Dies führt zu subtherapeutischen Clarithromycin-Spiegeln mit verringerter therapeutischer Wirksamkeit. Arzneimittel, die den Cytochrom-P450-Metabolismus stark induzieren, wie Efavirenz, Nevirapin, Rifampicin, Rifabutin und Rifapentin, können die Metabolisierung von Clarithromycin beschleunigen und folglich die Plasmaspiegel von Clarithromycin senken, während Erhöhung der Plasmaspiegel von 14-OH-Clarithromycin, einem ebenfalls mikrobiologisch aktiven Metaboliten.
Eine pharmakokinetische Studie hat gezeigt, dass die gleichzeitige Anwendung von 200 mg Ritonavir alle 8 Stunden und 500 mg Clarithromycin alle 12 Stunden zu einer deutlichen Hemmung des Clarithromycin-Metabolismus führt. Es wurde eine vollständige Hemmung der Bildung von 14-OH-Clarithromycin festgestellt.
Die Clarithromycin-Exposition wurde durch Etravirin reduziert; jedoch war die Konzentration des aktiven Metaboliten 14-OH-Clarithromycin erhöht. Da 14-OH-Clarithromycin eine reduzierte Aktivität gegen Mycobacterium Avium Complex (MAC) aufweist, kann die Gesamtaktivität gegen diesen Erreger verändert sein, daher sollten Alternativen zu Clarithromycin für die Behandlung von MAC in Betracht gezogen werden.
Die gleichzeitige Gabe von 200 mg Fluconazol täglich und 500 mg Clarithromycin zweimal täglich an 21 gesunde Probanden führte zu einem Anstieg der mittleren minimalen Clarithromycinkonzentration (Cmin) und der Fläche unter der Kurve (AUC) um 33 % bzw. 18 % des aktiven Metaboliten 14-OH-Clarithromycin, wurden durch die gleichzeitige Gabe von Fluconazol nicht signifikant beeinflusst Eine Dosisanpassung von Clarithromycin ist nicht erforderlich.
Auswirkungen von Clarithromycin auf andere Arzneimittel:
Die gleichzeitige Anwendung von Clarithromycin, von dem bekannt ist, dass es CYP3A hemmt, und einem Arzneimittel, das hauptsächlich über CYP3A metabolisiert wird, kann mit einem Anstieg der Arzneimittelkonzentrationen verbunden sein, was die therapeutischen und unerwünschten Wirkungen des gleichzeitig verabreichten Arzneimittels verstärken oder verlängern kann.
Clarithromycin sollte bei Patienten, die eine Therapie mit anderen Arzneimitteln erhalten, von denen angenommen wird, dass sie Substrate des CYP3A-Enzyms sind, mit Vorsicht angewendet werden, insbesondere wenn das CYP3A-Substrat einen engen Sicherheitsspielraum hat (z. B. Carbamazepin) und/oder wenn das Substrat dadurch weitgehend metabolisiert wird Enzym.
Bei Patienten, die gleichzeitig mit Clarithromycin behandelt werden, sollten Dosisanpassungen erwogen und, wenn möglich, die Serumkonzentrationen von Arzneimitteln, die hauptsächlich durch CYP3A metabolisiert werden, sorgfältig überwacht werden.
Medikamente oder Medikamentenklassen, von denen bekannt ist oder angenommen wird, dass sie durch dasselbe CYP3A-Isozym metabolisiert werden, sind: Alprazolam, orale Antikoagulanzien (z. Rifabutin, Sildenafil, Simvastatin, Sirolimus, Tacrolimus, Terfenadin, Triazolam und Vinblastin, aber diese Liste ist nicht vollständig.
Andere Arzneimittel, die mit einem ähnlichen Mechanismus innerhalb des Cytochrom-P450-Systems interagieren, sind Phenytoin, Theophyllin und Valproat. Fälle von erhöhten Serumspiegeln wurden berichtet. Andere Fälle von Torsades de Pointes wurden nach gleichzeitiger Anwendung von Clarithromycin und Chinidin oder Disopyramid berichtet. Überwachen Sie die Serumkonzentrationen dieser Medikamente während der Behandlung mit Clarithromycin.
Bei gleichzeitiger Anwendung von Clarithromycin und Disopyramid wurde über Fälle von Hypoglykämie berichtet.Überwachen Sie den Blutzuckerspiegel während der Therapie.
Bei gleichzeitiger Anwendung von Clarithromycin mit bestimmten blutzuckersenkenden Arzneimitteln wie Nateglinid und Repaglinid kann eine Hemmung des CYP3A-Enzyms durch Clarithromycin auftreten und eine Hypoglykämie verursachen. Eine engmaschige Überwachung des Glukosespiegels wird empfohlen.
Omeprazol
Gesunde erwachsene Probanden erhielten Clarithromycin (500 mg alle 8 Stunden) in Kombination mit Omeprazol (40 mg täglich) Die Ausgangsplasmakonzentrationen von Omeprazol waren erhöht (Cmax, AUC0-24 und T1 / 2 sind um 30 %, 89 % und 34 . erhöht). %) aufgrund der gleichzeitigen Gabe von Clarithromycin.
Der mittlere Magen-pH-Wert über 24 Stunden betrug 5,2 bei alleiniger Gabe von Omeprazol und 5,7 bei gleichzeitiger Gabe von Omeprazol und Clarithromycin.
Sildenafil, Tadalafil und Vardenafil
Jeder dieser Phosphodiesterasehemmer wird zumindest teilweise durch CYP3A metabolisiert und CYP3A kann durch gleichzeitige Gabe von Clarithromycin gehemmt werden. Die gleichzeitige Anwendung von Clarithromycin und Sildenafil, Tadalafil oder Vardenafil führt sehr wahrscheinlich zu einer erhöhten Exposition gegenüber dem Phosphodiesterase-Hemmer. Daher sollte eine Dosisreduktion von Sildenafil, Tadalafil und Vardenafil erwogen werden, wenn diese Arzneimittel zusammen mit Clarithromycin angewendet werden.
Ergebnisse klinischer Studien haben gezeigt, dass die Plasmaspiegel von Carbamazepin und Theophyllin bei gleichzeitiger Anwendung mit Clarithromycin einen mäßigen, aber statistisch signifikanten Anstieg erfahren können.
Tolterodin
Der Hauptstoffwechselweg von Tolterodin verläuft über die 2D6-Isoform von Cytochrom P450 (CYP2D6). In einer Untergruppe der Population ohne CYP2D6 ist der identifizierte Stoffwechselweg jedoch CYP3A. In dieser Untergruppe der Population führt die CYP3A-Hemmung zu signifikant höheren Serumkonzentrationen von Tolterodin . Bei Vorhandensein von CYP3A-Inhibitoren kann eine Dosisreduktion von Tolterodin sowie eine Dosisreduktion von Clarithromycin bei Patienten erforderlich sein, bei denen CYP2D6 schlecht metabolisiert wird.
Andere Arzneimittelinteraktionen:
Bei gleichzeitiger Anwendung von Clarithromycin und anderen ototoxischen Arzneimitteln, insbesondere Aminoglykosiden, ist Vorsicht geboten (siehe Abschnitt „Warnhinweise“).
Colchicin ist ein Substrat sowohl von CYP3A als auch des Effluxtransporters P-Glykoprotein (Pgp). Clarithromycin und andere Makrolide hemmen bekanntermaßen CYP3A und Pgp. Wenn Clarithromycin und Colchicin gleichzeitig verabreicht werden, kann die Hemmung von CYP3A und/oder Pgp durch Clarithromycin zu erhöhte Exposition gegenüber Colchicin. Patienten auf klinische Symptome einer Colchicin-Toxizität überwachen (siehe Abschnitt „Vorsichtsmaßnahmen für die Anwendung“).
Patienten, die Clarithromycin und Digoxin erhielten, zeigten erhöhte Serumkonzentrationen des letzteren, daher sollten die Digoxinspiegel überwacht werden.
Die gleichzeitige Anwendung von Clarithromycin-Tabletten und Zidovudin bei erwachsenen Patienten mit HIV-Infektion kann zu einer Abnahme der Zidovudin-Konzentration im Steady-State führen.
Da Clarithromycin die Resorption von gleichzeitig oral verabreichtem Zidovudin zu beeinträchtigen scheint, kann diese Wechselwirkung durch Staffelung der Clarithromycin- und Zidovudin-Dosen in einem Intervall von mindestens 4 Stunden dringend vermieden werden.
Diese Wechselwirkung tritt bei pädiatrischen Patienten mit HIV-Infektionen nicht auf, wenn Clarithromycin in Granulatform gleichzeitig mit Zidovudin oder Didanosin eingenommen wird.
Phenytoin und Valproat:
Es gab spontane oder veröffentlichte Berichte über Wechselwirkungen von CYP3A-Inhibitoren, einschließlich Clarithromycin, mit Arzneimitteln, die nicht als durch CYP3A metabolisiert gelten (z. B. Phenytoin und Valproat). Für diese Arzneimittel werden bei gleichzeitiger Anwendung mit Clarithromycin Serumspiegelbestimmungen empfohlen. Fälle von erhöhten Serumspiegeln wurden berichtet.
Bidirektionale Arzneimittelinteraktionen:
Clarithromycin und Atazanavir sind wie Itraconazol und Saquinavir Substrate und Inhibitoren von CYP3A, und es gibt Hinweise auf bidirektionale Arzneimittelwechselwirkungen zwischen diesen Arzneimitteln.
Bei gleichzeitiger Anwendung von Clarithromycin und Calciumkanalblockern, die durch CYP3A4 metabolisiert werden (z. B. Verapamil, Amlodipin, Diltiazem), ist wegen des Risikos einer Hypotonie Vorsicht geboten. Die Plasmakonzentrationen von Clarithromycin sowie von Calciumkanalblockern können aufgrund der Wechselwirkungen ansteigen.Bei Patienten, die gleichzeitig Clarithromycin und Verapamil einnahmen, wurden Hypotonie, Bradyarrhythmie und Laktatazidose beobachtet.
Warnungen Es ist wichtig zu wissen, dass:
Bei Patienten mit schwerer Niereninsuffizienz ist Vorsicht geboten (siehe Abschnitt „Dosis, Art und Zeitpunkt der Anwendung“). Da Clarithromycin hauptsächlich über die Leber ausgeschieden wird, ist bei der Verabreichung des Antibiotikums bei Patienten mit eingeschränkter Leberfunktion und bei Patienten mit mittelschwerer oder schwerer Nierenfunktionsstörung besondere Vorsicht geboten. Es wurde über tödliche Fälle von Leberversagen berichtet. Clarithromycin scheint keine nennenswerte Wirkung zu haben durch Hämodialyse oder Peritonealdialyse verändert.
Die Anwendung der meisten Antibiotika, einschließlich Makroliden, kann pseudomembranöse Kolitis und leichte bis sehr schwere Clostridium-difficile-Diarrhoe verursachen.
Nach der Markteinführung gab es Berichte über Colchicin-Toxizität bei gleichzeitiger Anwendung von Colchicin und Clarithromycin, insbesondere bei älteren Patienten, einige der gemeldeten Fälle traten bei Patienten mit Niereninsuffizienz auf. Bei einigen dieser Patienten wurden Todesfälle berichtet (siehe Abschnitt „Wechselwirkungen“ ").
Die gleichzeitige Anwendung von Clarithromycin und Colchicin ist kontraindiziert (siehe Abschnitt „Gegenanzeigen“). Bei gleichzeitiger Anwendung von Clarithromycin und Triazolobenzodiazepinen, wie Triazolam und injizierbarem Midazolam, ist Vorsicht geboten (siehe Abschnitt „Wechselwirkungen“).
Bei gleichzeitiger Anwendung von Clarithromycin und anderen ototoxischen Arzneimitteln, insbesondere Aminoglykosiden, ist Vorsicht geboten. Es ist daher ratsam, während und nach der Behandlung die vestibuläre und auditive Funktion regelmäßig zu überwachen.
Aufgrund des Risikos einer Verlängerung des QT-Intervalls sollte Clarithromycin bei Patienten mit koronarer Herzkrankheit, schwerer Herzinsuffizienz, Hypomagnesiämie, Bradykardie (
In Erwartung einer sich abzeichnenden Resistenz von Streptococcus pneumoniae gegen Makrolide ist es wichtig, vor der Verschreibung von Clarithromycin zur Behandlung einer ambulant erworbenen Pneumonie einen Empfindlichkeitstest durchzuführen.Bei einer im Krankenhaus erworbenen Pneumonie sollte Clarithromycin in Kombination mit geeigneten zusätzlichen Antibiotika verabreicht werden.
Mittlere bis mittelschwere Haut- und Weichteilinfektionen werden am häufigsten durch Staphylococcus aureus und Streptococcus pyogenes verursacht, die beide gegen Makrolide resistent sein können. Dann ist es notwendig, einen Empfindlichkeitstest durchzuführen. In Fällen, in denen Beta-Lactam-Antibiotika nicht eingesetzt werden können (z. B. bei Allergien), sind andere Antibiotika wie Clindamycin vorzuziehen.
Bei schweren akuten Überempfindlichkeitsreaktionen wie Anaphylaxie, Stevens-Johnson-Syndrom, toxische epidermale Nekrolyse und DRESS-Syndrom sollte die Behandlung mit Clarithromycin sofort abgebrochen und unverzüglich eine geeignete Behandlung eingeleitet werden.
Die gleichzeitige Anwendung von Clarithromycin und Lovastatin oder Simvastatin ist kontraindiziert (siehe Abschnitt „Gegenanzeigen"). Bei der Verschreibung von Clarithromycin mit anderen Statinen ist Vorsicht geboten. Bei Patienten, die Clarithromycin und Statine einnehmen, wurde über Rhabdomyolyse berichtet. Patienten sollten auf Anzeichen und Symptome einer Myopathie überwacht werden In Situationen, in denen die gleichzeitige Anwendung von Clarithromycin und Statinen nicht vermieden werden kann, wird empfohlen, die niedrigste registrierte Dosis von Statinen zu verschreiben. Die Möglichkeit der Anwendung eines Statins, das nicht vom Metabolismus des CYP3A-Enzyms abhängig ist (zB Fluvastatin), kann in Betracht gezogen werden (siehe Abschnitt „Wechselwirkungen“).
„Die gleichzeitige Anwendung von Clarithromycin und oralen Antidiabetika (wie Sulfonylharnstoffen) und/oder Insulin kann zu schwerer Hypoglykämie führen. C“ ist das Risiko schwerer Blutungen und eines signifikanten Anstiegs der International Normalized Ratio (INR) und der Prothrombinzeit, wenn Clarithromycin zusammen mit Warfarin (siehe Abschnitt „Wechselwirkungen“). Eine längere Einnahme des Medikaments kann, ähnlich wie bei anderen Antibiotika, zu Superinfektionen durch resistente Bakterien oder Pilze führen. Sollten sich Superinfektionen entwickeln, sollte die Behandlung abgebrochen und sofort eine geeignete Therapie eingeleitet werden. Es sollte auf die Möglichkeit einer Kreuzresistenz zwischen Clarithromycin und anderen Makroliden, Lincomycin und Clindamycin, geachtet werden.
Schwangerschaft und Stillzeit
Fragen Sie vor der Einnahme von Arzneimitteln Ihren Arzt oder Apotheker um Rat.
Clarithromycin sollte Schwangeren ohne „sorgfältige Nutzen-Risiko-Abwägung, insbesondere im ersten Schwangerschaftstrimester“ (siehe Abschnitt „Warnhinweise“), nicht verschrieben werden.
Clarithromycin geht in solchen Mengen in die Muttermilch über, dass Auswirkungen auf Neugeborene/Säuglinge wahrscheinlich sind.
Auswirkungen auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen
Es liegen keine Daten zur Wirkung von Clarithromycin auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen vor. Das Risiko von Schwindel, Schwindel, Verwirrtheit und Orientierungslosigkeit, die nach der Anwendung auftreten können, muss berücksichtigt werden, bevor der Patient ein Fahrzeug führt oder Maschinen bedient.
Dosierung und Art der Anwendung Wie ist Macladin anzuwenden: Dosierung
Erwachsene und Kinder zwischen 12 und 18 Jahren
Die empfohlene Clarithromycin-Dosis bei Erwachsenen und Kindern im Alter zwischen 12 und 18 Jahren beträgt 4 - 8 mg / kg / Tag in zwei Tagesdosen Die Herstellung der zu injizierenden Lösung erfolgt durch Auflösen des Pulvers im Lösungsmittel und anschließende Verdünnung in 5% Glucose oder physiologischer Lösung, bis eine Endkonzentration von 1-2 mg/ml erreicht ist.
Das rekonstituierte Produkt muss innerhalb von 24 Stunden verwendet werden.
Verwenden Sie keine Salzlösungen als Lösungsmittel. Injizieren Sie sehr langsam.
Es wird jedoch empfohlen, die Höchstdosis von 1000 mg bei zwei täglichen Verabreichungen nicht zu überschreiten
Die Verabreichung sollte je nach Schwere der Infektion bis zu 6-14 Tage fortgesetzt werden.
Kinder im Alter von 6 Monaten bis 12 Jahren
Es liegen keine ausreichenden Daten vor, um die Anwendung von Macladin 500 mg/10 ml Pulver und Lösungsmittel zur Herstellung einer Infusionslösung bei Kindern unter 12 Jahren, die die pädiatrische Suspension (Granulat zur Herstellung einer Suspension zum Einnehmen) einnehmen sollen, zu empfehlen.
Bei Patienten mit Niereninsuffizienz mit einem Kreatinin-Clearance-Wert von weniger als 30 ml/min sollte die Clarithromycin-Dosis halbiert werden. Bei diesen Patienten sollte die Behandlung nicht länger als 14 Tage fortgesetzt werden.
Überdosierung Was ist zu tun, wenn Sie zu viel Macladin eingenommen haben?
Im Falle einer versehentlichen Einnahme / Einnahme einer übermäßigen Dosis von Macladin benachrichtigen Sie sofort Ihren Arzt oder begeben Sie sich in das nächste Krankenhaus. Magen-Darm-Störungen können auftreten, wenn hohe Dosen von Clarithromycin eingenommen werden.
Nebenwirkungen, die bei einer Überdosierung auftreten, sollten mit sofortiger Eliminierung des nicht resorbierten Arzneimittels und mit geeigneten unterstützenden Therapien behandelt werden.Wie bei anderen Makroliden werden die Serumspiegel von Clarithromycin nicht durch Hämodialyse oder Peritonealdialyse eliminiert, daher ist ein Eingreifen erforderlich, da so bald wie möglich versuchen, das noch nicht resorbierte Arzneimittel durch gleichzeitiges Einwirken mit einer geeigneten symptomatischen Therapie zu eliminieren.
Wenn Sie Fragen zur Anwendung von Macladin haben, wenden Sie sich an Ihren Arzt oder Apotheker.
Nebenwirkungen Was sind die Nebenwirkungen von Macladin
Wie alle Arzneimittel kann Macladin Nebenwirkungen haben, die aber nicht bei jedem auftreten müssen. Die gemeldeten Nebenwirkungen von Macladin sind unten aufgeführt.
- zu. Zusammenfassung des Sicherheitsprofils Die häufigsten und häufigsten Nebenwirkungen im Zusammenhang mit der Clarithromycin-Therapie bei Erwachsenen und Kindern sind Bauchschmerzen, Durchfall, Übelkeit, Erbrechen und Geschmacksstörungen. Diese Nebenwirkungen sind in der Regel von mittlerer Intensität und stimmen mit dem bekannten Sicherheitsprofil für Makrolid-Antibiotika überein. Es gibt keinen signifikanten Unterschied in der Häufigkeit dieser gastrointestinalen Nebenwirkungen während klinischer Studien zwischen Patienten mit oder ohne vorbestehende mykobakterielle Infektionen.
- B. Zusammenfassende Tabelle der Nebenwirkungen Die folgende Tabelle fasst die Nebenwirkungen zusammen, die während klinischer Studien und Erfahrungen nach der Markteinführung mit Clarithromycin-Tabletten mit sofortiger Wirkstofffreisetzung, Granulat zur Herstellung einer Suspension zum Einnehmen und Tabletten mit veränderter Wirkstofffreisetzung berichtet wurden , nach folgender Konvention: sehr häufig (≥1 / 10), häufig (≥1 / 100,
* Da diese Reaktionen bei einer Population von unbestimmter Größe freiwillig gemeldet wurden, ist es nicht immer möglich, die Häufigkeit richtig abzuschätzen oder einen Ursache-Wirkungs-Zusammenhang mit der Arzneimittelexposition herzustellen der Patientenbehandlung mit Clarithromycin ** In einigen der berichteten Fälle von Rhabdomyolyse wurde Clarithromycin gleichzeitig mit Statinen, Fibraten, Colchicin oder Allopurinol verabreicht.
1 Nebenwirkungen, die nur für Pulver- und Lösungsmittelformulierung zur Herstellung einer Infusionslösung berichtet wurden
2 Nebenwirkungen, die nur für Granulat zur Herstellung einer Suspension zum Einnehmen berichtet wurden
3 Nebenwirkungen, die nur für Tabletten mit sofortiger Freisetzung berichtet wurden
4,6,8,9 Siehe Abschnitt a)
5,7,10 Siehe Abschnitt c)
- C. Beschreibung ausgewählter Nebenwirkungen In einigen der berichteten Fälle von Rhabdomyolyse wurde Clarithromycin gleichzeitig mit Statinen, Fibraten, Colchicin oder Allopurinol verabreicht. Bei gleichzeitiger Anwendung von Clarithromycin und Triazolam wurden nach Markteinführung Fälle von Arzneimittelwechselwirkungen und Wirkungen auf das Zentralnervensystem (ZNS) (z. B. Schläfrigkeit und Verwirrtheit) berichtet.
- D. Kinder und Jugendliche Es wurden klinische Studien zur Verabreichung der pädiatrischen Clarithromycin-Suspension an Kinder im Alter von 6 Monaten bis 12 Jahren durchgeführt. Folglich sollten Kinder unter 12 Jahren die pädiatrische Suspension einnehmen. Es wird erwartet, dass Häufigkeit, Art und Schwere der Nebenwirkungen mit denen bei Erwachsenen vergleichbar sind.
Meldung von Nebenwirkungen
Wenn Sie Nebenwirkungen bemerken, wenden Sie sich an Ihren Arzt oder Apotheker, einschließlich aller möglichen Nebenwirkungen, die nicht in dieser Packungsbeilage aufgeführt sind. Nebenwirkungen können auch direkt über das nationale Meldesystem unter „www.agenziafarmaco.gov.it/it/responsabili“ gemeldet werden. Indem Sie Nebenwirkungen melden, können Sie dazu beitragen, dass mehr Informationen über die Sicherheit dieses Arzneimittels zur Verfügung gestellt werden.
Ablauf und Aufbewahrung
Verfallsdatum: Siehe das auf der Verpackung aufgedruckte Verfallsdatum.
Das angegebene Verfallsdatum bezieht sich auf das Produkt in intakter Verpackung, richtig gelagert.
Keine besonderen Lagerungshinweise. Das rekonstituierte Produkt muss innerhalb von 24 Stunden verwendet werden.
WARNUNG: Verwenden Sie das Arzneimittel nicht nach dem auf der Packung angegebenen Verfallsdatum. Arzneimittel dürfen nicht über das Abwasser oder den Hausmüll entsorgt werden. Fragen Sie Ihren Apotheker, wie Arzneimittel zu entsorgen sind, die Sie nicht mehr verwenden. Dies trägt zum Schutz der Umwelt bei.
Bewahren Sie dieses Arzneimittel für Kinder unzugänglich auf
Zusammensetzung und Darreichungsform
KOMPOSITION:
Jede Durchstechflasche mit Pulver enthält:
Wirkstoff: Clarithromycin 500 mg;
Sonstige Bestandteile: Lactobionsäure, Natriumhydroxid als pH-Regler. Jede Durchstechflasche mit Lösungsmittel enthält: Wasser für i.p.
DARREICHUNGSFORM UND INHALT
Pulver und Lösungsmittel zur Herstellung einer Infusionslösung - 1 Durchstechflasche mit 500 mg Clarithromycin + 1 Ampulle Lösungsmittel.
Quelle Packungsbeilage: AIFA (Italienische Arzneimittelbehörde). Im Januar 2016 veröffentlichter Inhalt. Die vorliegenden Informationen können nicht aktuell sein.
Um Zugriff auf die aktuellste Version zu haben, ist es ratsam, auf die Website der AIFA (Italienische Arzneimittelbehörde) zuzugreifen. Haftungsausschluss und nützliche Informationen.
01.0 BEZEICHNUNG DES ARZNEIMITTELS
MACLADIN
02.0 QUALITATIVE UND QUANTITATIVE ZUSAMMENSETZUNG
• Macladin 250 mg überzogene Tabletten:
Jede überzogene Tablette enthält:
Wirkprinzip:
Clarithromycin 250 mg.
Natriumgehalt: 3,4 mg pro Tablette
• Macladin 500 mg überzogene Tabletten:
Jede überzogene Tablette enthält:
Wirkprinzip:
Clarithromycin 500 mg.
Natriumgehalt: 6,1 mg pro Tablette
• Macladin 125 mg / 5 ml Granulat zur Herstellung einer Suspension zum Einnehmen:
100 ml rekonstituierte Suspension enthalten:
Wirkprinzip:
Clarithromycin 2,50 g.
Sonstige Bestandteile mit bekannter Wirkung: Saccharose 550 mg/ml
Rizinusöl 3,2 mg / ml
• Macladin 250 mg / 5 ml Granulat zur Herstellung einer Suspension zum Einnehmen:
100 ml rekonstituierte Suspension enthalten:
Wirkprinzip:
Clarithromycin 5,00 g.
Sonstige Bestandteile mit bekannter Wirkung: Saccharose 455 mg/ml
Rizinusöl 6,4 mg / ml
• Macladin 250 mg Granulat zur Herstellung einer Suspension zum Einnehmen:
Jeder Beutel enthält:
Wirkprinzip:
Clarithromycin 250 mg.
Sonstige Bestandteile mit bekannter Wirkung: 1591 mg Saccharose pro Beutel
Rizinusöl 32,1 mg pro Beutel
• Macladin 500 mg Granulat zur Herstellung einer Suspension zum Einnehmen:
Jeder Beutel enthält:
Wirkprinzip:
Clarithromycin 500 mg.
Sonstige Bestandteile mit bekannter Wirkung: Saccharose 3182 mg pro Beutel;
Rizinusöl 64,2 mg pro Beutel.
• Macladin 500 mg/10 ml Pulver und Lösungsmittel zur Herstellung einer Infusionslösung:
Jede Durchstechflasche mit sterilem Pulver zur Herstellung einer Infusionslösung enthält:
Wirkprinzip
Clarithromycin 500 mg.
• Macladin RM 500 mg Tabletten mit veränderter Wirkstofffreisetzung:
Jede Tablette mit veränderter Wirkstofffreisetzung enthält:
Wirkprinzip:
Clarithromycin 500 mg .
Natriumgehalt 15,3 mg pro Tablette
Sonstige Bestandteile mit bekannter Wirkung: Lactose (115 mg pro Tablette).
Vollständige Auflistung der sonstigen Bestandteile siehe Abschnitt 6.1.
03.0 DARREICHUNGSFORM
• Dragees.
• Granulat zur Herstellung einer Suspension zum Einnehmen.
• Pulver und Lösungsmittel zur Herstellung einer Infusionslösung.
• Tabletten mit veränderter Wirkstofffreisetzung.
04.0 KLINISCHE INFORMATIONEN
04.1 Anwendungsgebiete
Offizielle Leitlinien zur angemessenen Anwendung antibakterieller Mittel sollten berücksichtigt werden.
Macladin wird bei Erwachsenen und Kindern über 12 Jahren angewendet.
Macladin 125 mg/5 ml Granulat zur Herstellung einer Suspension zum Einnehmen und Macladin 250 mg/5 ml Granulat zur Herstellung einer Suspension zum Einnehmen sind bei Kindern im Alter von 6 Monaten bis 12 Jahren indiziert.
Für alle Darreichungsformen:
Behandlung von Infektionen durch Clarithromycin-empfindliche Erreger. Infektionen des Rhinopharynx-Trakts (Tonsillitis, Pharyngitis), der Nasennebenhöhlen. Infektionen der unteren Atemwege: Bronchitis, bakterielle Lungenentzündung und atypische Lungenentzündung. Hautinfektionen: Impetigo, Erysipel, Follikulitis, Furunkulose und infizierte Wunden.
Zusätzlich für Macladin 125 mg / 5 ml Granulat zur Herstellung einer Suspension zum Einnehmen und für Macladin 250 mg / 5 ml Granulat zur Herstellung einer Suspension zum Einnehmen:
Akute Mittelohrentzündung (AOM).
Zusätzlich für Macladin 250 mg Dragees und für Macladin 250 mg Granulat zur Herstellung einer Suspension zum Einnehmen:
Akute und chronische odontostomatologische Infektionen durch empfindliche Keime.
Zusätzlich für Macladin 500 mg überzogene Tabletten, für Macladin 250 mg Granulat zur Herstellung einer Suspension zum Einnehmen und für Macladin 500 mg Granulat zur Herstellung einer Suspension zum Einnehmen:
Lokalisierte oder diffuse mykobakterielle Infektionen, verursacht durch Mycobacterium avium oder Mycobacterium intracellulare.
Lokalisierte Infektionen durch Mycobacterium chelonae, fortuitum oder kansasii.
Clarithromycin ist bei einer Verringerung des Magensäuregehalts zur Eradikation von Helicobacter pylori indiziert, was zu einer konsequenten Verringerung des Wiederauftretens des Magengeschwürs führt.
04.2 Dosierung und Art der Anwendung
Bei Kindern über 12 Jahren: wie für Erwachsene.
Die übliche Behandlungsdauer beträgt 5 bis 14 Tage, mit Ausnahme der Behandlung von ambulant erworbener Pneumonie und Sinusitis, die 6 bis 14 Tage dauert.
Bei Kindern unter 12 Jahren: Verwenden Sie Macladin 125 mg / 5 ml Granulat zur Herstellung einer Suspension zum Einnehmen oder Macladin 250 mg / 5 ml Granulat zur Herstellung einer Suspension zum Einnehmen.
Die übliche Behandlungsdauer beträgt 5 - 10 Tage.
Die Anwendung von Macladin Dragees, Macladin Tabletten mit veränderter Wirkstofffreisetzung oder Macladin Pulver und Lösungsmittel zur Herstellung einer Infusionslösung wird bei Kindern unter 12 Jahren nicht empfohlen.
Macladin 250 mg Dragees, Macladin 500 mg Dragees, Macladin 250 mg Granulat zur Herstellung einer Suspension zum Einnehmen e Macladin 500 mg Granulat zur Herstellung einer Suspension zum Einnehmen:
Die empfohlene Clarithromycin-Dosis bei Erwachsenen und Kindern über 12 Jahren beträgt 1 Tablette oder 1 Beutel mit 250 mg alle 12 Stunden.
Bei schweren Infektionen kann die Dosierung auf bis zu 500 mg alle 12 Stunden erhöht werden.
Die übliche Behandlungsdauer beträgt 5 bis 14 Tage, mit Ausnahme der Behandlung von ambulant erworbener Pneumonie und Sinusitis, die 6 bis 14 Tage dauert.
Patienten mit Nierenfunktionsstörung: Bei Patienten mit Niereninsuffizienz mit einer Kreatinin-Clearance von weniger als 30 ml/min sollte die Dosis um die Hälfte reduziert werden, zum Beispiel 250 mg einmal täglich oder 250 mg zweimal täglich bei schweren Infektionen.
Bei solchen Patienten sollte die Anwendung nicht länger als 14 Tage fortgesetzt werden.
Bei Patienten mit mykobakteriellen Infektionen beträgt die Anfangsdosis 500 mg zweimal täglich. Tritt innerhalb von 3-4 Wochen keine klinische Besserung oder kein bakteriologischer Nachweis ein, kann die Tagesdosis auf zweimal täglich 1000 mg erhöht werden.
Es wird empfohlen, bei der Behandlung von Infektionen, die durch Mycobacterium Avium Complex übertragen werden, bei Patienten mit AIDS die Behandlung fortzusetzen, bis klinische oder mikrobiologische Ergebnisse vorliegen und in jedem Fall nach Ermessen des behandelnden Arztes. Clarithromycin sollte in Kombination mit anderen Arzneimitteln angewendet werden antimikrobielle Medikamente.
Bei odontostomatologischen Infektionen beträgt die empfohlene Dosis 250 mg alle 12 Stunden über einen Zeitraum von 5 Tagen.
Dosierungsschema bei der Eradikation von Helicobacter pylori:
Dreifachtherapie:
Clarithromycin 500 mg zweimal täglich in Kombination mit Omeprazol 20 mg täglich und Amoxicillin 1000 mg zweimal täglich für 7 bis 10 Tage.
Clarithromycin 500 mg zweimal täglich in Kombination mit Lansoprazol 30 mg zweimal täglich und Amoxicillin 1000 mg zweimal täglich für 10 Tage.
Doppeltherapie:
Clarithromycin 500 mg dreimal täglich in Kombination mit Omeprazol 40 mg täglich für 14 Tage, gefolgt von Omeprazol 20 mg oder 40 mg täglich für weitere 14 Tage.
Clarithromycin 500 mg dreimal täglich in Kombination mit Lansoprazol 60 mg täglich für 14 Tage. Eine weitere Unterdrückung der Säuresekretion kann zur Reduktion von Geschwüren erforderlich sein.
Clarithromycin wurde auch in den folgenden Therapieschemata verwendet:
• Clarithromycin + Tinidazol und Omeprazol oder Lansoprazol
• Clarithromycin + Metronidazol und Omeprazol oder Lansoprazol
• Clarithromycin + Tetracyclin, Subsalicylat-Wismut und Ranitidin
• Clarithromycin + Amoxicillin und Lansoprazol
• Clarithromycin + Ranitidin-Wismut-Citrat
Zubereitung der Suspension zum Einnehmen in Beuteln:
Um die Suspension in Beuteln zuzubereiten, gießen Sie den Inhalt des Beutels zum Zeitpunkt der Verabreichung in ein Glas Wasser und schütteln Sie, bis eine homogene Suspension entsteht.
Die Anwendung von Macladin Dragees bei Kindern unter 12 Jahren wurde nicht untersucht.
Macladin RM 500 mg Tabletten mit veränderter Wirkstofffreisetzung:
Die empfohlene Dosis von Macladin RM 500 mg Tabletten mit veränderter Wirkstofffreisetzung bei Erwachsenen und Kindern über 12 Jahren beträgt 1 Tablette pro Tag, die zu den Mahlzeiten eingenommen wird.
Bei schwereren Infektionen kann die Dosierung auf 2 500 mg Tabletten mit veränderter Wirkstofffreisetzung pro Tag als Einzeldosis erhöht werden.
Die Tabletten sollten im Ganzen geschluckt werden.
Die übliche Behandlungsdauer beträgt 5 bis 14 Tage, mit Ausnahme der Behandlung von ambulant erworbener Pneumonie und Sinusitis, die 6 bis 14 Tage dauert.
Patienten mit Nierenfunktionsstörung: bei Patienten mit Niereninsuffizienz mit einem Kreatinin-Clearance-Wert unter 30 ml/min sollte die Clarithromycin-Dosis halbiert werden, z.B. 250 mg einmal täglich oder 250 mg zweimal täglich bei schweren Infektionen. Bei diesen Patienten sollte die Behandlung nicht länger als 14 Tage fortgesetzt werden. Da die Tablette nicht geteilt und die Tagesdosis von 500 mg nicht reduziert werden kann, sollte die Tablette mit veränderter Wirkstofffreisetzung bei dieser Patientengruppe nicht angewendet werden (siehe Abschnitt 4.3).
Die Anwendung von Macladin Tabletten mit veränderter Wirkstofffreisetzung bei Kindern unter 12 Jahren wurde nicht untersucht.
Macladin 125 mg / 5 ml Granulat zur Herstellung einer Suspension zum Einnehmen e Macladin 250 mg / 5 ml Granulat zur Herstellung einer Suspension zum Einnehmen:
Klinische Studien wurden durchgeführt, indem Kindern im Alter von 6 Monaten bis 12 Jahren die pädiatrische Suspension auf Clarithromycin-Basis verabreicht wurde. Daher sollten Kinder unter 12 Jahren die pädiatrische Suspension (Granulat zur Herstellung einer Suspension zum Einnehmen) einnehmen.
Die empfohlene Tagesdosis bei Kindern beträgt 7,5 mg / kg zweimal täglich bei nicht-mykobakteriellen Infektionen.
Die übliche Behandlungsdauer beträgt je nach Krankheitserreger und Schwere der Situation 5 - 10 Tage.
Die Suspension kann zu den Mahlzeiten und auf nüchternen Magen eingenommen und mit Milch geschluckt werden.
Macladin 125 mg / 5 ml Granulat zur Herstellung einer Suspension zum Einnehmen
Verwendung des Teelöffels
Macladin 125 mg / 5 ml Granulat zur Herstellung einer Suspension zum Einnehmen
Verwendung der Dosierspritze zur einmaligen Verabreichung
(Suspendieren Sie die Suspension bis zur entsprechenden kg-Marke)
Macladin 250 mg / 5 ml Granulat zur Herstellung einer Suspension zum Einnehmen
Verwendung des Teelöffels
Macladin 250 mg / 5 ml Granulat zur Herstellung einer Suspension zum Einnehmen
Verwendung der Dosierspritze zur einmaligen Verabreichung
(Suspendieren Sie die Suspension bis zur entsprechenden kg-Marke)
Zubereitung der Suspension zum Einnehmen in der Flasche:
Zur Herstellung der Macladin-Suspension: - Wasser bis zur roten Linie auf der Flasche zum Granulat in der Flasche geben.
• Gut schütteln.
• Fügen Sie mehr Wasser hinzu, um es wieder in die Linie zu bringen.
Die so hergestellte Suspension hat eine Konzentration von 5% für Macladin 250 mg / 5 ml Granulat zur oralen Suspension und 2,5% für Macladin 125 mg / 5 ml Granulat zur oralen Suspension und kann bei Raumtemperatur (15 ° C - 30 ° C) gelagert werden ) 14 Tage lang.
Vor jedem Gebrauch gut schütteln.
Verwendung der Dosierspritze
• Schrauben Sie den Verschluss der Flasche ab.
• Stecken Sie die Spritze mit dem speziellen Adapter auf den Flaschenhals.
• Entnehmen Sie die auf der Dosierskala angegebene gewünschte Dosis und führen Sie die Verabreichung durch, nachdem Sie nur die Spritze herausgezogen haben. Dann den Adapter eingesetzt lassen und die Kappe wieder auf den Flaschenhals schrauben.
Die Dosis sollte anhand der Skala auf der Spritze bis zum entsprechenden Körpergewicht des Kindes ausgewählt werden.
Macladin 500 mg / 10 ml Pulver und Lösungsmittel zur Herstellung einer Infusionslösung:
Die empfohlene Dosis bei erwachsenen Patienten über 18 Jahren beträgt 4 - 8 mg / kg / Tag bei zwei täglichen Verabreichungen. Die Herstellung der zu injizierenden Lösung erfolgt durch Auflösen des Pulvers im Lösungsmittel und anschließendes Verdünnen in 5%iger Glucose oder physiologischer Lösung, bis eine Endkonzentration von 1-2 mg/ml erreicht ist.
Es wird jedoch empfohlen, die Höchstdosis von 1 g bei zwei täglichen Verabreichungen nicht zu überschreiten.
Das rekonstituierte Produkt muss innerhalb von 24 Stunden verwendet werden.
Verwenden Sie keine Salzlösungen als Lösungsmittel. Injizieren Sie sehr langsam.
Die Verabreichung sollte je nach Schwere der Infektion bis zu 6-14 Tage fortgesetzt werden.
Patienten mit Nierenfunktionsstörung : Bei Patienten mit Niereninsuffizienz mit einer Kreatinin-Clearance von weniger als 30 ml / min sollte die Dosis um die Hälfte reduziert werden.
Bei solchen Patienten sollte die Anwendung nicht länger als 14 Tage fortgesetzt werden.
Es liegen keine ausreichenden Daten vor, um ein Dosierungsschema für die Anwendung von Clarithromycin IV bei Patienten unter 12 Jahren zu empfehlen (siehe „Macladin 125 mg/5 ml Granulat zur Herstellung einer Suspension zum Einnehmen und Macladin 250 mg/5 ml Granulat zur Herstellung einer Suspension zum Einnehmen“). .
Bei Kindern zwischen 12 und 18 Jahren ist die Dosierung die gleiche wie bei Erwachsenen.
04.3 Kontraindikationen
Überempfindlichkeit gegen Antibiotika der Makrolidklasse oder einen der in Abschnitt 6.1 genannten sonstigen Bestandteile.
Die gleichzeitige Anwendung von Clarithromycin mit einem der folgenden Arzneimittel: Astemizol, Cisaprid, Pimozid und Terfenadin, da sie eine Verlängerung des QT-Intervalls und Herzrhythmusstörungen, einschließlich ventrikulärer Tachykardie, Kammerflimmern und Torsade de pointes, induzieren können (siehe Abschnitt 4.5).
Gleichzeitige Anwendung von Clarithromycin mit Ticagrelor oder Ranolazin.
Gleichzeitige Anwendung von Clarithromycin und Mutterkornalkaloiden (Ergotamin oder Dihydroergotamin), da dies zu Mutterkorn-Toxizität führen kann (siehe Abschnitt 4.5).
Gleichzeitige Anwendung von oralem Clarithromycin und Midazolam (siehe Abschnitt 4.5).
Macladin darf nicht an Patienten mit einer QT-Intervallverlängerung in der Vorgeschichte oder ventrikulären Herzrhythmusstörungen, einschließlich Torsade de pointes, verabreicht werden (siehe Abschnitte 4.4 und 4.5).
Macladin sollte nicht gleichzeitig mit HMG-CoA-Reduktase-Hemmern (Statine) angewendet werden, die weitgehend über CYP3A4 (Lovastatin oder Simvastatin) metabolisiert werden, da das Risiko einer Myopathie, einschließlich Rhabdomyolyse, erhöht ist (siehe Abschnitt 4.5).
Macladin darf Patienten mit Hypokaliämie (Risiko einer Verlängerung des QT-Intervalls) nicht verabreicht werden.
Macladin darf nicht bei Patienten mit schwerer Leberinsuffizienz in Verbindung mit Nierenschäden angewendet werden.
Wie andere potente Inhibitoren des CYP3A4-Enzyms sollte Clarithromycin nicht gleichzeitig mit Colchicin angewendet werden (siehe Abschnitte 4.4 und 4.5).
Da die Tagesdosis von 500 mg nicht reduziert werden kann, sind Macladin Tabletten mit veränderter Wirkstofffreisetzung bei Patienten mit einer Kreatinin-Clearance unter 30 ml/min kontraindiziert. Alle anderen Darreichungsformen können für diese Patientengruppe verwendet werden.
04.4 Besondere Warnhinweise und geeignete Vorsichtsmaßnahmen für die Anwendung
Tabletten und Sachets
Die Anwendung einer Antibiotikatherapie, z. B. mit Clarithromycin, zur Behandlung von Infektionen mit H.pylori es kann zur Entstehung resistenter Bakterien führen.
Alle Formulierungen
Clarithromycin sollte Schwangeren nicht ohne „sorgfältige Nutzen-Risiko-Abwägung“ verschrieben werden, insbesondere während des ersten Schwangerschaftstrimesters (siehe Abschnitt 4.6).
Wie bei anderen Antibiotika kann die längere Anwendung von Clarithromycin zum Auftreten von Superinfektionen mit resistenten Bakterien und Pilzen führen, die eine Unterbrechung der Behandlung und die Einführung geeigneter Therapien erfordern.
Bei Patienten mit schwerer Niereninsuffizienz ist Vorsicht geboten (siehe Abschnitt 4.2).
Bei der Anwendung von Clarithromycin wurden Fälle von Leberfunktionsstörungen (siehe Abschnitt 4.8) einschließlich erhöhter Leberenzyme, Leberzellschädigung und/oder cholestatischer Hepatitis mit oder ohne Gelbsucht berichtet. Diese Leberfunktionsstörung kann schwerwiegend sein und ist in der Regel reversibel gemeldete Fälle von Leberversagen mit tödlichem Ausgang und wurden in der Regel mit einer schweren Grunderkrankung oder Begleitbehandlungen in Verbindung gebracht.
Der Patient sollte angewiesen werden, die Behandlung abzubrechen und seinen Arzt aufzusuchen, wenn Anzeichen und Symptome einer Lebererkrankung wie Anorexie, Gelbsucht, dunkler Urin, Juckreiz oder Bauchschmerzen auftreten.
Es wurden Fälle von pseudomembranöser Kolitis bei der Anwendung fast aller Antibiotika, einschließlich Makroliden, berichtet, deren Schweregrad von mäßig bis lebensbedrohlich reichte, Fälle von Clostridium-difficile-Diarrhoe (CDAD) wurden bei der Anwendung der meisten Antibiotika, einschließlich Clarithromycin, die von mäßigem Durchfall bis hin zu tödlicher Kolitis reichen kann. Die Behandlung mit antibakteriellen Mitteln verändert die normale Darmflora, was zu einer übermäßigen Vermehrung des C. schwierig. Bei allen Patienten, die nach der Einnahme von Antibiotika über Durchfall klagen, sollte das Vorliegen von CDAD (Clostridium difficile Diarrhoe) untersucht werden. Diese Patienten sollten sich einer sorgfältigen Anamnese unterziehen, da berichtet wurde, dass CDAD innerhalb von zwei Monaten nach der Einnahme von antibakteriellen Mitteln auftrat. Daher sollte die Behandlung mit Clarithromycin unabhängig von der therapeutischen Indikation abgesetzt werden. Es sollte ein Mikrobentest durchgeführt und eine geeignete Behandlung eingeleitet werden. Die Verabreichung von Antiperistaltika sollte vermieden werden.
Da Clarithromycin hauptsächlich in der Leber metabolisiert und ausgeschieden wird, ist bei der Anwendung des Arzneimittels bei Patienten mit eingeschränkter Leberfunktion, bei Patienten mit mittelschwerer oder schwerer Nierenfunktionsstörung und bei älteren Menschen (über 65 Jahre) besondere Vorsicht geboten.
Colchicin:
Nach der Markteinführung gab es Berichte über Colchicin-Toxizität bei gleichzeitiger Anwendung von Colchicin und Clarithromycin, insbesondere bei älteren Patienten, von denen einige bei Patienten mit Niereninsuffizienz auftraten.Bei einigen dieser Patienten wurden Todesfälle berichtet (siehe Abschnitt 4.5). von Clarithromycin und Colchicin ist kontraindiziert (siehe Abschnitt 4.3).
Bei gleichzeitiger Anwendung von Clarithromycin und Triazolobenzodiazepinen, wie Triazolam und injizierbarem Midazolam, ist Vorsicht geboten (siehe Abschnitt 4.5).
Bei gleichzeitiger Anwendung von Clarithromycin und anderen ototoxischen Arzneimitteln, insbesondere Aminoglykosiden, ist Vorsicht geboten. Es ist daher ratsam, während und nach der Behandlung die vestibuläre und auditive Funktion regelmäßig zu überwachen.
Aufgrund des Risikos einer Verlängerung des QT-Intervalls sollte Clarithromycin bei Patienten mit koronarer Herzkrankheit, schwerer Herzinsuffizienz, Hypomagnesiämie, Bradykardie (vorherige ventrikuläre Arrhythmie) mit Vorsicht angewendet werden (siehe Abschnitt 4.3).
Lungenentzündung:
In Erwartung des aufkommenden Widerstands der Streptococcus pneumoniae gegenüber Makroliden ist es wichtig, einen Empfindlichkeitstest durchzuführen, bevor Clarithromycin zur Behandlung einer ambulant erworbenen Pneumonie verschrieben wird. Bei einer im Krankenhaus erworbenen Pneumonie sollte Clarithromycin in Kombination mit geeigneten zusätzlichen Antibiotika verabreicht werden.
Haut- und Weichteilinfektionen von leichter bis mäßiger Intensität:
Diese Infektionen werden am häufigsten verursacht durch Staphylococcus aureus Und Streptococcus pyogenes, die beide gegen Makrolide resistent sein können. Dann ist es notwendig, einen Empfindlichkeitstest durchzuführen. In Fällen, in denen Beta-Lactam-Antibiotika nicht eingesetzt werden können (z. B. bei Allergien), sind andere Antibiotika wie Clindamycin vorzuziehen. Makrolide spielen derzeit nur bei Haut- und Weichteilinfektionen, wie sie durch Corynebacterium minutissimum, Akne vulgaris, Erysipel verursacht werden, und in solchen Situationen, in denen eine Penicillin-basierte Therapie nicht etabliert werden kann, eine grundlegende Rolle.
Bei schweren akuten Überempfindlichkeitsreaktionen wie Anaphylaxie, Stevens-Johnson-Syndrom, toxische epidermale Nekrolyse und DRESS-Syndrom sollte die Behandlung mit Clarithromycin sofort abgebrochen und unverzüglich eine geeignete Behandlung eingeleitet werden.
Macladin sollte bei gleichzeitiger Anwendung mit Arzneimitteln, die das Enzym CYP3A4 induzieren können, mit Vorsicht angewendet werden (siehe Abschnitt 4.5).
Es sollte auf die Möglichkeit einer Kreuzresistenz zwischen Clarithromycin und anderen Makroliden, Lincomycin und Clindamycin, geachtet werden.
HMG-CoA-Reduktase-Hemmer (Statine): Die gleichzeitige Anwendung von Clarithromycin und Lovastatin oder Simvastatin ist kontraindiziert (siehe Abschnitt 4.3). Bei der Verschreibung von Clarithromycin mit anderen Statinen ist Vorsicht geboten. Bei Patienten, die Clarithromycin und Statine einnehmen, wurde über Rhabdomyolyse berichtet. Patienten sollten auf Anzeichen und Symptome einer Myopathie überwacht werden.
In Situationen, in denen die gleichzeitige Anwendung von Clarithromycin und Statinen nicht vermieden werden kann, wird empfohlen, die niedrigste registrierte Dosis von Statinen zu verschreiben.
Die Anwendung eines Statins, das nicht vom Metabolismus des CYP3A-Enzyms abhängig ist (zB Fluvastatin), kann erwogen werden (siehe Abschnitt 4.5).
Orale blutzuckersenkende Mittel / Insulin:
Die gleichzeitige Anwendung von Clarithromycin und oralen Antidiabetika (wie Sulfonylharnstoffen) und/oder Insulin kann zu einer schweren Hypoglykämie führen.Eine engmaschige Blutzuckerkontrolle wird empfohlen (siehe Abschnitt 4.5).
Orale Antikoagulanzien:
C „ist das Risiko schwerer Blutungen und eines signifikanten Anstiegs der International Normalized Ratio (INR) und der Prothrombinzeit bei gleichzeitiger Gabe von Clarithromycin mit Warfarin (siehe Abschnitt 4.5). Die INR und die Prothrombinzeit sollten bei diesen Patienten häufig überwacht werden die gleichzeitig mit Clarithromycin und oralen Antikoagulanzien behandelt werden.
Hilfsstoffe mit bekannter Wirkung:
Macladin Granulat zur Herstellung einer Suspension zum Einnehmen enthält Saccharose. Patienten mit der seltenen hereditären Fructoseintoleranz, Glucose-Galactose-Malabsorption oder Saccharase-Isomaltase-Mangel sollten dieses Arzneimittel nicht einnehmen. Bei der Verschreibung von Macladin Granulat zur Herstellung einer Suspension zum Einnehmen an Diabetiker sollte der Saccharosegehalt berücksichtigt werden.
Macladin Granulat zur Herstellung einer Suspension zum Einnehmen enthält auch Rizinusöl, das Magenverstimmung und Durchfall verursachen kann.
Macladin RM 500 mg Tabletten mit veränderter Wirkstofffreisetzung enthalten Lactose. Patienten mit der seltenen hereditären Galactose-Intoleranz, Lapp-Lactase-Mangel oder Glucose-Galactose-Malabsorption sollten dieses Arzneimittel nicht einnehmen.
04.5 Wechselwirkungen mit anderen Arzneimitteln und sonstige Wechselwirkungen
Die Anwendung der folgenden Arzneimittel ist aufgrund der möglichen schwerwiegenden Wirkungen aufgrund ihrer Arzneimittelwechselwirkung absolut kontraindiziert.
Cisaprid, Pimozid, Astemizol und Terfenadin
Bei Patienten, die gleichzeitig Cisaprid und Clarithromycin einnahmen, wurden erhöhte Cisaprid-Spiegel beobachtet. Die gleichzeitige Einnahme führte zu verlängertem QT-Intervall, Herzrhythmusstörungen einschließlich ventrikulärer Tachykardie, Kammerflimmern und Torsade de pointes Ähnliche Wirkungen wurden bei Patienten beobachtet, die gleichzeitig Clarithromycin und Pimozid einnahmen (siehe Abschnitt 4.3).
In der Literatur wird berichtet, dass Makrolide den Metabolismus von Terfenadin verändern, indem sie dessen Spiegel erhöhen, die gelegentlich mit Herzrhythmusstörungen wie verlängertem QT, ventrikulärer Tachykardie, Kammerflimmern und Torsade de pointes in Verbindung gebracht wurden (siehe Abschnitt 4.3). In einer Studie an 14 gesunden Probanden führte die gleichzeitige Gabe von Clarithromycin und Terfenadin zu einem zwei- bis dreifachen Anstieg des Serumspiegels des sauren Metaboliten von Terfenadin und einer Verlängerung des QT-Intervalls, die zu keinem nachweisbaren klinischen Effekt führte Ähnliche Wirkungen wurden mit der gleichzeitigen Anwendung von Astemizol und anderen Makroliden in Verbindung gebracht.
Alkaloide von Mutterkorn
Einige Post-Marketing-Berichte weisen darauf hin, dass die gleichzeitige Anwendung von Clarithromycin und Ergotamin oder Dihydroergotamin mit einer akuten Mutterkorn-Toxizität (Ergotismus) in Verbindung gebracht wurde, die durch Vasospasmus und Ischämie der Extremitäten und anderer Gewebe, einschließlich des Zentralnervensystems, gekennzeichnet ist. Die gleichzeitige Anwendung von Clarithromycin und Mutterkornalkaloiden ist kontraindiziert (siehe Abschnitt 4.3).
HMG-CoA-Reduktase-Hemmer (Statine)
Die gleichzeitige Anwendung von Clarithromycin und Lovastatin oder Simvastatin ist kontraindiziert (siehe Abschnitt 4.3), da diese Statine weitgehend durch CYP3A4 metabolisiert werden und eine gleichzeitige Behandlung mit Clarithromycin ihre Plasmakonzentration erhöht, was das Risiko einer Myopathie, einschließlich Rhabdomyolyse, erhöht.
Es gab Berichte über Rhabdomyolyse bei Patienten, die Clarithromycin gleichzeitig mit diesen Statinen einnahmen. Wenn eine Behandlung mit Clarithromycin nicht vermieden werden kann, sollte die Behandlung mit Lovastatin oder Simvastatin während der Behandlung abgebrochen werden.
Bei der Verschreibung von Clarithromycin mit Statinen ist Vorsicht geboten. In Situationen, in denen die gleichzeitige Anwendung von Clarithromycin und Statinen nicht vermieden werden kann, wird empfohlen, die niedrigste registrierte Dosis von Statinen zu verschreiben. Die Patienten sollten auf Anzeichen und Symptome einer Myopathie überwacht werden.
Auswirkungen anderer Arzneimittel auf Clarithromycin
Arzneimittel, die CYP3A induzieren (z. B. Rifampicin, Phenytoin, Carbamazepin, Phenobarbital, Johanniskraut) können den Metabolismus von Clarithromycin induzieren. Dies führt zu subtherapeutischen Clarithromycin-Spiegeln mit verringerter therapeutischer Wirksamkeit.
Darüber hinaus kann es erforderlich sein, die Plasmakonzentrationen des CYP3A-Induktors zu überwachen, die aufgrund der Hemmung von CYP3A durch Clarithromycin ansteigen können (siehe auch Packungsbeilage des verabreichten CYP3A-Inhibitors). Die gleichzeitige Anwendung von Rifabutin und Clarithromycin führte zu einem Anstieg bei den Serum-Rifabutin-Spiegeln eine Abnahme der Serum-Spiegel von Clarithromycin in Verbindung mit einem erhöhten Uveitis-Risiko.
Von den folgenden Arzneimitteln ist bekannt oder vermutet, dass sie die zirkulierenden Clarithromycin-Konzentrationen beeinflussen; Es kann erforderlich sein, die Dosierung von Clarithromycin anzupassen oder die Möglichkeit alternativer Therapien in Betracht zu ziehen.
Efavirenz, Nevirapin, Rifampin, Rifabutin und Rifapentin
Arzneimittel, die sich als starke Induktoren des Cytochrom-P450-Metabolismus erwiesen, wie Efavirenz, Nevirapin, Rifampicin, Rifabutin und Rifapentin, können den Metabolismus von Clarithromycin beschleunigen und folglich die Plasmaspiegel von Clarithromycin senken, während sie gleichzeitig die Plasmaspiegel erhöhen Metabolit, der auch aus mikrobiologischer Sicht aktiv ist Da die mikrobiologischen Aktivitäten von Clarithromycin und 14-OH-Clarithromycin bei verschiedenen Bakterien unterschiedlich sind, kann die erwartete therapeutische Wirkung bei gleichzeitiger Anwendung mit Clarithromycin und Enzyminduktoren zunichte gemacht werden.
Etravirin
Die Clarithromycin-Exposition wurde durch Etravirin reduziert; jedoch war die Konzentration des aktiven Metaboliten 14-OH-Clarithromycin erhöht. Da 14-OH-Clarithromycin die Aktivität gegen die Mykobakterium Avium Complex (MAC) kann die Gesamtaktivität gegen diesen Erreger verändert sein, daher ist es für die Behandlung von MAC notwendig, Alternativen zu Clarithromycin zu prüfen.
Fluconazol
Die gleichzeitige Gabe von 200 mg Fluconazol täglich und 500 mg Clarithromycin zweimal täglich an 21 gesunde Probanden führte zu einem Anstieg der mittleren minimalen Clarithromycinkonzentration (Cmin) und der Fläche unter der Kurve (AUC) um 33 % bzw. 18 % des aktiven Metaboliten, 14-OH-Clarithromycin, wurden durch die gleichzeitige Gabe von Fluconazol nicht signifikant beeinflusst. Für Clarithromycin ist keine Dosisanpassung erforderlich.
Ritonavir
Eine pharmakokinetische Studie hat gezeigt, dass die gleichzeitige Anwendung von 200 mg Ritonavir alle 8 Stunden und 500 mg Clarithromycin alle 12 Stunden zu einer deutlichen Hemmung des Clarithromycin-Metabolismus führt. Bei gleichzeitiger Gabe von Ritonavir wurde ein Anstieg der Cmax von Clarithromycin um 31 %, der Cmin um 182 % und der AUC um 77 % beobachtet. Es wurde eine vollständige Hemmung der 14-OH-Clarithromycin-Bildung festgestellt. Aufgrund des großen therapeutischen Fensters von Clarithromycin sind bei Patienten mit normaler Nierenfunktion keine Dosisreduktionen erforderlich. Bei Patienten mit Niereninsuffizienz und gleichzeitiger Behandlung mit Ritonavir sollte jedoch die folgende Dosisanpassung in Betracht gezogen werden: Wenn die Kreatinin-Clearance (CLCR) zwischen 30 und 60 ml / Minute liegt, sollte die Clarithromycin-Dosis um 50 % reduziert werden; bei Patienten, bei denen CLCR
Ähnliche Dosisanpassungen sollten bei Patienten mit eingeschränkter Nierenfunktion in Betracht gezogen werden, die Ritonavir als pharmakokinetischen Verstärker anderer HIV-Protease-Inhibitoren, einschließlich Atazanavir und Saquinavir, erhalten (siehe Bidirektionale Arzneimittelwechselwirkungen unten).
Auswirkungen von Clarithromycin auf andere Arzneimittel
CYP3A-basierte Interaktionen
Die gleichzeitige Anwendung von Clarithromycin, von dem bekannt ist, dass es CYP3A hemmt, und einem Arzneimittel, das hauptsächlich über CYP3A metabolisiert wird, kann mit einem Anstieg der Arzneimittelkonzentrationen verbunden sein, was die therapeutischen und unerwünschten Wirkungen des gleichzeitig verabreichten Arzneimittels verstärken oder verlängern kann.
Clarithromycin sollte bei Patienten, die eine Therapie mit anderen Arzneimitteln erhalten, von denen angenommen wird, dass sie Substrate des CYP3A-Enzyms sind, mit Vorsicht angewendet werden, insbesondere wenn das CYP3A-Substrat einen engen Sicherheitsspielraum hat (z. B. Carbamazepin) und/oder wenn das Substrat dadurch weitgehend metabolisiert wird Enzym.
Bei Patienten, die gleichzeitig mit Clarithromycin behandelt werden, sollten Dosisanpassungen erwogen und, wenn möglich, die Serumkonzentrationen von Arzneimitteln, die hauptsächlich durch CYP3A metabolisiert werden, sorgfältig überwacht werden.
Wirkstoffe oder Wirkstoffklassen, von denen bekannt ist oder angenommen wird, dass sie durch dasselbe CYP3A-Isozym metabolisiert werden, sind: Alprazolam, orale Antikoagulanzien (z , Omeprazol, Pimozid, Chinidin, Rifabutin, Sildenafil, Simvastatin, Sirolimus, Tacrolimus, Terfenadin, Triazolam und Vinblastin, aber diese Liste ist nicht vollständig. Andere Medikamente, die über andere Isozyme innerhalb des Cytochrom-P450-Systems mit einem ähnlichen Mechanismus interagieren, sind Phenytoin, Theophyllin und Valproat.
Antiarrhythmika
Nach der Markteinführung wurden Fälle von Torsade de Pointes nach gleichzeitiger Anwendung von Clarithromycin und Chinidin oder Disopyramid berichtet.Während der gleichzeitigen Anwendung dieser Arzneimittel mit Clarithromycin ist es notwendig, die elektrokardiographischen Spuren zu überwachen, um das Vorliegen einer Verlängerung des QT-Intervalls nachzuweisen Konzentrationen von Chinidin und Disopyramid während der Anwendung in der Clarithromycin-Therapie.
Nach der Markteinführung gab es Berichte über Hypoglykämien nach gleichzeitiger Gabe von Clarithromycin und Disopyramid. Daher sollte der Blutzuckerspiegel während der gleichzeitigen Anwendung von Clarithromycin und Disopyramid überwacht werden.
Orale blutzuckersenkende Mittel / Insulin
Bei gleichzeitiger Anwendung von Clarithromycin mit bestimmten blutzuckersenkenden Arzneimitteln wie Nateglinid und Repaglinid kann eine Hemmung des CYP3A-Enzyms durch Clarithromycin auftreten und eine Hypoglykämie verursachen. Eine engmaschige Überwachung des Glukosespiegels wird empfohlen.
Omeprazol
Gesunde erwachsene Probanden erhielten Clarithromycin (500 Milligramm alle 8 Stunden) in Kombination mit Omeprazol (40 Milligramm täglich). Die Ausgangsplasmakonzentrationen von Omeprazol waren erhöht (Cmax, AUC0-24 und T½ um 30 %, 89 % bzw. 34 %) erhöht bei gleichzeitiger Gabe von Clarithromycin.
Der mittlere Magen-pH-Wert über 24 Stunden betrug 5,2 bei alleiniger Gabe von Omeprazol und 5,7 bei gleichzeitiger Gabe von Omeprazol und Clarithromycin.
Sildenafil, Tadalafil und Vardenafil
Jeder dieser Phosphodiesterasehemmer wird zumindest teilweise durch CYP3A metabolisiert und CYP3A kann durch gleichzeitige Gabe von Clarithromycin gehemmt werden. Die gleichzeitige Anwendung von Clarithromycin und Sildenafil, Tadalafil oder Vardenafil führt sehr wahrscheinlich zu einer erhöhten Exposition gegenüber dem Phosphodiesterase-Hemmer. Daher sollte eine Dosisreduktion von Sildenafil, Tadalafil und Vardenafil erwogen werden, wenn diese Arzneimittel zusammen mit Clarithromycin angewendet werden.
Theophyllin, Carbamazepin
Ergebnisse klinischer Studien haben gezeigt, dass die Plasmaspiegel von Carbamazepin und Theophyllin bei gleichzeitiger Anwendung mit Clarithromycin einen mäßigen, aber statistisch signifikanten (p ≤ 0,05) Anstieg erfahren können. Eine Dosisreduktion kann erforderlich sein.
Tolterodin
Der Hauptstoffwechselweg von Tolterodin verläuft über die 2D6-Isoform von Cytochrom P450 (CYP2D6). In einer Untergruppe der Population ohne CYP2D6 ist der identifizierte Stoffwechselweg jedoch CYP3A. In dieser Untergruppe der Population führt die CYP3A-Hemmung zu signifikant höheren Serumkonzentrationen von Tolterodin . Bei Vorhandensein von CYP3A-Inhibitoren kann eine Dosisreduktion von Tolterodin sowie eine Dosisreduktion von Clarithromycin bei Patienten erforderlich sein, bei denen CYP2D6 schlecht metabolisiert wird.
Triazolobenzodiazepine (z. B. Alprazolam, Midazolam, Triazolam)
Bei gleichzeitiger Anwendung von Midazolam mit Clarithromycin-Tabletten (500 mg zweimal täglich) war die AUC von Midazolam nach intravenöser Verabreichung von Midazolam um das 2,7-Fache und nach intravenöser Verabreichung von Midazolam um das 7-Fache erhöht Falls gleichzeitig mit Clarithromycin intravenöses Midazolam erforderlich ist, sollte der Patient sorgfältig auf eine Dosisanpassung überwacht werden. Bei Benzodiazepinen, deren Elimination nicht von CYP3A abhängig ist (Temazepam, Nitrazepam, Lorazepam), ist eine klinisch bedeutsame Wechselwirkung mit Clarithromycin unwahrscheinlich.
Arzneimittelwechselwirkungen und Wirkungen auf das Zentralnervensystem (ZNS) (z. B. Schläfrigkeit und Verwirrtheit) wurden nach Markteinführung bei gleichzeitiger Anwendung von Clarithromycin und Triazolam berichtet. Es ist ratsam, den Patienten zu überwachen, um die möglichen pharmakologischen Wirkungen, die dadurch auf das Zentralnervensystem festgestellt werden können, unter Kontrolle zu halten.
Andere Arzneimittelinteraktionen
Aminoglykoside
Bei gleichzeitiger Anwendung von Clarithromycin mit anderen ototoxischen Arzneimitteln, insbesondere mit Aminoglykosiden, ist Vorsicht geboten (siehe Abschnitt 4.4).
Colchicin
Colchicin ist ein Substrat sowohl von CYP3A als auch des Effluxtransporters P-Glykoprotein (Pgp). Clarithromycin und andere Makrolide hemmen bekanntermaßen CYP3A und Pgp. Wenn Clarithromycin und Colchicin gleichzeitig verabreicht werden, kann eine Hemmung von CYP3A und/oder Pgp durch Clarithromycin auftreten zu einer erhöhten Exposition gegenüber Colchicin führen. Patienten auf klinische Symptome einer Colchicin-Toxizität überwachen (siehe Abschnitt 4.4).
Digoxin
Es wird angenommen, dass Digoxin ein Substrat des Effluxtransporters P-Glykoprotein (Pgp) ist. Clarithromycin hemmt bekanntermaßen Pgp. Bei gleichzeitiger Anwendung von Digoxin und Clarithromycin wird Pgp gehemmt Plasmakonzentrationen von Digoxin wurden auch während der Überwachung nach der Markteinführung bei Patienten berichtet, die gleichzeitig eine Behandlung mit Digoxin und Clarithromycin erhielten.Einige Patienten zeigten ähnliche klinische Symptome wie Patienten mit Digoxin-Toxizität, einschließlich des Auftretens lebensbedrohlicher Arrhythmien. Die Plasmakonzentrationen von Digoxin sollten engmaschig überwacht werden, während Patienten gleichzeitig eine Digoxin- und Clarithromycin-Therapie erhalten.
Zidovudin
Die gleichzeitige Anwendung von Clarithromycin-Tabletten und Zidovudin bei erwachsenen Patienten mit HIV-Infektion kann zu einer Abnahme der Zidovudin-Konzentration im Steady-State führen. Da Clarithromycin die Resorption von gleichzeitig oral verabreichtem Zidovudin zu beeinträchtigen scheint, kann diese Wechselwirkung durch Staffelung der Dosierungen von Clarithromycin und Zidovudin in einem Intervall von mindestens 4 Stunden dringend vermieden werden.Diese Wechselwirkung tritt bei pädiatrischen Patienten mit HIV . nicht auf wenn Clarithromycin in Granulatform gleichzeitig mit Zidovudin oder Didanosin eingenommen wird Diese Wechselwirkung ist unwahrscheinlich, wenn Clarithromycin intravenös verabreicht wird.
Phenytoin und Valproat:
Es gab spontane oder veröffentlichte Berichte über Wechselwirkungen von CYP3A-Inhibitoren, einschließlich Clarithromycin, mit Arzneimitteln, die nicht als durch CYP3A metabolisiert gelten (z. B. Phenytoin und Valproat). Für diese Arzneimittel werden bei gleichzeitiger Anwendung mit Clarithromycin Serumspiegelbestimmungen empfohlen. Fälle von erhöhten Serumspiegeln wurden berichtet.
Bidirektionale Arzneimittelinteraktionen
Atazanavir
Clarithromycin und Atazanavir sind sowohl Substrate als auch Inhibitoren von CYP3A, und es gibt Hinweise auf bidirektionale Arzneimittelwechselwirkungen zwischen diesen Arzneimitteln.Die gleichzeitige Anwendung von Clarithromycin (500 mg zweimal täglich) und Atazanavir (400 mg einmal täglich) führte zu einem 2-fachen Anstieg der Exposition gegenüber Clarithromycin und eine 70-prozentige Abnahme der 14-OH-Clarithromycin-Exposition mit einem 28-prozentigen Anstieg der AUC von Atazanavir. Aufgrund des großen therapeutischen Fensters von Clarithromycin ist bei Patienten mit normaler Nierenfunktion keine Dosisreduktion erforderlich. Bei Patienten mit mäßiger Niereninsuffizienz (bei denen die Kreatinin-Clearance 30 bis 60 ml/min beträgt) sollte die Clarithromycin-Dosis um 50 % reduziert werden, bei Kreatinin unter 30 ml/min sollte die Clarithromycin-Dosis um 75%, unter Verwendung einer geeigneten Clarithromycin-Formulierung. Die Gabe von Clarithromycin-Dosen von mehr als 1000 mg pro Tag in Verbindung mit der Gabe von Proteasehemmern wird nicht empfohlen.
Kalziumkanalblocker
Bei gleichzeitiger Anwendung von Clarithromycin und Calciumkanalblockern, die durch CYP3A4 metabolisiert werden (z. B. Verapamil, Amlodipin, Diltiazem), ist wegen des Risikos einer Hypotonie Vorsicht geboten. Die Plasmakonzentrationen von Clarithromycin sowie von Calciumkanalblockern können aufgrund der Wechselwirkungen ansteigen.Bei Patienten, die gleichzeitig Clarithromycin und Verapamil einnahmen, wurden Hypotonie, Bradyarrhythmie und Laktatazidose beobachtet.
Itraconazol
Clarithromycin und Itraconazol sind sowohl Substrate als auch Inhibitoren von CYP3A, was zu einer bidirektionalen Arzneimittelwechselwirkung zwischen diesen Arzneimitteln führt. Clarithromycin kann einen Anstieg der Plasmaspiegel von Itraconazol verursachen, während Itraconazol die Plasmaspiegel von Clarithromycin erhöhen kann.Patienten, die gleichzeitig Clarithromycin und Itraconazol einnehmen, sollten engmaschig auf Anzeichen und Symptome einer Verstärkung und Verlängerung der pharmakologischen Wirkungen dieser Arzneimittel überwacht werden.
Saquinavir
Clarithromycin und Saquinavir sind sowohl Substrate als auch Inhibitoren von CYP3A, was zu einer „bidirektionalen Arzneimittelwechselwirkung zwischen diesen Arzneimitteln“ führt. Gleichzeitige Gabe von Clarithromycin (500 mg zweimal täglich) und Saquinavir (Weichgelatinekapseln, 1200 mg dreimal täglich) bei 12 gesunden Probanden führten zu Saquinavir-AUC- und Cmax-Werten, die 177 % bzw. 187 % höher waren als bei der Saquinavir-Monotherapie.Die AUC- und Cmax-Werte von Clarithromycin waren etwa 40 % höher als bei einer Clarithromycin-Monotherapie. Bei gleichzeitiger Anwendung beider Arzneimittel über einen begrenzten Zeitraum in den untersuchten Dosierungen/Formulierungen ist keine Dosisanpassung erforderlich. Beobachtungen aus Arzneimittelwechselwirkungsstudien, die mit der Formulierung von Weichgelatinekapseln durchgeführt wurden, sind möglicherweise nicht repräsentativ für die Wirkungen, die unter Verwendung der Saquinavir-Hartgelatinekapselformulierung beobachtet wurden. Beobachtungen aus Arzneimittelwechselwirkungsstudien, die mit Saquinavir allein durchgeführt wurden, sind möglicherweise nicht repräsentativ für die Wirkungen, die mit einer Saquinavir/Ritonavir-Kombinationstherapie beobachtet wurden. Bei gleichzeitiger Anwendung von Saquinavir mit Ritonavir sind die möglichen Auswirkungen von Ritonavir auf Clarithromycin sorgfältig abzuwägen.
04.6 Schwangerschaft und Stillzeit
Schwangerschaft
Die Sicherheit von Clarithromycin bei der Anwendung bei schwangeren Frauen wurde nicht untersucht. Aufgrund der Ergebnisse aus Studien an Mäusen, Ratten, Kaninchen und Affen kann die Möglichkeit schädlicher Auswirkungen auf die embryofetale Entwicklung nicht ausgeschlossen werden ohne sorgfältige Risiko-Nutzen-Abwägung nicht empfohlen.
Fütterungszeit
Die Sicherheit von Clarithromycin zur Anwendung während der Stillzeit wurde nicht untersucht. Clarithromycin geht in die Muttermilch über.
04.7 Auswirkungen auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen
Es liegen keine Daten zur Wirkung von Clarithromycin auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen vor. Das Risiko von Schwindel, Schwindel, Verwirrtheit und Orientierungslosigkeit, die nach der Anwendung auftreten können, muss berücksichtigt werden, bevor der Patient ein Fahrzeug führt oder Maschinen bedient.
04.8 Nebenwirkungen
zu. Zusammenfassung des Sicherheitsprofils
Die häufigsten und häufigsten Nebenwirkungen im Zusammenhang mit der Clarithromycin-Therapie bei erwachsenen und pädiatrischen Patienten sind Bauchschmerzen, Durchfall, Übelkeit, Erbrechen und Geschmacksstörungen. Diese Nebenwirkungen sind in der Regel von mittlerer Intensität und stimmen mit dem bekannten Sicherheitsprofil von Makrolid-Antibiotika überein (siehe Abschnitt b in Abschnitt 4.8).
Es gibt keinen signifikanten Unterschied in der Häufigkeit dieser gastrointestinalen Nebenwirkungen während klinischer Studien zwischen Patienten mit oder ohne vorbestehende mykobakterielle Infektionen.
B. Zusammenfassende Tabelle der Nebenwirkungen
Die folgende Tabelle fasst die Nebenwirkungen zusammen, die während klinischer Studien und Erfahrungen nach Markteinführung mit Clarithromycin-Tabletten mit sofortiger Wirkstofffreisetzung, Granulat zur Herstellung einer Suspension zum Einnehmen, Pulver und Lösungsmittel zur Herstellung einer Infusionslösung und Tabletten mit veränderter Wirkstofffreisetzung berichtet wurden.
Nebenwirkungen, die möglicherweise im Zusammenhang mit Clarithromycin stehen, werden nach Organtyp und Häufigkeit gemäß der folgenden Konvention berichtet: sehr häufig (≥ 1 / 10), häufig (≥ 1 / 100,
* Da diese Reaktionen bei einer Population von unbestimmter Größe freiwillig gemeldet wurden, ist es nicht immer möglich, die Häufigkeit richtig abzuschätzen oder einen Ursache-Wirkungs-Zusammenhang mit der Arzneimittelexposition herzustellen Behandlung mit Clarithromycin
** In einigen der berichteten Fälle von Rhabdomyolyse wurde Clarithromycin gleichzeitig mit Statinen, Fibraten, Colchicin oder Allopurinol verabreicht.
1 Nebenwirkungen, die nur für Pulver- und Lösungsmittelformulierung zur Herstellung einer Infusionslösung berichtet wurden
2 Nebenwirkungen, die nur für Granulat zur Herstellung einer Suspension zum Einnehmen berichtet wurden
3 Nebenwirkungen, die nur für Tabletten mit sofortiger Freisetzung berichtet wurden
4,6,8,9 Siehe Abschnitt a)
5,7,10 Siehe Abschnitt c)
C. Beschreibung ausgewählter Nebenwirkungen
Phlebitis an der Injektionsstelle, Schmerzen an der Injektionsstelle, Nadelstichschmerzen und Entzündungen an der Injektionsstelle sind spezifisch für die intravenöse Darreichungsform.
In einigen der berichteten Fälle von Rhabdomyolyse wurde Clarithromycin gleichzeitig mit Statinen, Fibraten, Colchicin oder Allopurinol verabreicht (siehe Abschnitte 4.3 und 4.4).
Nach der Markteinführung gab es Berichte über Arzneimittelwechselwirkungen und Wirkungen auf das Zentralnervensystem (z. B. Schläfrigkeit und Verwirrtheit) bei gleichzeitiger Anwendung von Clarithromycin und Triazolam Abschnitt 4.5).
In seltenen Fällen wurde über Clarithromycin-Tabletten mit veränderter Wirkstofffreisetzung im Stuhl berichtet, die meisten davon bei Patienten mit anatomischen Veränderungen (einschließlich Ileostomie oder Kolostomie) oder gastrointestinalen Funktionsstörungen mit verkürzter gastrointestinaler Transitzeit. In mehreren Fällen sind Tablettenrückstände im Zusammenhang mit Durchfall aufgetreten. Bei Patienten, bei denen Tablettenreste im Stuhl vorhanden sind und sich ihr Zustand nicht verbessert hat, wird eine Umstellung auf eine andere Clarithromycin-Formulierung (z. B. Suspension zum Einnehmen) oder ein anderes Antibiotikum empfohlen.
Besondere Patientengruppe: Nebenwirkungen bei immungeschwächten Patienten (siehe Abschnitt e).
D. Kinder und Jugendliche
Klinische Studien wurden durchgeführt, indem Kindern im Alter von 6 Monaten bis 12 Jahren die pädiatrische Suspension auf Clarithromycin-Basis verabreicht wurde. Folglich sollten Kinder unter 12 Jahren die pädiatrische Suspension einnehmen. Es liegen keine ausreichenden Daten vor, um ein Dosierungsschema für die Anwendung von Clarithromycin IV bei Patienten unter 12 Jahren zu empfehlen.
Es wird erwartet, dass Häufigkeit, Art und Schwere der Nebenwirkungen mit denen bei Erwachsenen vergleichbar sind.
Und. Andere besondere Bevölkerungsgruppen
Immungeschwächte Patienten
Bei AIDS- oder immungeschwächten Patienten, die wegen mykobakterieller Infektionen mit hohen Clarithromycin-Dosen über längere Zeit behandelt wurden, war es oft schwierig, Nebenwirkungen, die möglicherweise mit der Verabreichung von Clarithromycin verbunden waren, vom humanen Immunschwächevirus (HIV) oder interkurrenten krankheitsbedingten Manifestationen zu unterscheiden.
Bei erwachsenen Patienten waren die am häufigsten berichteten Nebenwirkungen von Patienten, die mit Tagesgesamtdosen von 1000 mg und 2000 mg Clarithromycin behandelt wurden: Übelkeit, Erbrechen, Geschmacksstörungen, Bauchschmerzen, Durchfall, Hautausschlag, Blähungen, Kopfschmerzen, Verstopfung, Hörstörungen, erhöhtes Serum-Glutamin-Oxaloessigsäure-Transaminase (SGOT) und Serum-Glutamin-Pyruvin-Transaminase (SGPT). Weitere seltenere Reaktionen sind Dyspnoe, Schlaflosigkeit und Mundtrockenheit. Die Inzidenz war bei den mit 1000 mg und 2000 mg behandelten Patienten vergleichbar, betrug jedoch im Allgemeinen 3 bis 4-mal häufiger bei Patienten, die eine tägliche Gesamtdosis von 4000 mg Clarithromycin erhalten.
Bei diesen immungeschwächten Patienten wurden Bewertungen von Laborwerten vorgenommen, indem diese Werte außerhalb der für den spezifischen Test als schwerwiegend angesehenen abnormalen Werte (z. B. Ober- und Untergrenzen) analysiert wurden. Basierend auf diesen Kriterien hatten ungefähr 2 % oder 3 % der Patienten, die täglich 1000 mg oder 2000 mg Clarithromycin einnahmen, extrem hohe abnormale SGOT und SGPT und extrem niedrige Leukozyten- und Thrombozytenzahlen. Ein geringerer Prozentsatz der Patienten in diesen beiden Dosisgruppen zeigte auch erhöhte BUN-Werte. Bei Patienten, die täglich mit 4000 mg Clarithromycin behandelt wurden, wurde für alle Parameter außer der Leukozytenformel eine etwas höhere Inzidenz von abnormalen Werten festgestellt.
Meldung von vermuteten Nebenwirkungen.
Die Meldung vermuteter Nebenwirkungen, die nach der Zulassung des Arzneimittels aufgetreten sind, ist wichtig, da sie eine kontinuierliche Überwachung des Nutzen-Risiko-Verhältnisses des Arzneimittels ermöglicht. Angehörige von Gesundheitsberufen werden gebeten, jeden Verdachtsfall einer Nebenwirkung über das nationale Meldesystem zu melden. "Adresse https: //www.aifa.gov.it/content/segnalazioni-reazioni-avverse.
04.9 Überdosierung
Bei hohen Dosen von Clarithromycin können Magen-Darm-Beschwerden auftreten. Ein Patient, der an einer bipolaren Störung litt, nahm acht Gramm Clarithromycin ein und zeigte einen veränderten mentalen Zustand, paranoides Verhalten, Hypokaliämie, Hypoxämie. Nebenwirkungen, die im Falle einer Überdosierung auftreten, sollten mit sofortiger Eliminierung des nicht resorbierten Arzneimittels und geeigneten unterstützenden Therapien behandelt werden.Wie bei anderen Makroliden werden die Serumspiegel von Clarithromycin nicht durch Hämodialyse oder Peritonealdialyse eliminiert.
Im Falle einer Überdosierung sollte die Behandlung mit Clarithromycin IV (Pulver und Lösungsmittel zur Herstellung einer Infusionslösung) abgebrochen und alle geeigneten unterstützenden Maßnahmen eingeleitet werden.
05.0 PHARMAKOLOGISCHE EIGENSCHAFTEN
05.1 Pharmakodynamische Eigenschaften
Pharmakotherapeutische Gruppe: allgemeine Antibiotika zur systemischen Anwendung "." Makrolide.
ATC-Code: J01FA09.
Clarithromycin ist ein neues Makrolid, das von Abbott entwickelt wurde und aus der Substitution einer Hydroxylgruppe durch die CH3O-Gruppe an Position 6 im Lactonring von Erythromycin resultiert.
Es hat sich gezeigt, dass das neue Makrolid in vitro ein antibakterielles Spektrum besitzt, das gegen die bekanntesten und klinisch wichtigsten grampositiven und gramnegativen Bakterien, einschließlich Aerobier und Anaerobier, wirksam ist.
Das antibakterielle In-vitro-Spektrum von Clarithromycin wurde wie folgt festgestellt: Streptococcus agalactiae, Streptococcus pyogenes, Streptococcus viridans, Streptococcus pneumoniae, Haemophilus influenzae, Haemophilus parainfluenzae, Neisseria gonorrhoeopleamae, harneria p. Staphilococco aureus, Propionibacterium acnes, Mycobacterium avium, Mycobacterium leprae, Mycobacterium intracellulare, Mycobacterium chelonae, Mycobacterium fortuitum und Mycobacterium kansasii.
Seine Wirkung erfolgt durch die Bindung an die ribosomale 50S-Untereinheit, wodurch die Proteinsynthese der Bakterienzelle gehemmt wird.
BREAKPOINTS
Das Europäische Komitee für antimikrobielle Sensitivitätstests (EUCAST) hat die folgenden Grenzwerte für Clarithromycin festgelegt, um empfindliche Organismen zu trennen.
Clarithromycin wird zur "Eradikation von"H. pylori: minimale Hemmkonzentration (MHK) ≤ 0,25 µg / ml, die vom Clinical and Laboratory Standards Institute (C.I.S.I.) als Sensitivitätsgrenzwert festgelegt wurde.
05.2 Pharmakokinetische Eigenschaften
Studien an Hunden haben gezeigt, dass nach intravenöser oder oraler Verabreichung von 10 mg / kg Plasmakonzentrationen von 3, 2 oder 1 mg / ml nach 1, 4 bzw. 12 Stunden auftraten.
Innerhalb von 5 Tagen nach oraler oder intravenöser Verabreichung von (14C)-markiertem Clarithromycin wurden ca. 35-36 % der 14C-Dosis im Urin und ca. 52 % in den Fäzes wiedergefunden.
Clarithromycin wird in der Leber metabolisiert und der wichtigste Metabolit ist 14-Hydroxy-N-demethyl-clarithromycin, das nach 2-4 Stunden nach Verabreichung von 250 und 1200 mg Plasmaspitzenkonzentrationen von 0,5 µg/ml und 1,2 µg/ml erreicht. Erst nach oraler Aufnahme von 1200 mg wurden auch niedrige Descladinosil-Clarithromycin-Spiegel im Plasma nachgewiesen; der Stoffwechselprozess neigt bei hohen Dosen zur Sättigung.
Pharmakokinetische Studien am Menschen haben nach oraler Gabe von 250 mg Clarithromycin maximale Plasmakonzentrationen von 2,08 µg/ml gezeigt.
Nach intravenöser Gabe von 500 mg Clarithromycin werden mittlere Plasmapeaks von 5,52 ± 0,98 µg/ml erreicht.
Die Halbwertszeit der Verbindung beträgt 6,3 Stunden.
Es werden dieselben Metaboliten identifiziert, die nach oraler Verabreichung gebildet werden, jedoch in geringeren Konzentrationen, vermutlich in Bezug auf das Fehlen eines hepatischen First-Pass-Metabolismus.
Formulierung mit modifizierter Freisetzung:
Die Pharmakokinetik von oral verabreichtem Clarithromycin mit veränderter Wirkstofffreisetzung wurde bei erwachsenen Patienten untersucht und mit Clarithromycin 250 mg und 500 mg Tabletten mit sofortiger Wirkstofffreisetzung verglichen. Bei Verabreichung gleicher Tagesgesamtdosen war das Ausmaß der Resorption äquivalent. Die absolute Bioverfügbarkeit beträgt ca. 50 %.
Nach Mehrfachdosierung wurde eine leichte Akkumulation festgestellt und der Metabolismus änderte sich bei keiner Spezies.
Basierend auf den äquivalenten Absorptionsergebnissen sind die folgenden Daten der Formulierung mit modifizierter Freisetzung in vitro und in vivo anwendbar.
In vitro
In-vitro-Studien haben gezeigt, dass die Proteinbindung von Clarithromycin im menschlichen Plasma durchschnittlich etwa 70 % beträgt. bei Konzentrationen von 0,45 - 4,5 µg / ml. Eine Abnahme der Bindung auf 41% bei einer Konzentration von 45 mcg/ml deutet darauf hin, dass die Bindungsstellen gesättigt werden könnten, dies trat jedoch nur bei hohen Wirkstoffkonzentrationen weit entfernt von therapeutischen Spiegeln auf.
In vivo
In allen Geweben waren die Clarithromycin-Konzentrationen mit Ausnahme des Zentralnervensystems viel höher als die Konzentrationen des zirkulierenden Arzneimittels.
Die höchsten Konzentrationen wurden im Leber- und Lungengewebe gefunden, wo das Gewebe/Plasma-Verhältnis 10 zu 20 betrug.
Das pharmakokinetische Verhalten von Clarithromycin ist nicht linear. Bei Patienten, die 500 mg/Tag Clarithromycin mit veränderter Wirkstofffreisetzung aßen und erhielten, betrugen die maximalen Steady-State-Plasmakonzentrationen von Clarithromycin und 14-OH-Clarithromycin 1,3 µg/ml bzw. 0,48 µg/ml. Bei einer Dosiserhöhung auf 1000 mg/Tag betrugen die Steady-State-Konzentrationswerte 2,4 µg/ml bzw. 0,67 µg/ml.
Clarithromycin wird in der Leber durch Cytochrom P450 metabolisiert. Drei Metaboliten wurden beschrieben: N-Demethyl-Clarithromycin; Decladinosil-Clarithromycin und 14-Hydroxy-Clarithromycin.
Die Eliminationshalbwertszeiten von Clarithromycin und seinem aktiven Metaboliten betrugen 5,3 bzw. 7,7 Stunden.
Bei höheren Konzentrationen ist die scheinbare Halbwertszeit von Clarithromycin und seinem Metaboliten tendenziell länger.
Clarithromycin wird über den Urin (ca. 40 %) und fäkal (ca. 30 %) ausgeschieden.
05.3 Präklinische Sicherheitsdaten
Die LD50 war bei Mäusen und Ratten größer als 5 g/kg oral und bei Hunden und Affen größer als 300 mg/kg oral. Kurzfristige Toxizität (1 Monat) zeigte keine toxischen Wirkungen, weder an Ratten (150 mg/kg/Tag), noch an Hunden (10 mg/kg/Tag). Darüber hinaus betrug die chronische Toxizität (3 Monate) 15 mg / kg / Tag bei Ratten und 10 mg / kg / Tag bei Hunden.
Mutagenitätstests haben gezeigt, dass das Arzneimittel keine mutagene Wirkung oder mikrosomale Aktivierung aufweist. Clarithromycin hatte nach oraler Gabe von 100 mg/kg keinen Einfluss auf die motorische Aktivität der Maus.
06.0 PHARMAZEUTISCHE INFORMATIONEN
06.1 Hilfsstoffe
• Macladin 250 mg überzogene Tabletten:
Croscarmellose-Natrium, vorgelatinierte Stärke, mikrokristalline Cellulose, E-104, Kieselgel, Povidon, Stearinsäure, Magnesiumstearat, Talkum, Hypromellose, Propylenglycol, Sorbitanmonoleat, Vanillin, E-171, Hydroxypropylcellulose, Sorbinsäure.
• Macladin 500 mg überzogene Tabletten:
Croscarmellose-Natrium, mikrokristalline Cellulose, Kieselgel, Povidon, Stearinsäure, Magnesiumstearat, Talkum; Beschichtungslösung: Hypromellose, Hydroxypropylcellulose, Propylenglykol, Sorbitanmonoleat, E-171, Sorbinsäure, Vanillin, E-104.
• Macladin 125 mg/5 ml Granulat zur Herstellung einer Suspension zum Einnehmen und Macladin 250 mg/5 ml Granulat zur Herstellung einer Suspension zum Einnehmen:
Carbopol 974, Povidon, Hypromellosephthalat, Rizinusöl, Kieselgel, Saccharose, Xanthan, gemischtes Fruchtaroma, Kaliumsorbat, Zitronensäure, Titandioxid, Maltodextrin, Wasser.
• Macladin 500 mg/10 ml Pulver und Lösungsmittel zur Herstellung einer Infusionslösung:
Lactobionsäure, Natriumhydroxid als pH-Regler.
Jede Durchstechflasche mit Lösungsmittel enthält:
Wasser p.p.i.
• Macladin 250 mg Granulat zur Herstellung einer Suspension zum Einnehmen und Macladin 500 mg Granulat zur Herstellung einer Suspension zum Einnehmen:
Carbopol 974P, Povidon K90, Hydroxypropylmethylcellulosephthalat, Rizinusöl, Siliziumdioxid, Maltodextrin, Saccharose, Titandioxid, modifizierte Stärke, Orangenaroma, glycyriziniertes Ammonium, Acesulfam K.
• Macladin RM 500 mg Tabletten mit veränderter Wirkstofffreisetzung:
Wasserfreie Zitronensäure, Natriumalginat, Natrium- und Calciumalginat, Lactose, Povidon K30, Talkum, Stearinsäure, Magnesiumstearat, Hypromellose 6 cps, Macrogol 400, Macrogol 8000, Titandioxid (E-171), Sorbinsäure, Chinolingelb (E - 104).
06.2 Inkompatibilität
Derzeit gibt es keine spezifischen Unverträglichkeiten mit bekannten Arzneimitteln.
06.3 Gültigkeitsdauer
Macladin 250 mg überzogene Tabletten 3 Jahre.
Macladin 500 mg überzogene Tabletten 3 Jahre.
Macladin 125 mg / 5 ml Granulat zur Herstellung einer Suspension zum Einnehmen 2 Jahre.
Macladin 250 mg / 5 ml Granulat zur Herstellung einer Suspension zum Einnehmen 2 Jahre.
Macladin 250 mg Granulat zur Herstellung einer Suspension zum Einnehmen 3 Jahre.
Macladin 500 mg Granulat zur Herstellung einer Suspension zum Einnehmen 3 Jahre.
Macladin 500 mg / 5 ml Pulver und Lösungsmittel zur Herstellung einer Infusionslösung 3 Jahre.
Macladin RM 500 mg Tabletten mit veränderter Wirkstofffreisetzung 3 Jahre.
06.4 Besondere Vorsichtsmaßnahmen für die Aufbewahrung
Für die Packung 500 mg Granulat zur Herstellung einer Suspension zum Einnehmen: Bei einer Temperatur von nicht mehr als 25 ° C lagern.
Für Packungsgrößen 250 mg Dragees, 500 mg Dragees, RM 500 mg Tabletten mit veränderter Wirkstofffreisetzung, 250 mg Granulat zur Herstellung einer Suspension zum Einnehmen, 125 mg/5 ml Granulat zur Herstellung einer Suspension zum Einnehmen und 250 mg/5 ml Granulat zur Herstellung einer Suspension zum Einnehmen: Dieses Arzneimittel es erfordert keine besonderen Lagerbedingungen.
Für die Packung 500 mg / 10 ml Pulver und Lösungsmittel zur Herstellung einer Infusionslösung: Keine besonderen Vorsichtsmaßnahmen für die Aufbewahrung. Das rekonstituierte Produkt muss innerhalb von 24 Stunden verwendet werden.
06.5 Art der unmittelbaren Verpackung und Inhalt des Packstücks
• Macladin 250 mg überzogene Tabletten:
Karton mit 12 Blisterpackungen
• Macladin 500 mg überzogene Tabletten:
Karton mit opaken Blister mit 14 Zellen
• Macladin RM 500 mg Tabletten mit veränderter Wirkstofffreisetzung:
Karton mit Blisterpackungen mit 7 Zellen
• Macladin 125 mg / 5 ml Granulat zur Herstellung einer Suspension zum Einnehmen:
100 ml Plastikflasche mit Spender
• Macladin 250 mg / 5 ml Granulat zur Herstellung einer Suspension zum Einnehmen:
100 ml Plastikflasche mit Spender
• Macladin 500 mg/10 ml Pulver und Lösungsmittel zur Herstellung einer Infusionslösung:
Karton mit 1 Ampulle mit 500 mg Clarithromycin + 1 Ampulle Lösungsmittel
• Macladin 250 mg Granulat zur Herstellung einer Suspension zum Einnehmen:
Karton mit 14 Beuteln à 250 mg
• Macladin 500 mg Granulat zur Herstellung einer Suspension zum Einnehmen:
Karton mit 14 Beuteln à 500 mg
06.6 Gebrauchs- und Handhabungshinweise
Siehe Abschnitt 4.2
07.0 INHABER DER MARKETING-ERLAUBNIS
Laboratori Guidotti S.p.A. - Via Livornese, 897 - PISA - La Vettola
Unter Lizenz von ABBOTT S.r.l. - Campoverde di Aprilia (LT)
Händler zu verkaufen: A. Menarini Industrie Farmaceutiche Riunite s.r.l., via Sette Santi, 3 - Florenz
08.0 NUMMER DER MARKETING-ERLAUBNIS
Macladin 250 mg überzogene Tabletten:
Blisterpackung 12 Tabletten - AIC 027530056
Macladin 500 mg überzogene Tabletten:
Blisterpackung 14 Tabletten - AIC 027530118
Macladin 125 mg / 5 ml Granulat zur Herstellung einer Suspension zum Einnehmen:
100 ml Flasche - AIC 027530068
Macladin 250 mg / 5 ml Granulat zur Herstellung einer Suspension zum Einnehmen:
100 ml Flasche - AIC 027530120
Macladin 250 mg Granulat zur Herstellung einer Suspension zum Einnehmen:
14 Beutel - AIC 027530094
Macladin 500 mg Granulat zur Herstellung einer Suspension zum Einnehmen:
14 Beutel - AIC 027530106
Macladin 500 mg / 10 ml Pulver und Lösungsmittel zur Herstellung einer Infusionslösung:
Flasche + Durchstechflasche mit Lösungsmittel - AIC 027530043
Macladin RM 500 mg Tabletten mit veränderter Wirkstofffreisetzung:
Blister mit 7 Tabletten mit veränderter Wirkstofffreisetzung - AIC n. 027530144
09.0 DATUM DER ERSTEN GENEHMIGUNG ODER ERNEUERUNG DER GENEHMIGUNG
Datum der Erstzulassung:
Macladin 250 mg überzogene Tabletten 19.02.1997
Macladin 500 mg überzogene Tabletten 06.03.1999
Macladin 125 mg / 5 ml Granulat zur Herstellung einer Suspension zum Einnehmen 19.02.1997
Macladin 500 mg / 10 ml Pulver und Lösungsmittel zur Herstellung einer Infusionslösung 01.04.1992
Macladin 250 mg / 5 ml Granulat zur Herstellung einer Suspension zum Einnehmen 17.08.1999
Macladin 250 mg Granulat zur Herstellung einer Suspension zum Einnehmen 17.03.1999
Macladin 500 mg Granulat zur Herstellung einer Suspension zum Einnehmen 17.03.1999
Macladin RM 500 mg Tabletten mit veränderter Wirkstofffreisetzung 30.05.2001
Datum der letzten Verlängerung: 31.05.2010
10.0 DATUM DER ÜBERARBEITUNG DES TEXTs
AIFA-Bestimmung vom April 2015






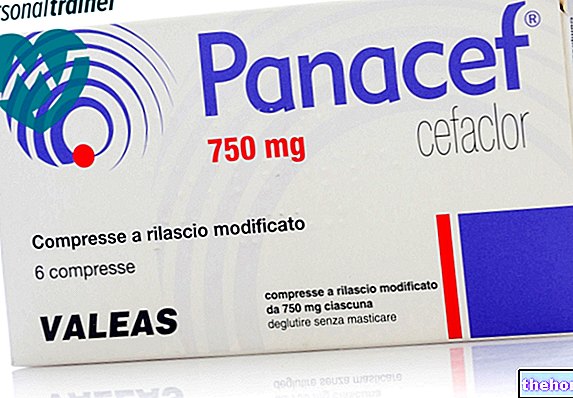










.jpg)
