Einführung
Obwohl sie die Schleimhäute der Atemwege in der Regel besiedeln, ohne Schaden zuzufügen, können sich Pneumokokken, die die optimalen Bedingungen für sie finden, unermesslich vermehren, indem sie sich von kommensalen Mikroorganismen zu schrecklichen opportunistischen Krankheitserregern verwandeln, die Krankheiten unterschiedlichen Ausmaßes auslösen können.

In der vorherigen Diskussion haben wir die Pneumokokken aus mikrobiologischer Sicht beschrieben, wobei wir uns auch auf die epidemiologischen Aspekte konzentrierten; in der folgenden Diskussion wird das Thema unter dem Gesichtspunkt der Krankheiten vertieft und dabei die Pathogenese, das Symptombild und die zur Verfügung stehenden Therapien untersucht.
- Pneumokokken-Infektionen: Pathogenese
- Pneumococcus pneumoniae Und Haemophilus influenzae
- Pneumokokken-Infektionen: Symptome
- Symptome INVASIVE Pneumokokkeninfektion
- Symptome einer Pneumokokken-Pneumonie
- Symptome Nicht-invasive Pneumokokken-Infektion
- Pneumokokken-Infektionen: Diagnose
- Pneumokokken: Therapien
Ursachen
Die Zellen des Pneumokokkens erreichen das Alveolarniveau durch Inhalation von infizierten Mikro-Speicheltröpfchen; nur minimal können sich die Bazillen auf hämatogenem Weg ausbreiten.
UM DIE KRANKHEIT ZU ENTWICKELN, MUSS DER PNEUMOKOCCUS ÜBER DIE SCHLEIMBARRIERE DES WIRTS GEHEN; es sollte auch daran erinnert werden, dass nur Pneumokokken ausgestattet mit einer Kapsel sie sind virulent.
Nach dem Passieren der Schleimhaut der Atemwege können die Pneumokokken die Nasennebenhöhlen und das Mittelohr erreichen; gelingt es dem Bakterium, die Abwehrkräfte des Körpers zu überwinden und sich so der Wirkung des Immunsystems zu entziehen, kann es sich bis zur Entstehung einer Lungenentzündung ausbreiten , Meningitis und Mastoiditis (Entzündung der Mastoidzellen nach Infektion im Mittelohr). Später können Pneumokokken aus Lungenläsionen die mediastinalen Lymphknoten infizieren, in den Ductus thoracicus und schließlich in die Blutbahn gelangen (Bakteriämie). Bei fortschreitender Infektion können auch lebenswichtige Organe wie das Herz betroffen sein: Hier können Pneumokokken Endokarditis und Perikarditis verursachen. Bei einigen Patienten tritt eine Infektion in den Gelenkhöhlen auf.
Das Einatmen infizierter Sekrete wird durch den normalen Verschluss der Epiglottis beim Schlucken verlangsamt; Die Bewegungen der Flimmerhärchen entlang der Atemwege können den Körper auch vor Pneumokokken-Anfällen schützen, da sie infizierte Schleimsekrete von den unteren Atemwegen in den Rachen und das Mittelohr transportieren können.
Ein gesunder Proband ist normalerweise in der Lage, die Infektion im Keim zu ersticken; außerdem wurde beobachtet, dass das gleichzeitige Vorhandensein anderer Bazillen auf der Schleimhaut der Atemwege, wie z Haemophilus influenzae, die Replikation von Pneumokokken stark einschränkt (oder sogar blockiert).
Vertiefung: Pneumococcus pneumoniae Und Haemophilus influenzae
Ebenfalls Haemophilus influenzae es ist an Infektionskrankheiten der Atemwege beteiligt und kann ähnlich wie Pneumokokken (und Meningokokken) auch die Hirnhäute schädigen. Es ist nicht ungewöhnlich, dass beide Krankheitserreger gleichzeitig an derselben Stelle gefunden werden; unter solchen Umständen überlebt jedoch nur ein Bakterium: zwischen beiden ist der Pneumokokkus dazu bestimmt, zu erliegen. Wären die beiden Mikroorganismen (H. influenzae und Pneumokokken) GETRENNT in den Nasenhöhlen lokalisiert, würde eine ähnliche Situation nicht auftreten und beide könnten Schaden anrichten.
Wie ist dieses Phänomen zu erklären?
Im Labor haben einige Versuche an tierischen Meerschweinchen zu überraschenden Ergebnissen geführt: Bei der Analyse des Atmungsgewebes einer Maus, die beiden Bakterien ausgesetzt war, wurde eine übertriebene Anzahl von Neutrophilen beobachtet, Ausdruck der Mobilisierung von Zellen des Immunsystems. Wenn das Atmungsgewebe der Maus jedoch nur einem der beiden Bakterien ausgesetzt war, löste es eine viel geringere Immunantwort aus.
- Aus den Laborergebnissen ging hervor, dass Neutrophile zuvor ausgesetzt Haemophilus influenzae üben eine größere Aggression gegenüber Pneumokokken aus als Neutrophile, die NICHT H. influenzae ausgesetzt waren.
Welche Schlussfolgerungen lassen sich ziehen?
Der Mechanismus dieses speziellen Wettbewerbs ist noch nicht mit Sicherheit geklärt; jedoch wurden zwei Hypothesen formuliert:
- Das gleichzeitige Vorkommen von Haemophilus influenzae und Pneumococcus pneumoniae löst eine besondere und typische Immunantwort aus; bei einem Befall durch einen einzelnen Erreger mobilisiert das Abwehrsystem NICHT auf diese Weise
- Wann Pneumococcus pneumoniae Anschläge Haemophilus influenzae, das Immunsystem wird stimuliert, um die Pneumokokken anzugreifen
Die Antigene der Polysaccharidkapsel sind wesentliche Elemente, um die Virulenz des Pneumokokkens sicherzustellen; außerdem garantieren die Antigene dem Mikroorganismus einen gewissen Schutz vor Makrophagen und mehrkernigen Zellen, die den Erreger verschlingen - also inaktivieren - könnten.
Kleinkinder unter zwei Jahren sind besonders empfindlich gegenüber Pneumokokken-Infektionen, da der Organismus noch keine Antikörper gegen Polysaccharid-Antigene bilden kann.
Allgemeine Symptome
Pneumokokken-Infektionen werden in zwei Kategorien eingeteilt: invasiv und nicht-invasiv. In der ersten Kategorie wird die Pneumokokken-Infektion in einem lebenswichtigen Organ oder im Blut abgeschlossen, und der Schaden ist äußerst schwerwiegend; die nicht-invasiven Formen treten außerhalb der gerade beschriebenen Stellen auf und verursachen im Allgemeinen begrenzte und leicht zu behebende Schäden.
Die Tabelle fasst die Symptome zusammen, die die verschiedenen durch Pneumokokken vermittelten invasiven Infektionen unterscheiden.
Symptomtabelle
INVASIVE Pneumokokkeninfektion
Symptome
Septische Arthritis (Infektion in einem "Gelenk)
Fieber, starke Schmerzen, Unfähigkeit / Unfähigkeit, das an der Infektion beteiligte Gelenk zu kontrollieren
Bakteriämie (Ausbreitung von Bakterien im Blut)
Vorhandensein von Bakterien (in diesem Fall Pneumokokken) im Blut mit Fieber und anderen unspezifischen Symptomen
Meningitis (Entzündung der Hirnhäute)
Anorexie, Menstruationsveränderungen, ausgedehnter Schüttelfrost, Krämpfe, Gelenk- und Muskelschmerzen, Migräne, hohes Fieber, Lichtscheu, Reizbarkeit, Übelkeit, Husten und Erbrechen
Osteomyelitis (Knochen- und Knochenmarkinfektion)
Rötung und Schwellung des betroffenen Bereichs, Schwierigkeiten beim Bewegen des verletzten Bereichs, akute Schmerzen, Fieber und potenzielle Schwellungen. Mögliche Bildung von Hautfisteln mit Eiteraustritt
Lungenentzündung (Infektion der Lunge)
Allgegenwärtige Symptome: Schüttelfrost, starke Brustschmerzen und Husten. Eine Lungenentzündung ist auch gekennzeichnet durch: Mundgeruch, Schwäche, Atemnot, Muskelschmerzen, Kopfschmerzen, Schwitzen, schnelle Atmung
Septikämie (alarmierende und übertriebene systemische Entzündungsreaktion nach einem bakteriellen Pneumokokken-Insult - in diesem Fall)
Hypothermie / hohes Fieber, erhöhte Atemfrequenz, Tachykardie + kardiale Dysfunktion, Gangrän, Hypotonie, Leukopenie, Flecken auf der Haut, Verlust der Organfunktion, Thrombozytopenie, diffuser Thrombus, Tod.
Pneumokokken-Pneumonie
Die häufigste durch Pneumokokken ausgelöste Erkrankung ist die PNEUMONITIS, der oft rein grippeähnliche Symptome vorausgehen. Die Intensität der Symptome hängt vom allgemeinen Gesundheitszustand des Patienten und dem an der Infektion beteiligten Pneumokokken-Serotyp ab. Auch der Beginn der Symptome ist nicht immer konstant und einige Patienten entwickeln zunächst sehr leichte Symptome, ein Element, das die Diagnose erschwert und die Pathologie noch gefährlicher und subtiler macht.
Eine schwere Lungenentzündung beginnt normalerweise mit sehr hohem Fieber, das in wenigen Stunden 40-41 ° C erreichen kann; Die übertriebene thermische Zunahme beinhaltet eindeutig auch die Entwicklung von weit verbreitetem Schüttelfrost (dem sogenannten zitternder Nervenkitzel). Einige Patienten mit Pneumokokken-Pneumonie klagen auch über Brustschmerzen, Dyspnoe, Zyanose, Polypnoe und Tachykardie. Der allgegenwärtige Husten ist zunächst trocken und irritierend und wird dann zu einem fetten Husten mit blutdurchströmtem Auswurf von gelb-grünlicher Färbung. Auch Sekundärsymptome sind möglich, wie Asthenie, Arthomyalgie, Durchfall, Blähungen, Übelkeit und Erbrechen.
Es ist nicht ungewöhnlich, dass der Patient in Verbindung mit einer Lungenentzündung an Herpes labialis erkrankt.
Die Tabelle zeigt die charakteristischen Symptome von NON-invasiven Pneumokokken-Infektionen.
Nicht-invasive Pneumokokken-Infektion
Symptome
BRONCHITIS (Infektion der Bronchien)
Schluckbeschwerden, Atemnot, Gelenkschmerzen, grünlich-weißer Auswurf, Pharyngitis, Fieber, Grippe, Erkältung, Heiserkeit.
Konjunktivitis (Infektion der Bindehaut)
Rötung und Schwellung der Bindehaut, Tränenfluss, Augenjucken, Bindehauthyperämie, Lymphadenopathie
OTITIS MEDIA (Mittelohrentzündung, typisch für Kinder unter 10 Jahren)
Ohrenschmerzen bei Berührung (Otitis externa), eitriges Material aus dem Gehörgang mit Schmerzen (Otitis media), Halsschmerzen, Fieber, leichtes Fieber, verstopfte Nase, Husten
SINUSITIS (Nebenhöhlenentzündung, kleine luftgefüllte Hohlräume, die sich hinter den Wangenknochen und der Stirn befinden)
Nasenverstopfung mit Freisetzung von gelblichem oder grünlichem Schleim + veränderte Wahrnehmung des Essensgeschmacks, Mundgeruch, verstopfte Nase, Schwäche, Atemnot, Gesichts- und Zahnschmerzen, Fieber, geschwollene Augen, geschlossene Ohren, laufende Nase und Husten
Diagnose von Infektionen
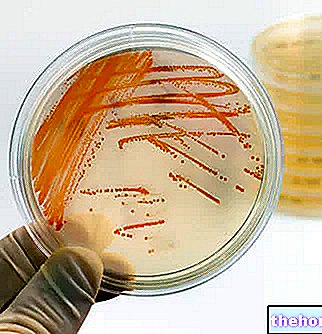
Bevor eine therapeutische Strategie zur Behandlung der Infektion eingeleitet wird, ist es notwendig, den an der Krankheit beteiligten Erreger zu ermitteln: Die Proben, auf denen das Bakterium isoliert werden kann, sind Blut (zur Blutkultur) und Sputum (zur Kulturanalyse und mikroskopisch). Viele Streptokokken sind morphologisch ähnlich, so dass es leicht ist, einen Stamm mit einem anderen zu verwechseln; Aus diesem Grund ist die Kultur des Bakteriums immer unverzichtbar. Die mikroskopische Analyse einer Probe von eitrigem Material, Liquor oder Sputum ist jedoch nützlich, um eine Pneumokokken-Infektion zu vermuten und möglicherweise eine gezielte Therapie einzuleiten, während die Ergebnisse der Kulturanalyse abgewartet werden.
Der Optokin-Test (α-Ethylhydrocuprein) identifiziert und unterscheidet die Pneumokokkenkolonien von allen anderen viridierenden Streptokokken, die morphologisch sehr ähnlich sind: Im Gegensatz zu den anderen Streptokokken scheinen die Pneumokokken gegenüber dem Optokin empfindlich zu sein.
Darüber hinaus dient der Gallensalz-Sensitivitätstest zu diagnostischen Zwecken zum Nachweis von Pneumokokken: In Gegenwart von Gallensalzen (Natriumdesoxycholat 0,05 %) werden die zu dieser Kategorie gehörenden Erreger in kürzester Zeit lysiert.
Der Omniserum-Agglutinationstest (eine besondere Reaktion der Kapselschwellung) wird stattdessen verwendet, um alle Arten von Pneumokokken zu agglutinieren.
Für eine noch tiefergehende diagnostische Abklärung ist das sogenannte TYPING, also die genaue Identifizierung der an der Infektion beteiligten Pneumokokken-Art, erforderlich: Für diese Untersuchung kann die Neufeld-Reaktion ( oder Kapselschwellung) oder die „Slide-Agglutination.
Anders als man meinen könnte, wird die Suche nach Antikörpern gegen Antigene unter den diagnostischen Techniken nicht verwendet, da die Arten von Antigenen, die an einer Pneumokokken-Infektion beteiligt sein können, sehr zahlreich sind.
Die beste diagnostische Untersuchung für eine invasive Pneumokokken-Infektion scheint jedoch die Polymerase-Kettenreaktion (oder einfacher PCR) zu sein, obwohl diese Technik nicht sehr verbreitet ist.
Die Suche nach Pneumokokken-Polysacchariden in einer Urinprobe wird nicht empfohlen: Tatsächlich hat sich diese diagnostische Untersuchung als wenig spezifisch für Pneumokokken-Infektionen erwiesen.
Pflege
Pneumokokken zeigen eine mäßige Empfindlichkeit gegenüber einigen Antibiotika, insbesondere gegenüber Penicillinen, Erythromycin und Tetracyclinen. Trotz allem, was gesagt wurde, gibt es Berichte über Arzneimittelresistenzen, insbesondere Penicilline: In den USA wird geschätzt, dass 5-10% der für Infektionen verantwortlichen Pneumokokken gegen diese Medikamente vollständig resistent sind, während 20% als betrachtet werden in Maßen beständig.
Die Resistenz gegenüber Penicillin ist eine Folge der Veränderung der Proteine, die das Arzneimittel binden, und nicht so sehr der Synthese von Beta-Lactamase.
Generell sollten Pneumokokken-Infektionen mit der Kombination Amoxicillin + Clavulansäure behandelt werden, Cephalosporine sind auch Medikamente zur Eradikation von Pneumokokken-Infektionen.
Weitere Artikel zum Thema "Pneumokokken - Infektion, Symptome, Diagnose, Therapie"
- Pneumokokken
- Pneumokokken-Impfung - Anti-Pneumokokken-Impfstoff