Kalzium im menschlichen Körper
Im menschlichen Körper befinden sich insgesamt etwa 1000 g Calcium, verteilt auf:
- im Knochengewebe mit struktureller Funktion (99%);
- im Muskelgewebe (0,3%);
- in Plasma, extrazellulärer Flüssigkeit und anderen Zellen (0,7%).
Das im Plasma vorhandene Calcium wird zu 50 % durch freie Calciumionen repräsentiert, zu 40 % ist es an Proteine gebunden und zu 10 % mit Anionen komplexiert. Unter diesen drei stellt ionisiertes Calcium (50 %) die wichtigste Fraktion dar, da es physiologisch aktiv ist und daher streng kontrolliert wird.
Als Kalzämie wird die Konzentration von Calciumionen im Blut bezeichnet. Unter normalen Bedingungen wird dieser Parameter in einem engen Wertebereich gehalten, der von 9 bis 10 mg pro Deziliter Blut reicht. Sowohl sein Absinken (Hypokalzämie) als auch sein übermäßiger Anstieg (Hyperkalzämie) verursachen schwerwiegende Funktionsveränderungen der quergestreiften und glatten Muskulatur.
Tatsächlich erfüllt extraossäres Kalzium zahlreiche Funktionen:
- es ist für die Übertragung des Nervensignals notwendig;
- ist am molekularen Mechanismus der Muskelkontraktion beteiligt;
- es wirkt als intrazelluläres Signal für einige Hormone wie Insulin;
- es ist für das Funktionieren verschiedener Enzyme notwendig, wodurch es beispielsweise in die Gerinnungskaskade eingreift;
- es ist Teil des interzellulären Zements, der die Zellen auf der Ebene der Tight Junctions zusammenhält;
Auswirkungen einer Hypokalzämie: Tetanie, kardiale Übererregbarkeit, Bronchial-, Blasen-, Darm- und Gefäßkrämpfe.
Auswirkungen von Hyperkalzämie: Verringerung der muskulären und nervösen Erregbarkeit.
Um das Auftreten dieser Erkrankungen zu vermeiden, wird das Kalzium dank der kombinierten Wirkung verschiedener Hormone wie Calcitonin und Parathormon kontinuierlich unter Kontrolle gehalten.
Knochen: woraus sie bestehen und wie sie erneuert werden
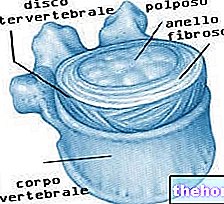
Knochen ist ein hochspezialisiertes Bindegewebe und als solches aus Zellen, Fasern und amorphen Grundsubstanzen zusammengesetzt, die zusammen mit den Fasern die sogenannte extrazelluläre Matrix bilden, die wiederum aus einem mineralischen Anteil und einem organischen Anteil besteht.

Der organische Bestandteil der extrazellulären Matrix, auch Osteoid genannt, besteht aus Kollagenfasern (95%) und amorpher Grundsubstanz (5%), die wiederum aus Proteoglykanen bestehen.
Der Knochen ist ein dynamisches Gebilde, das einem lebenslang andauernden Umbauprozess unterliegt, dessen Ausmaß beträchtlich ist (ca. 1/5 des Skeletts wird alle 12 Monate umgebaut) und als solcher eine gute Energiezufuhr erfordert. Darüber hinaus ist es zur Unterstützung des Knochenumbaus unabdingbar, die Kalorienzufuhr mit einer guten Verfügbarkeit von Mineralstoffen, insbesondere Calcium, in Verbindung zu bringen.
Verantwortlich für die Knochenerneuerung sind zwei Arten von Zellen, die Osteoklasten und Osteoblasten genannt werden. Erstere, mehrkernig und reich an Mikrovilli, sezernieren proteolytische Säuren und Enzyme, die durch Zerstörung der Knochenmatrix die darin enthaltenen Mineralien freisetzen. Dank dieses Prozesses werden täglich etwa 500 mg Calcium aus dem Knochen entfernt (0,05% des Gesamtkalziums) Als Ergebnis dieses Prozesses der Knochenerosion greifen die Osteoblasten, Zellen mit diametral entgegengesetzten Funktionen im Vergleich zu den vorherigen, ein Tatsächlich garantieren sie die Bildung und Ablagerung der organischen Matrix in den durch die katabole Wirkung der Osteoklasten erzeugten Hohlräumen. Sobald diese Matrix eine ausreichende Dicke erreicht hat, wird sie dank der Zwischenlagerung von Kalzium leicht mineralisiert.Dieser Mineralisierungsprozess dauert Monate, währenddessen die Dichte des neuen Knochens allmählichzunimmt.
Der größte Teil der Knochenmasse wird im Alter von 18 bis 20 Jahren angesammelt; Nach dieser Zeit nimmt die Mineralisierung, wenn auch langsam, weiter zu, bis sie ihren Höhepunkt mit etwa 30 Jahren erreicht.Aus diesem Grund ist es sehr wichtig, in jungen Jahren regelmäßige körperliche Aktivität und ausreichende Ernährung zu fördern.
Ab dem 40. Lebensjahr erfährt die Knochenmasse einen physiologischen Abbau der organischen und mineralischen Bestandteile. Dieser absolut physiologische und daher unvermeidliche Prozess wird als senile Osteoatrophie bezeichnet. Im Gegenteil, wenn der Verlust von Knochenmasse die Leistung der normalen Knochenfunktionen beeinträchtigt, wird dies als Osteoporose bezeichnet. Der Unterschied zwischen Osteoatrophie und Osteoporose ist daher nur quantitativ. Die beiden Bedingungen sind in qualitativer Hinsicht gleich aus Sicht. , da sie sich aufgrund der organischen und mineralischen Bestandteile eine Verringerung der Knochenmasse teilen.
Risikofaktoren für Osteoporose
Viele Risikofaktoren prädisponieren für Osteoporose. Einige davon sind angeboren und können als solche nicht verändert werden (weibliches Geschlecht, weiße Bevölkerung, langgliedrige Statur, Vertrautheit, Alter und Wechseljahre). Bei Umwelt- oder Verhaltensfaktoren kann es jedoch sein sehr gemacht:
- erzwungene Immobilität (Abguss einer Gliedmaße, Astronauten usw.) es gibt spezifische Therapien zur Beschleunigung der Knochenremineralisierung);
- Diät mit wenig Kalzium, Vitamin C (greift in den Reifungsprozess von Kollagen ein) und D (erhöht die Aufnahme des Mineralstoffs im Darm).
- Bewegungsmangel (Bewegung erleichtert die Ablagerung von Kalzium in den Knochen);
- Übermäßige körperliche Betätigung (insbesondere wenn sie nicht von einer ausreichenden Aufnahme von Makro- und Mikronährstoffen begleitet wird, kann die Knochenentkalkung beschleunigen);
- Proteinreiche Ernährung (zu viele Proteine begünstigen eine Hypecalciurie, dh eine übermäßige Ausscheidung von Calcium über den Urin); Es sollte jedoch beachtet werden, dass in mehreren Studien gezeigt wurde, dass eine proteinreiche Ernährung die Aufnahme von Kalzium im Darm erhöht, wodurch die erhöhten Verluste des Mineralstoffs im Urin ausgeglichen werden; außerdem scheint eine sehr proteinreiche Ernährung die Synthese von Hormonen zu begünstigen mit anaboler Wirkung auf den Knochen (wie IGF-1), die die Synthese von Parathormon reduziert; daher gilt eine proteinreiche Ernährung derzeit NICHT als schädlich für die Knochengesundheit; andererseits auch eine eiweißarme Ernährung , könnte ein Risikofaktor für Osteoporose sein.
- Missbrauch von Alkohol und Kaffee
- Rauch
- Längerer Gebrauch bestimmter Medikamente (wie Kortison)
Die Einstellung der Östrogenproduktion erhöht das Osteoporoserisiko bei postmenopausalen Frauen, da die stimulierende Wirkung dieser Hormone auf die Osteoblastenproliferation verloren geht Der Knochenabbau ist in den ersten fünf Jahren nach dem Klimakterium besonders hoch um den Verlust von Knochenmasse besonders effektiv zu dämpfen.
Schwangerschaft und Stillzeit
Kalzium und Vitamin D
Das Vorhandensein von Vitamin D ist für die Aufnahme von Kalzium aus der Nahrung im Darm unerlässlich.Diese Substanz kann mit einigen Nahrungsmitteln (Leber, Fisch und Fischöle, Eier, Butter, Milch und einige andere Nahrungsmittel) eingenommen oder in der Haut synthetisiert werden.
Ausgehend von Cholesterin wird 7-Dehydrocholesterin gebildet, das durch die Einwirkung von UV-Strahlen auf die Haut zu Vitamin D3 führt. Dieses Vitamin muss wiederum aktiviert werden, zuerst in die Leber, wo es hydroxyliert wird, und schließlich in die Niere, wo es vollständig aktiviert wird Darüber hinaus kann dieses Defizit mit dem Vorliegen schwerer Leber- und/oder Nierenerkrankungen zusammenhängen, die die Aktivierung des Vitamins hemmen.
Da Vitamin D fettlöslich ist, wird es im Fettgewebe gespeichert. Diese Substanz fördert die Aufnahme von Calcium aus dem Darm nach dem gleichen Mechanismus wie Steroidhormone, dringt als solche in den Kern der Enterozyten ein und induziert die Kodierung für die Synthese eines Proteins, das Calcium-bindende Protein (CaBP) genannt wird Calciumionen in Enterozyten.
Grundsätzlich ist Vitamin D also essentiell, um die Aufnahme von über die Nahrung aufgenommenem Calcium aus dem Darm zu erhöhen.Die aufgenommene Menge an Calcium-Ionen hängt jedoch auch von anderen Bestandteilen der Nahrung ab.Die Bioverfügbarkeit von Calcium wird nämlich durch die Vorhandensein von Oxalaten im Darm (enthalten in Kakao und grünem Blattgemüse wie Spinat und Mangold), Phytaten (Kleie, Hülsenfrüchte, Vollkornbrot) und zu vielen Lipiden.
Aufgrund der Bedeutung von Vitamin D für die intestinale Calciumaufnahme führt sein Mangel zu einer unzureichenden Mineralisierung der neugebildeten Knochenmatrix, die im chronischen Verlauf bei Kindern zu Rachitis und bei Erwachsenen zu Osteomalazie führt.