Wichtige Punkte
Die nekrotisierende Fasziitis ist eine schwere, heftige und plötzliche Infektion der Weichteile mit überwiegend bakterieller Ätiologie.
Nekrotisierende Fasziitis: Ursachen
Die am stärksten an der nekrotisierenden Fasziitis beteiligten Bakterien sind: hämolytische Streptokokken der Gruppe A, Staphylokokken (insbesondere Staphylococcus aureus), Anaerobier der Gattung Clostridium, Vibrio parahaemolyticus, Vibrio vulnificus, Aeromonas hydrophila.
Nekrotisierende Fasziitis: Symptome
Zu den am häufigsten auftretenden Anzeichen und Symptomen bei einer nekrotisierenden Fasziitis gehören: Hautrötung, Schüttelfrost, Schwäche, Durchfall, begrenzte Schmerzen, Ödeme, Fieber, Blutergüsse, Gewebenekrose, Schock, Schwitzen, Erbrechen. Unbehandelt ergibt eine Gewebenekrose eine schlechte Prognose.
Nekrotisierende Fasziitis: Therapie
Die Therapie der nekrotisierenden Fasziitis muss sofort erfolgen und besteht in der Gabe von Antibiotika in hohen Dosen und in der chirurgischen Entfernung des infizierten Gewebes. Hilfreich sind auch eine intensive unterstützende Therapie und die Überdruckkammer.
Definition
Glücklicherweise ist die nekrotisierende Fasziitis eine seltene schwere Weichteilinfektion, die normalerweise durch toxigene Bakterien verursacht wird. Die nekrotisierende Fasziitis betrifft die tieferen Hautschichten und breitet sich schnell durch die oberflächliche und tiefe Faszie der subkutanen Weichteile aus.
- Jedes tiefe Weichteilkompartiment – Dermis, Unterhautgewebe, Muskelbündel – ist ein mögliches Ziel für diese potenziell tödliche Infektion. Die nekrotisierende Fasziitis hat jedoch eine deutliche Präferenz für die unteren Gliedmaßen, das Perineum und die Bauchdecke.
Die nekrotisierende Fasziitis ist eine plötzlich auftretende Erkrankung, die innerhalb kürzester Zeit durch hochdosierte intravenöse Antibiotika geheilt werden muss.
Nekrotisierende Fasziitis ist auch unter vielen anderen Namen bekannt, die einen unmittelbaren Hinweis auf die Schwere der Infektion geben: Cellulite akute Gangrän, fleischfressende Krankheit, fleischfressendes Bakteriensyndrom. Je nach Ort der Infektion hat die nekrotisierende Fasziitis unterschiedliche Namen: Fournier-Gangrän (nekrotisierende Fasziitis des Hodensacks und der Vulva) e Ludwigs Angina (nekrotisierende Fasziitis des submandibulären Raums).
Die nekrotisierende Fasziitis ist eine sehr seltene Infektion, hat aber eine sehr hohe Sterblichkeitsrate.
Ursachen und Einstufung
Die nekrotisierende Fasziitis wird durch bakterielle (vorwiegend) und Pilzinfektionen (selten) verursacht.
Aus ätiopathologischer Sicht werden mehrere verschiedene Entitäten anerkannt:
- TYP I NECROTIZING FASCITIS: polymikrobielle Infektion auch und vor allem durch Streptokokken Typ A (Streptococcus pyogenes), C und G. Diese Form der nekrotisierenden Fasziitis betrifft insbesondere immungeschwächte oder chronisch kranke Patienten.
- TYP II NEKROTISIERENDE FASCITIS: monomikrobielle Infektion, die insbesondere durch Streptokokken der Gruppe A, Staphylokokken oder Anaerobier der Gattung Clostridium (z. Clostridium perfringens). Ebenfalls Methicillin-resistenter Staphylococcus aureus (MRSA) ist an dieser Variante der nekrotisierenden Fasziitis beteiligt.
- TYP III NEKROTISIERENDE FASCITIS: schwere Infektionen, die durch marine Mikroorganismen übertragen werden, wie z Vibrio parahaemolyticus, Vibrio vulnificus und Aeromonas hydrophila. Patienten, die an einer Lebererkrankung leiden, reagieren am empfindlichsten auf diese Form der nekrotisierenden Fasziitis: Diese Infektionen sind besonders virulent und tödlich (wenn sie nicht rechtzeitig behandelt werden, tritt der Tod innerhalb von 48 Stunden nach Auftreten der ersten Symptome ein).
- TYP IV NEKROTISIERENDE FASCITIS: Pilzinfektionen. Patienten mit traumatischen Wunden oder Verbrennungen haben ein höheres Infektionsrisiko durch Zygomyceten; Immungeschwächte sind stärker Mykosen ausgesetzt, die verursacht werden durch Candida albicans.
Aus medizinischen Statistiken geht hervor, dass eine nekrotisierende Fasziitis bei einigen Patientenkategorien häufiger auftritt: Diabetiker, Drogenabhängige, Alkoholiker, vaskuläre und immungeschwächte Patienten im Allgemeinen. Neben anderen Risikofaktoren erinnern wir uns auch an: Tuberkulose, bösartige Neubildungen, Infektionen mit Herpes Zoster (das Virus, das für Windpocken und das Antoniusfeuer verantwortlich ist).
Gesunde Personen sind jedoch nicht von der Krankheit ausgenommen.
Symptome
Die Symptome einer nekrotisierenden Fasziitis manifestieren sich normalerweise innerhalb weniger Tage. Das symptomatologische Bild zeigt sich innerhalb von 48 Stunden bei Patienten, die mit Vibrio spp. Und Aeromonas hydrophila: In solchen Situationen droht der Tod in wenigen Stunden.
Im Allgemeinen variieren die Symptome der nekrotisierenden Fasziitis im Laufe der Zeit: Je weiter sich die Krankheit entwickelt, desto schlimmer werden die Symptome. Sehen wir uns den Krankheitsverlauf im Detail an:
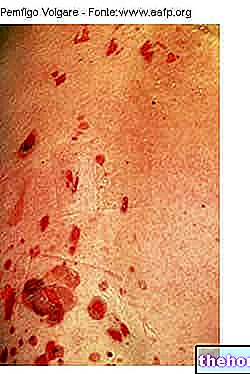
- In den ersten zwei Tagen nach der Infektion klagt der Patient über begrenzte und konstante SCHMERZEN, ERITEMA und SCHWELLUNG Diese symptomatische Trias kann leicht mit den charakteristischen Anzeichen von Erysipel und infektiöser Cellulitis verwechselt werden "WEICHHEIT" "DER HAUT geht über den Infektionspunkt hinaus. In dieser Phase spricht die Krankheit nicht auf antibiotische Behandlungen an. LYMPHANGITIS (Entzündung der Lymphgefäße) wird selten beobachtet. Andere Symptome sind: TACHY, FIEBER, AUSTROCKNUNG, Durchfall und ERBRECHEN.
- Nach 2-4 Tagen verursacht die nekrotisierende Fasziitis Ödeme, DIFFUSIERTES ERITEM, BLASENLÄSIONEN und Hämorrhagien. Die zuerst gerötete Haut nimmt eine gräuliche Farbe an, gleichbedeutend mit Nekrose. Das Hautgewebe ist starr und angespannt, während die Muskelbündel nicht mehr tastbar sind. In diesem Stadium verspüren viele Patienten keine Schmerzen mehr, da die nekrotisierende Fasziitis die Nerven zerstört.
- Am vierten / fünften Tag erfährt der Patient HYPOTENSION, VERWIRRUNG, APATHIE und SEPTISCHER SCHOCK.
Wenn die nekrotisierende Fasziitis nicht umgehend behandelt wird, ist sie bei 73 % der Patienten LEBENSWICHTIG.
Diagnose
Die Diagnose der nekrotisierenden Fasziitis besteht in der „medizinischen Beobachtung der Läsionen. Bei Verdacht auf nekrotisierende Fasziitis erfolgt eine CT, Blutanalyse und Biopsie eines Teils des verletzten Gewebes , sowohl für diagnostische als auch therapeutische Zwecke nützlich: Nach Feststellung einer nekrotisierenden Fasziitis wird sofort ein großer infizierter Gewebeanteil entfernt, bei einer Ausbreitung der Infektion in periphere Regionen wird die Extremität amputiert.
Differenzialdiagnose
Die Diagnose der nekrotisierenden Fasziitis ist in ihren frühen Stadien recht komplex: Diese infektiöse Form wird oft mit bakterieller Cellulitis verwechselt. Diagnostische Verzögerung verschiebt die Therapie, folglich steigt das Risiko eines tödlichen Ausganges übertrieben. Für die Differentialdiagnose ist es wichtig, auf einige Parameter zu achten, die bei infektiöser Cellulite nicht sehr auffällig sind oder sogar fehlen:
- Offensichtliche Weichheit der betroffenen Haut
- Übermäßige Schmerzen, die bei Berührung akzentuiert werden
- Blasen und Blutergüsse auf der Haut in der Nähe der Infektionsstelle
Therapie
Die Behandlung der nekrotisierenden Fasziitis umfasst:
- Chirurgische Therapie: Sie besteht in der Entfernung infizierter Gewebelappen bis hin zur Amputation der Gliedmaßen Aufgrund der Feinheit und Komplexität der Operation wird der Patient in der Regel mehreren Operationen unterzogen, die möglicherweise mit einer Haut- und Gewebetransplantation verbunden sind.
- Gabe hochdosierter Antibiotika: Auch bei Verdacht auf nekrotisierende Fasziitis ist eine antibiotische Therapie angezeigt. Die Therapie besteht aus einer Mischung von Antibiotika, von denen Penicillin, Clindamycin und Vancomycin die wirksamsten zu sein scheinen.
- Intensive unterstützende Therapie: nützlich bei der Behandlung von Hypotonie, der heftigen Entzündungsreaktion des Organismus und septischem Schock. Hier wird der Patient mit nekrotisierender Fasziitis einer Flüssigkeits- und Bluttransfusion unterzogen.
- Hyperbare Sauerstofftherapie: Therapiestrategie indiziert für alle Patienten mit Gewebezerstörung und ausgedehnten Wunden.
Eine sofortige Intervention ist notwendig, um den tödlichen Ausgang des Patienten mit nekrotisierender Fasziitis zu verhindern.









-e-trattamento-con-il-taping-kinesiologico-.jpg)