Depression und Neurotransmitter
Depression ist eine schwere psychische Erkrankung, von der viele Menschen betroffen sind. Es betrifft die Stimmung, den Geist und den Körper von Patienten, die sich hoffnungslos fühlen und ein Gefühl der Hoffnungslosigkeit, Nutzlosigkeit und Hilflosigkeit erfahren.
.jpg)
Monoamine werden innerhalb der präsynaptischen Nervenendigung synthetisiert, in Vesikeln gespeichert und dann als Reaktion auf bestimmte Reize in der synaptischen Wand (dem Raum zwischen den präsynaptischen und postsynaptischen Nervenendigungen) freigesetzt.
Einmal aus den Ablagerungen freigesetzt, interagieren die Monoamine mit ihren eigenen Rezeptoren – sowohl präsynaptisch als auch postsynaptisch – um ihre biologische Aktivität auszuüben.
Auf diese Weise wird die Übertragung des Nervenimpulses von einem Neuron zum anderen ermöglicht.
Nach Erfüllung ihrer Funktion binden die Monoamine an die für ihre Wiederaufnahme verantwortlichen Rezeptoren (SERT für die Wiederaufnahme von Serotonin und NET für die Wiederaufnahme von Noradrenalin) und kehren in das präsynaptische Nervenende zurück.
Serotonin (5-HT) gilt als der wichtigste Neurotransmitter, der an depressiven Erkrankungen beteiligt ist, und Veränderungen seiner Konzentration wurden mit vielen Stimmungsstörungen in Verbindung gebracht.
Die selektiven Serotonin-Wiederaufnahmehemmer (oder SSRIs) sind – wie der Name schon sagt – in der Lage, die Wiederaufnahme von Serotonin innerhalb der präsynaptischen Termination zu hemmen, was den Anstieg des 5-HT-Signals begünstigt. Dieser Anstieg führt zu einer Verbesserung der depressiven Pathologie.
Geschichte
Die ersten synthetisierten Antidepressiva waren TCAs (trizyklische Antidepressiva). Es wurde jedoch festgestellt, dass diese Antidepressiva – zusätzlich zur Hemmung der Monoamin-Wiederaufnahme – auch andere Systeme im Körper blockieren, was eine lange Liste von Nebenwirkungen verursacht, von denen einige sehr schwerwiegend sind.
Da bereits mit dem Einsatz der ersten Antidepressiva erkennbar war, dass Serotonin eine Rolle bei der Ätiologie der Depression spielt, war es das Ziel der Pharmazeuten, den idealen SSRI zu identifizieren und zu synthetisieren, mit dem Ziel, ein hochselektives Medikament für den Transporter von Serotonin-Wiederaufnahme und dass es eine geringe – oder keine – Affinität zu den Neurorezeptoren hatte, die für die Nebenwirkungen von TCAs verantwortlich sind.
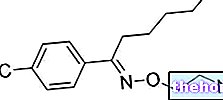
_2.jpg)
Zimeldina - Chemische Struktur
Der erste Erfolg wurde mit der Synthese von Zimeldin, ein Derivat des trizyklischen Antidepressivums Amitriptylin.Dieses Molekül war tatsächlich in der Lage, die Wiederaufnahme von 5-HT selektiv zu hemmen, mit einer minimalen Wirkung auf die Wiederaufnahme von Noradrenalin; noch wichtiger, Zimeldin hatte nicht die typischen Nebenwirkungen von TCAs.
Zimeldine wurde somit zum Modell für die Entwicklung zukünftiger SSRIs.
Einstufung
SSRIs können anhand ihrer chemischen Struktur wie folgt klassifiziert werden:
- Phenoxyphenylalkylamine, wie Fluoxetin, Paroxetin, Citalopram und Escitalopram;
- Phenylalkylamine, wie Sertralin;
- Andere Arten von SSRIs (wie Fluvoxamin).
Wirkmechanismus
SSRIs hemmen den Transporter, der für die Serotonin-Wiederaufnahme (SERT) verantwortlich ist, und haben eine geringe oder keine Affinität für den Noradrenalin-Wiederaufnahmetransport.
Aufgrund ihrer hohen Affinität zu SERT hemmen SSRIs die Bindung von Serotonin an seinen Transporter. Diese Hemmung führt zu einem längeren Aufenthalt von 5-HT in der synaptischen Wand. Auf diese Weise kann Serotonin länger mit seinen Rezeptoren – sowohl präsynaptisch als auch postsynaptisch – interagieren. Diese stärkere Rezeptorinteraktion führt zu einer Erhöhung der serotonergen Übertragung.
Darüber hinaus scheint es, dass eine längere Behandlung mit SSRIs zu einer Verringerung der Bindungsstellen für Serotonin auf dem SERT führt, was zu einer Verringerung der Funktionalität des Transporters selbst führt, der nicht mehr in der Lage ist, große Mengen an 5-HT.
_3.jpg)










.jpg)