Allgemeinheit
Vagusstimulation stellt eine mögliche Behandlung für bestimmte arrhythmische Episoden dar: supraventrikuläre Tachykardien. Tatsächlich ist es durch Erhöhung des Vagustonus möglich, das tachykarde Ereignis zu unterbrechen und den Herzschlag zu verlangsamen. Vagusstimulation kann durch spezifische Manöver oder durch bestimmte Medikamente erfolgen. In beiden Fällen ist es unabdingbar, einen Arzt aufzusuchen, sich im Detail über die Durchführung bestimmter Manöver und die medikamentöse Behandlung zu informieren sowie die damit verbundenen Risiken abzuschätzen.
Der Vagusnerv
Bevor die Rolle der Vagusstimulation bei der Behandlung supraventrikulärer Tachykardien beschrieben wird, sei an einige Charakteristika des Vagusnervs oder pneumogastrischen Nervs erinnert.
Die beiden Vagusnerven rechts und links bilden das zehnte (X) Paar von Hirnnerven (oder Enzephalnerven) der zwölf im menschlichen Körper vorhandenen Paare. Sie haben ihren Ursprung im Schädel, wie alle Hirnnerven, und erstrecken sich bis zum Bauch
Der Vagusnerv ist ein gemischter somatischer und viszeraler Nerv, da er motorische und sensorische Fasern (somatische Komponente) und parasympathische Fasern (viszerale Komponente) hat.
Parasympathische Fasern sind verantwortlich für die Innervation der unwillkürlichen glatten Muskulatur von:
- Luftröhre.
- Bronchien.
- Lunge.
- Herz.
- Große Gefäße.
- Speiseröhre.
- Magen.
- Darm.
Die motorischen Fasern hingegen innervieren folgende Skelettmuskeln:
- Cricothyroid-Muskel.
- Gaumenschleiermuskel Levator.
- Palatoglossus-Muskel.
- Palatopharyngealer Muskel.
- Obere, mittlere und untere Rachenmuskulatur.
- Salpingopharyngealer Muskel.
- Muskeln des Kehlkopfes.
Schließlich kommen die empfindlichen Fasern in Kontakt mit:
- Externer Gehörgang.
- Schleimhaut des Rachens.
- Schleimhaut des Kehlkopfes.
Somit steuert und reguliert der Vagusnerv grundlegende physiologische Ereignisse, wie zum Beispiel:
- Pulsschlag.
- Magen-Darm-Peristaltik.
- Schwitzen.
- Bewegungen des Mundes, um zu sprechen.
- Bewegungen des Kehlkopfes, um zu atmen.
Die Kontrolle der Herzfrequenz durch parasympathische Fasern erfolgt hauptsächlich durch den rechten Vagusnerv. Tatsächlich innerviert letzterer den Sinusknoten, das dominante Stimulationszentrum des Herzens, und - wenn er stimuliert - langsamer Sinus-Herzrhythmus. Der linke Vagusnerv hingegen innerviert den Ventrikel weniger stark und blockiert bei Stimulation die Impulse zwischen Vorhof und Ventrikel (atrioventrikulärer Block).
Vagusstimulation bei der Behandlung von Tachykardien
Vagusstimulation ist eine mögliche therapeutische Behandlung, um Episoden supraventrikulärer Tachykardie in vollem Gange zu stoppen.
Wenn wir von Vagusstimulation oder erhöhtem Vagustonus sprechen, beziehen wir uns auf dasselbe.
Um eine Erhöhung des Vagustonus zu erreichen, um einen Tachykardieangriff zu stoppen, können bestimmte Manöver durchgeführt oder bestimmte Medikamente verabreicht werden. Es sollte betont werden, dass jede beschriebene Technik von einem Arzt durchgeführt werden muss, der den Patienten über die richtigen Operationen und die damit verbundenen Nebenwirkungen aufklärt.
Was die Manöver betrifft, sind die bekanntesten und am wenigsten gefährlichen in der Praxis:
- Das Valsalva-Manöver.
- Das Müller-Manöver.
Diese beiden Operationen bestehen darin, so lange wie möglich einen tiefen Atemzug anzuhalten.
Andere Manöver sind:
- Gleichzeitige Kompression der Augäpfel.
- Stimulation der Halsschlagader.
Durch die gleichzeitige Kompression der Augäpfel, die der Arzt mit den Daumen ausübt, ist es möglich, den Anfall einer supraventrikulären Tachykardie zu blockieren, wobei der Druck so groß sein muss, dass der Patient Schmerzen verspürt. Aus diesem Grund wird dies nicht empfohlen.
Die Stimulation der Halsschlagader hingegen ist eine effektivere und weniger schmerzhafte Technik. Der Sinus carotis befindet sich auf der Höhe der Gabelung der A. carotis communis Eine bessere Wirkung wird erzielt, wenn der rechte Sinus carotis stimuliert wird als der linke, da, wie wir gesehen haben, der rechte Vagusnerv durchläuft nahe der rechten Halsschlagader innerviert es den Sinusknoten, also das dominante Markerzentrum.Die genaue Operation wird vom Arzt mit dem Druck von zwei oder drei Fingern und durch eine vertikale Massage des Areals durchgeführt.
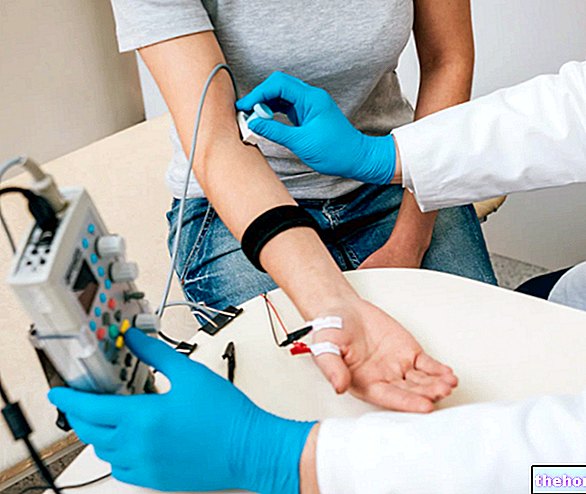
Der Nutzen dieses Manövers ergibt sich nicht nur aus dem therapeutischen Aspekt, sondern auch aus dem diagnostischen Wert, den es garantieren kann. Wenn der Patient an einen Elektrokardiographen angeschlossen ist und die Stimulation durchgeführt wird, ist es sogar möglich, den Fortschritt des Herzrhythmus zu überwachen und die wahre Natur des Anstiegs der Herzfrequenz zu verstehen. Es gibt drei mögliche diagnostische Schlussfolgerungen:
- Wenn der Patient eine Verlangsamung des Herzschlags zeigt, so dass er den Sinusrhythmus stabil erreicht, bedeutet dies, dass der Tachykardie-Anfall tatsächlich vom supraventrikulären Typ ist.
- Wenn der Patient eine vorübergehende Verlangsamung zeigt, so dass am Ende der Carotis-Sinus-Stimulation der Rhythmus wieder ansteigt, bedeutet dies, dass die Erhöhung der Herzfrequenz auf eine andere Arrhythmie vom atrialen Typ zurückzuführen ist.
- Zeigt der Patient keine langsame Herzfrequenz, bedeutet dies, dass der Frequenzanstieg auf eine ventrikuläre Arrhythmie zurückzuführen ist.
Die medikamenteninduzierte Vagusstimulation beinhaltet die Verabreichung von:
- Medikamente mit direkter Wirkung auf den Vagusnerv.
- Medikamente mit indirekter Wirkung auf den Vagusnerv.
Medikamente, die direkt auf den Vagusnerv wirken, sind solche auf Basis von Essigolin, Mecholyl oder Prostigmin. Sie wirken erfolgreich, haben aber auch sehr unangenehme Nebenwirkungen.
Medikamente, die indirekt auf den Vagusnerv wirken, werden verwendet, um den Blutdruck zu erhöhen. Der erhöhte Blutdruck stimuliert die Halsschlagadern, wodurch der Vagustonus erhöht wird.Die verwendeten Medikamente sind Noradrenalin oder Metaraminol und sollten intravenös verabreicht werden.
Bei der medikamentösen Behandlung muss der Arzt gleichzeitig den Blutdruck messen, um sicherzustellen, dass dieser 160 mmHg (der Idealwert beträgt 150 mmHg) nicht überschreitet, darüber besteht die Gefahr einer Lungenentzündung Ödem Auch in diesem Fall ist klar, wie wichtig die Anwesenheit des Arztes bei der Durchführung des oben genannten Vagusstimulationsverfahrens ist.


















.jpg)


