Wirkstoffe: Warfarin (Warfarin-Natrium)
Coumadin 5 mg teilbare Tabletten
Warum wird Coumadin verwendet? Wofür ist das?
COUMADIN ist ein Antikoagulans, das heißt, es hilft, die Bildung von Blutgerinnseln (Klumpen) zu verhindern.
COUMADIN ist ein Arzneimittel mit einer engen therapeutischen Breite, was bedeutet, dass kleine Dosisschwankungen schwerwiegende Folgen haben können, tatsächlich kann zu viel Arzneimittel zu Blutungen führen, zu wenig Arzneimittel kann zur Bildung gefährlicher Blutgerinnsel führen.
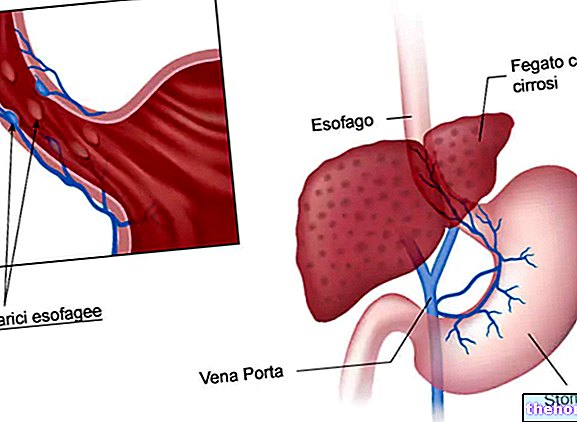
Ihr Arzt hat Ihnen COUMADIN zur Vorbeugung von Blutgerinnseln verschrieben. Diese Gerinnsel sind gefährlich, da sie den normalen Blutfluss blockieren können. Wenn beispielsweise ein Gerinnsel ins Gehirn gelangt, kann dies einen Schlaganfall (Unterbrechung des Blutflusses zum Gehirn) verursachen.
COUMADIN wird zur Behandlung und Vorbeugung von Blutgerinnseln verwendet:
- in den Beinen und Lunge
- verbunden mit einem unregelmäßigen und schnellen Herzschlag, der als "Vorhofflimmern" bezeichnet wird;
- im Zusammenhang mit einem Herzklappenersatz.
Wenn Sie einen Herzinfarkt (Herzinfarkt) hatten, wird COUMADIN angewendet zur:
- das Risiko für einen weiteren Herzinfarkt verringern;
- das Schlaganfallrisiko verringern;
- Verringern Sie das Risiko, dass Blutgerinnsel in die Beine oder Lunge gelangen.
Sprechen Sie mit Ihrem Arzt, wenn Sie sich nicht besser oder schlechter fühlen.
Kontraindikationen Wann Coumadin nicht angewendet werden sollte
Nehmen Sie COUMADIN nicht ein
- wenn Sie allergisch gegen Warfarin-Natrium oder einen der sonstigen Bestandteile dieses Arzneimittels sind (aufgelistet im Abschnitt Was es enthält).
- Wenn bei Ihnen ein Blutungsrisiko oder eine anhaltende Blutung besteht.
- Wenn Sie schwanger sind oder sein könnten.
- Wenn Sie eine Frau im gebärfähigen Alter sind und keine Verhütungsmittel anwenden
- Wenn Sie schwanger sind und Gefahr laufen, Ihr Baby zu verlieren, oder wenn Sie einen sehr hohen Blutdruck haben.
- Wenn Sie sich kürzlich einer Operation unterzogen haben oder kurz vor einer Operation stehen, auch unter örtlicher Betäubung (Schmerzunterbrechung in einem Körperbereich).
- Wenn Sie im Krankenhaus operiert werden müssen, einschließlich einer Punktion im Rücken.
- wenn Sie einen sehr hohen Blutdruck haben, der Augenschäden (maligne Hypertonie) verursachen kann.
- Wenn Sie Johanniskrautpräparate einnehmen - Hypericum perforatum (pflanzliches Arzneimittel zur Behandlung von Depressionen) (siehe Abschnitt Einnahme von Coumadin zusammen mit anderen Arzneimitteln).
Vorsichtsmaßnahmen für die Anwendung Was sollten Sie vor der Einnahme von Coumadin® beachten?
- Bitte sprechen Sie mit Ihrem Arzt oder Apotheker, bevor Sie COUMADIN® einnehmen
- Wenn Sie eine ungewöhnliche Blutung bemerken oder wenn Sie Anzeichen oder Symptome einer Blutung haben (siehe „Mögliche Nebenwirkungen“).
- Wenn Sie Werte des International Normalized Ratio (INR), einen Blutgerinnungsindex von mehr als 4,0 oder stark schwankende Werte haben oder in der Vergangenheit hatten.
- wenn Sie schon einmal Magen- und Darmblutungen hatten.
- Wenn Sie hohen Blutdruck haben.
- wenn Sie an einer Erkrankung der Blutgefäße des Kopfes leiden.
- wenn Sie an einer Abnahme des Hämoglobins, einem Protein, das Sauerstoff ins Gewebe transportiert, im Blut leiden (Anämie).
- wenn Sie einen bösartigen Tumor (Krebs) haben.
- Wenn Sie an einer Nierenerkrankung leiden.
- Wenn jemand in Ihrer Familie an einer Blutkrankheit leidet.
- Wenn Ihnen mitgeteilt wurde, dass Sie COUMADIN über einen längeren Zeitraum einnehmen müssen.
- Wenn Sie älter sind (65 Jahre oder älter). Ihr Arzt wird entscheiden, welche Dosis für Sie die richtige ist. Diese Dosis kann sich von Zeit zu Zeit ändern.
- Wenn ihre Zehen blau werden und weh tun. Brechen Sie die Einnahme von COUMADIN ab und wenden Sie sich an Ihren Arzt, der Ihnen ein anderes Arzneimittel verschreiben wird (siehe Abschnitt „Mögliche Nebenwirkungen“).
- Wenn Sie nach einer Behandlung mit Heparin, einem Arzneimittel zur Blutverdünnung, an einer Abnahme der Anzahl der Blutplättchen, einer Art von Blutkörperchen, leiden.
- wenn Sie eine leichte bis schwere Lebererkrankung haben. Ihr Arzt wird entscheiden, welche Dosis für Sie die richtige ist.
- Wenn Sie während der Einnahme von COUMADIN Erbrechen, Durchfall oder eine Infektion haben.
- Wenn Sie bemerken, dass sich ein Teil Ihres Körpers oder Ihre Haut während der Behandlung mit COUMADIN schwarz verfärbt (Haut- oder Gewebenekrose) (siehe Abschnitt „Mögliche Nebenwirkungen“)
- Wenn Ihnen ein Katheter (kleiner, flexibler Schlauch) angelegt wurde.
- Wenn Sie an einer Krankheit mit Protein C leiden, einem im Körper natürlich vorkommenden Protein, das das Blut dünner macht.
- Wenn er sich einer "Augenoperation" unterziehen muss.
- Wenn er mit dem Kopf aufschlägt oder einen schweren Sturz erleidet.
- wenn Sie einen Anstieg der Blutkörperchen haben, der bei Blutuntersuchungen festgestellt werden kann
- wenn Sie an einer „Entzündung der Blutgefäße“ leiden.
- wenn Sie Diabetes mellitus (erhöhter Blutzuckerspiegel) haben.
- Wenn er wenig isst.
- wenn Sie an einem Vitamin-K-Mangel leiden.
- wenn Sie Arzneimittel oder Lebensmittel einnehmen, die Vitamin K enthalten (siehe Abschnitte „Einnahme von COUMADIN mit anderen Arzneimitteln“; Einnahme von COUMADIN zusammen mit Nahrungsmitteln, Getränken und Alkohol).
- Wenn Ihr Körper nicht ausreichend auf die Behandlung mit Warfarin reagiert.
- Wenn Sie sich einer Operation unterziehen müssen, auch beim Zahnarzt: Informieren Sie jeden Arzt, der Sie betreut (einschließlich Zahnarzt), dass Sie COUMADIN einnehmen, da die Therapie mit COUMADIN vor, während und unmittelbar nach der Operation beendet oder verringert werden muss.
Wechselwirkungen Welche Medikamente oder Lebensmittel können die Wirkung von Coumadin® verändern
Informieren Sie Ihren Arzt oder Apotheker, wenn Sie andere Arzneimittel einnehmen, kürzlich andere Arzneimittel eingenommen haben oder beabsichtigen andere Arzneimittel einzunehmen.
Informieren Sie Ihren Arzt, wenn Sie Veränderungen Ihres Gesundheitszustandes bemerken, Änderungen an den von Ihnen eingenommenen Arzneimitteln oder an Ihrem Lebensstil (Reisen, Umweltbedingungen, körperliche Aktivität) vornehmen.
Informieren Sie Ihren Arzt insbesondere, wenn Sie Folgendes einnehmen:
- pflanzliche Präparate, insbesondere Hypericum perforatum (zur Behandlung von Depressionen) (siehe COUMADIN darf nicht eingenommen werden)
- Arzneimittel zur Behandlung von Infektionen (Amoxicillin, Benzylpenicillin, Penicillin G, Piperacillin, Ticarcillin, Cefaclor, Cefamandol, Cefazolin, Cefixim, Cefotetan, Cefonicid, Cefotiam, Cefoxitin, Ceftriaxon, Cefuroxim, Roxiticromacyclin, Tigromacyclin, floomycin Nalidixinsäure, Moxifloxacin, Norfloxacin, Pefloxacin, Ofloxacin, Pyrimethamin, Sulfafurazolo, Sulfamethizol, Sulfamethoxazol / Trimethoprim, Sulfisoxazol, Aminosalicylsäure, Isoniazid, Chloramphenicol, Vancomycin, Clinoxacilliafin, Dinoxacilliafin, Dinoxacilliafin, Dinoxacilliafin, Dinoxacilliafin
- Arzneimittel zur Behandlung von Infektionen durch Pilze (Miconazol, Econazol, Fluconazol, Ketoconazol, Itraconazol, Voriconazol, Griseofulvin)
- Arzneimittel zur Vorbeugung und Behandlung von Infektionen durch Parasiten (Proguanil, Metronidazol, Nimorazol, Tinidazol, Chinin)
- Arzneimittel zur Behandlung von durch Viren verursachten Infektionen (Delavirdin, Efavirenz, Etravirin, Nevirapin, Atazanivir, Ritonavir, Peginterferon alfa-2b, Ribavirin, Darunavir)
- Arzneimittel zur Behandlung einer Organabstoßung bei Transplantationspatienten (Ciclosporin)
- Arzneimittel zur Behandlung von Entzündungen und Schmerzen (Paracetamol, Acetylsalicylsäure, Diflunisal, Propoxyphen, Tramadol, Diclofenac, Indomethacin, Ketorolac, Sulindac, Phenoprofen, Ibuprofen, Ketoprofen, Naproxen, Oxaprozin, Celecoxib, Lumcamoxecx, Meclophenecamine Dexamethason, Methylprednisolon, Prednison, Cortison)
- Arzneimittel zur Blutverdünnung (Prasugrel, Ticlopidin, Abciximab, Tirofiban, Heparin, Argatroban, Bivalirudin, Desirudin, Lepidurin)
- Arzneimittel zur Auflösung von Blutgerinnseln (Streptokinase, Alteplase)
- Arzneimittel zur Behandlung von Depressionen (Desvenlafaxin, Duloxetin, Venlafaxin, Citalopram, Escitalopram, Fluoxetin, Fluvoxamin, Paroxetin, Sertralin, Viloxazin, Trazodon)
- Arzneimittel zur Behandlung von Epilepsie, einer Krankheit, die durch unkontrollierte Körperbewegungen und Bewusstlosigkeit gekennzeichnet ist (Valproinsäure, Valproat, Fosphenytoin, Phenytoin, Phenobarbital, Primidon, Carbamazepin)
- Arzneimittel zur Behandlung von psychischen Störungen und Angstzuständen (Haloperidol, Chlordiazepoxid)
- Arzneimittel zur Behandlung der Parkinson-Krankheit, einer Erkrankung des zentralen Nervensystems, die sich beispielsweise durch Zittern, Muskelsteifheit, Bewegungsverlangsamung, Gleichgewichtsstörungen äußert (Entacapon, Tolcapon, Ropinirol)
- Arzneimittel zur Behandlung von Demenz, einer Krankheit, die durch Gedächtnisverlust, Orientierung in Raum und Zeit, Schwierigkeiten beim Sprechen gekennzeichnet ist (Ginko biloba, Memantine)
- Arzneimittel, die das Gehirn stimulieren (Methylphenidat)
- Arzneimittel zur Behandlung von Schlaflosigkeit (Chloralhydrat, Glutethymid, Butobarbital, Pentobarbital, Secobarbital)
- Arzneimittel zur Behandlung von Lungenerkrankungen (Zafirlukast)
- Arzneimittel zur Behandlung von Husten (Noscapin, Oxolamin)
- Arzneimittel zur Behandlung von Wechseljahrsbeschwerden (dauerhafte Unterbrechung des weiblichen Zyklus) bei Frauen (Tibolon, Lasofoxifen, Raloxifen)
- Arzneimittel zur Behandlung von Krebs (Tamoxifen, Toremifen, Megestrol, Bicalutamid, Flutamid, Nilutamid, Cyclophosphamid, Ifosfamid, Carboplatin, Capecitabin, Fluorouracil, Tegafur, Paclitaxel, Trastuzumab, Etoposid, Erlotinib, Geostatinatinat, Imostatinuristatin, Imostatinibitopde, Mitostatinibitopid,
- Verhütungsmittel (Pille) (Medroxyprogesteron, orale Kontrazeptiva, die Östrogen enthalten)
- Arzneimittel zur Behandlung von sexuellen Störungen (Testosteron)
- Arzneimittel zur Behandlung unregelmäßiger Perioden bei Frauen (Danazol)
- Arzneimittel, die den Stoffwechsel anregen (Metandienon, Oxandrolon, Oxymethanolon, Stanozolol)
- Impfungen (Grippeimpfung)
- Vitamine (Vitamin E, C, K)
- Arzneimittel zur Behandlung von Hautkrankheiten (Isotretion, Etretinat, Benzethoniumchlorid)
- Arzneimittel zur Behandlung von Alkoholsucht (Disulfiram)
- Salben zur Behandlung von Schmerzen (Methylsalicylat-Salbe, Trolaminsalicylat-Salbe)
- Arzneimittel zur Behandlung von Fettleibigkeit (Orlistat)
- Arzneimittel zur Behandlung eines hohen Blutzuckerspiegels (Diabetes) (Exenatid)
- Arzneimittel zur Behandlung von niedrigem Blutzucker (Glukagon)
- Arzneimittel zur Behandlung von Erkrankungen der Schilddrüse, einer Halsdrüse (Levothyroxin, Liothyronin, Schilddrüsenextrakte, Methimazol, Propylthiouracil)
- Arzneimittel zur Behandlung von Harninkontinenz (Tolterodin)
- Arzneimittel zur Behandlung einer vergrößerten Prostata, der Drüse, die bei Männern Samen produziert (Tamsulosin)
- Arzneimittel zur Behandlung von rheumatoider Arthritis, einer Erkrankung, die durch Gelenkentzündungen, Schwellungen, Bewegungsstörungen und Schmerzen gekennzeichnet ist (Leflunomid, Azathioprin)
- Arzneimittel zur Behandlung von Herzrhythmusstörungen (Chinidin, Propafenon, Amiodaron, Disopyramid)
- Arzneimittel zur Behandlung von Bluthochdruck (Propanolol, Pentoxifyllin, Benziodaron)
- Arzneimittel zur Behandlung von Bluthochdruck in der Lungenarterie (Bosentan)
- Arzneimittel zur Behandlung von Herzerkrankungen (Ethacrynsäure, Thienylsäure, Spironolacton, Chlorthalidon)
- Arzneimittel zur Behandlung der mangelnden Produktion von Coenzym Q10, einer für den Körper nützlichen Substanz (Ubichinon oder Ubidecarenon).
- Arzneimittel zur Behandlung hoher Blutfettwerte (Benzafibrat, Clofibrat, Ciprofibrat, Fenofibrat, Gemfibrozil, Atorvastatin, Fluvastatin, Lovastatin, Pravastatin, Rosuvastatin, Simvastatin, Ezetimib, Colesevelam, Cholestyramin)
- Arzneimittel zur Behandlung von Sodbrennen (Cimetidin, Ranitidin, Esomeprazol, Lansoprazol, Omeprazol, Pantoprazol, Rabeprazol, Sucralfat)
- Arzneimittel zur Behandlung von Erbrechen (Aprepitant, Fosaprepitant)
- Arzneimittel zur Behandlung von Steinen oder Kieselsteinen in der Gallenblase, dem Organ, das Galle speichert, eine wichtige Substanz bei Verdauungsprozessen (Chenodiol)
- Arzneimittel zur Behandlung von Verdauungsstörungen (Cisaprid)
- Arzneimittel zur Behandlung von Darmentzündungen (Olsalazin)
- Arzneimittel zur Behandlung von Harnsäureansammlungen, die Gelenkschmerzen verursachen (Gicht) Allopurinol, Benzbromaron, Sulfinpyrazon)
- Corticotropin, Diagnostika
- Arzneimittel, die Alkohol enthalten (siehe Abschnitt Einnahme von COUMADIN zusammen mit Nahrungsmitteln, Getränken und Alkohol)
Warnungen Es ist wichtig zu wissen, dass:
Einnahme von COUMADIN zusammen mit Nahrungsmitteln, Getränken und Alkohol
- Beginnen Sie keine Diät ohne Rücksprache mit Ihrem Arzt.
- Ändern Sie Ihre Essgewohnheiten nicht abrupt, z Milchprodukte)
- Wenn das Baby Säuglingsmilchnahrung einnimmt, kann die COUMADIN-Therapie beeinträchtigt werden.
- Nehmen Sie während der Einnahme von COUMADIN keinen Knoblauch, Ginko biloba, Ginseng, Echinacea, Grapefruitsaft und Hydraste ein. Für eine vollständige Liste der Lebensmittel und Kräuter, die Sie vermeiden sollten, fragen Sie Ihren Arzt.
- Vermeiden Sie Alkoholkonsum.
Schwangerschaft und Stillzeit
Schwangerschaft
Nehmen Sie COUMADIN nicht während der Schwangerschaft ein, wenn Sie vermuten, schwanger zu sein oder schwanger werden könnten
Wenn Sie eine Frau im gebärfähigen Alter sind und keine Verhütungsmittel anwenden.
Tatsächlich kann dieses Arzneimittel dem ungeborenen Kind schaden.
Wenn Sie COUMADIN einnehmen, sprechen Sie mit Ihrem Arzt, bevor Sie eine Schwangerschaft planen.
Fütterungszeit
COUMADIN geht nicht in die Muttermilch über und Säuglinge, die von Müttern gestillt wurden, die COUMADIN einnahmen, hatten keine Veränderungen der Prothrombinzeit. Nehmen Sie COUMADIN während der Stillzeit mit Vorsicht ein und überwachen Sie das Neugeborene auf Blutergüsse und Blutungen.
Verkehrstüchtigkeit und das Bedienen von Maschinen
Die Behandlung mit Coumadin hat keinen Einfluss auf Ihre Verkehrstüchtigkeit oder Ihre Fähigkeit zum Bedienen von Maschinen.
COUMADIN enthält Lactose
Dieses Arzneimittel enthält Lactose (Milchzucker). Bitte nehmen Sie dieses Arzneimittel erst nach Rücksprache mit Ihrem Arzt ein, wenn Ihnen bekannt ist, dass Sie unter einer Zuckerunverträglichkeit leiden.
Dosis, Methode und Zeitpunkt der Anwendung Wie ist Coumadin anzuwenden: Dosierung
Nehmen Sie dieses Arzneimittel immer genau nach Absprache mit Ihrem Arzt und jeden Tag zur gleichen Zeit ein. Sie können COUMADIN sowohl zu den Mahlzeiten als auch zwischen den Mahlzeiten einnehmen. Die Dosis, die Sie einnehmen, kann im Laufe der Zeit variieren, je nach Ihrem Ansprechen auf COUMADIN und dem Zustand Ihrer Leber.
- Um zu entscheiden, welche Dosis Ihnen verabreicht werden soll, wird Ihr Arzt einen Bluttest anordnen, um Ihre Prothrombinzeit (PT) zu messen; Prothrombinzeitwerte werden oft als INR (International Normalized Ratio) aufgezeichnet, was eine Standardform ist, sie auszudrücken.
- Tests zur Bestimmung des PT / INR sind sehr wichtig, da sie dem Arzt helfen zu verstehen, wie lange es dauert, bis das Blut gerinnt, und zu entscheiden, ob er die Dosis von COUMADIN ändern muss.
- Zu Beginn der Therapie mit COUMADIN müssen Sie die PT / INR-Kontrollen sehr oft durchführen, später können sie ausgedünnt werden. Dies wird jedoch nicht passieren, wenn Sie an einer Nierenerkrankung leiden. Diese Tests und regelmäßige Arztbesuche sind für den Erfolg der COUMADIN-Therapie sehr wichtig. Während der Therapie mit COUMADIN müssen Sie Ihren PT / INR regelmäßig (etwa einmal im Monat) überprüfen und ihn im besten Bereich für Ihren Gesundheitszustand halten.
Fragen Sie im Zweifelsfall Ihren Arzt oder Apotheker.
Die Tablette kann in gleiche Teile geteilt werden.
Überdosierung Was ist zu tun, wenn Sie zu viel Coumadin eingenommen haben?
Wenn Sie eine größere Menge von COUMADIN eingenommen haben, als Sie sollten
Wenn Sie zu viel COUMADIN eingenommen haben, wenden Sie sich sofort an Ihren Arzt oder eine medizinische Einrichtung, um geeignete Unterstützung zu erhalten.
Wenn Sie die Einnahme von COUMADIN vergessen haben
Versuchen Sie immer, COUMADIN wie von Ihrem Arzt verordnet einzunehmen. Wenn Sie eine Dosis vergessen haben, informieren Sie sofort Ihren Arzt. Nehmen Sie die vergessene Dosis am selben Tag ein, sobald Sie sich daran erinnern. Wenn es Zeit für Ihre nächste Dosis ist, nehmen Sie nicht auch die vergessene Dosis ein, sondern fahren Sie mit Ihrem normalen Dosierungsschema fort.
Wenn Sie die Einnahme von COUMADIN® abbrechen
Wenn Sie weitere Fragen zur Anwendung dieses Arzneimittels haben, wenden Sie sich an Ihren Arzt oder Apotheker.
Nebenwirkungen Was sind die Nebenwirkungen von Coumadin®
Wie alle Arzneimittel kann auch dieses Arzneimittel Nebenwirkungen haben, die aber nicht bei jedem auftreten müssen.
Zu den schwerwiegenden Nebenwirkungen gehören:
- Blutungen (Blutungen) an verschiedenen Körperstellen (Herz, Nebenniere, Auge, Darm, Hinterbauch, Leber, Kopf, Lunge)
- ein Teil des Körpers oder die Haut wird schwarz (Nekrose der Haut oder anderer Gewebe),
- Verstopfung eines Blutgefäßes durch Fett (systemische Atheroembolien und Cholesterin-Mikroembolien). In diesem Fall können Sie feststellen, dass Ihre Zehen blau werden und schmerzen (Blue-Toe-Syndrom) *.
Wenn bei Ihnen eine der oben genannten Nebenwirkungen auftritt, STOPPEN Sie die Behandlung mit COUMADIN und wenden Sie sich an Ihren Arzt.
Darüber hinaus sind die möglicherweise beobachteten Nebenwirkungen, angegeben nach Häufigkeit, nicht bekannt (Häufigkeit auf Grundlage der verfügbaren Daten nicht abschätzbar).
- Abnahme von Hämoglobin, einem Protein, das Sauerstoff zum Gewebe transportiert, im Blut (Anämie) *
- Brustschmerzen*
- Schwellungen im Bauchbereich (Bauchdehnung), Bauchschmerzen*, Durchfall, metallischer Geschmack im Mund (Dysgeusie), Schluckbeschwerden (Dysphagie)*, Blähungen (Blähungen), Zahnfleischbluten, Bluterbrechen (Hämatemesis), Blut im Stuhl (Hämatochezie), dunkler, übelriechender Stuhl (Melaena), Übelkeit, Erbrechen
- Schwäche (Asthenie) *, Schüttelfrost, Müdigkeit *, Unwohlsein *, Schmerzen *, Blässe *, Schwellung durch Flüssigkeitsansammlung (Schwellung) *
- Leberinfektion (Hepatitis)
- Allergische (anaphylaktische) Reaktion, Allergie (Überempfindlichkeit)
- Abnormale Bluttests (erhöhte Leberenzymwerte)
- Gelenkschmerzen (Arthralgie) *, Blutansammlung um ein Gelenk (Hämarthrose), Muskelschmerzen (Myalgie) *
- Schwindel *, Kopfschmerzen *, Taubheitsgefühl (Parästhesie) *, vollständiger oder teilweiser Verlust der Bewegungsfreiheit (Lähmung) *, Blutansammlung um die Wirbelsäule (Wirbelhämatom)
- Tiefschlaf mit reduzierter Reaktion auf normale Reize (Lethargie) *
- Blut im Urin (Hämaturie)
- Übermäßiger Blutverlust während der weiblichen Periode (Menorrhagie), vaginale Blutungen
- Nasenbluten (Epistaxis), Atembeschwerden (Dyspnoe)*, Blut mit Husten (Hämoptyse), Blutungen in der Brust (Hämothorax), Calciumsalzablagerungen in der Lunge (Lungenverkalkung)
- Haar- und Haarausfall (Alopezie), Hautreizung (Dermatitis), Hautreizung mit Blasen (bullöse Dermatitis), Bluterguss (Ekchymose), Hautflecken (Petechien), Juckreiz, Hautausschlag, Hautrötung mit Juckreiz (Urtikaria)
- Verschluss einer Arterie aufgrund einer Gasblase (arterielle Embolie), Blutdruckabfall (Hypotonie) *, Blutdruckabfall mit schwerer Einschränkung der Herzfunktion (Schock) *, Ohnmacht (Synkope) *, Entzündung der Blutgefäße (Vaskulitis) )
Nebenwirkungen, die mit einem Sternchen (*) gekennzeichnet sind, sind Symptome oder medizinische Zustände, die aus einer Blutung resultieren.
- Bei Blutuntersuchungen können auch Variationen des Hämoglobinspiegels (ein Protein, das Sauerstoff in das Gewebe transportiert), des Hämatokrits (der von roten Blutkörperchen besetzte Blutanteil) und der Enzyme, die den Zustand der Leber und der Gallenwege (hepatobiliäre ) Trakt.
Meldung von Nebenwirkungen
Wenn Sie Nebenwirkungen bemerken, wenden Sie sich an Ihren Arzt, einschließlich aller möglichen Nebenwirkungen, die nicht in dieser Packungsbeilage aufgeführt sind. Sie können Nebenwirkungen auch direkt über das nationale Meldesystem unter https://www.aifa.gov.it/content/segnalazioni-reazioni-avverse melden. Indem Sie Nebenwirkungen melden, können Sie dazu beitragen, dass mehr Informationen über die Sicherheit dieses Arzneimittels zur Verfügung gestellt werden.
Ablauf und Aufbewahrung
Nicht über 30 °C lagern. In der Originalverpackung aufbewahren. Bewahren Sie dieses Arzneimittel für Kinder unzugänglich auf.
Verwenden Sie dieses Arzneimittel nicht nach dem Verfallsdatum, das auf der Packung nach Verfallsdatum angegeben ist. Das Ablaufdatum bezieht sich auf den letzten Tag dieses Monats.
Werfen Sie Arzneimittel nicht in das Abwasser oder den Hausmüll. Fragen Sie Ihren Apotheker, wie Sie Arzneimittel, die Sie nicht mehr verwenden, entsorgen. Dies trägt zum Schutz der Umwelt bei.
Beschreibung wie COUMADIN aussieht und Inhalt der Packung
COUMADIN kommt in Form von zerbrechlichen Tabletten.
COUMADIN ist in Packungen mit 30 Tabletten erhältlich, die jeweils 5 mg Warfarin-Natrium enthalten.
Was COUMADIN enthält
Der Wirkstoff ist Warfarin-Natrium.
Die sonstigen Bestandteile sind Stärke, Magnesiumstearat, Stearinsäure, Lactose
Quelle Packungsbeilage: AIFA (Italienische Arzneimittelbehörde). Im Januar 2016 veröffentlichter Inhalt. Die vorliegenden Informationen können nicht aktuell sein.
Um Zugriff auf die aktuellste Version zu erhalten, ist es ratsam, auf die Website der AIFA (Italienische Arzneimittelbehörde) zuzugreifen. Haftungsausschluss und nützliche Informationen.
01.0 BEZEICHNUNG DES ARZNEIMITTELS
COUMADIN 5 MG TABLETTEN
02.0 QUALITATIVE UND QUANTITATIVE ZUSAMMENSETZUNG
Wirkstoff: 5 mg Warfarin-Natrium
Sonstiger Bestandteil mit bekannter Wirkung: Lactose
Die vollständige Liste der sonstigen Bestandteile finden Sie in Abschnitt 6.1
03.0 DARREICHUNGSFORM
Tablets
04.0 KLINISCHE INFORMATIONEN
04.1 Anwendungsgebiete
Prophylaxe und Therapie von Lungenembolie, tiefer Venenthrombose, arterielle Thromboembolie bei chronischem Vorhofflimmern, mechanische oder biologische Herzklappenprothesen, intrakardiale Wandthrombose, akuter Myokardinfarkt, Reinfarktprophylaxe.
04.2 Dosierung und Art der Anwendung
Dosierung
Anfangsdosis
Die Dosis von COUMADIN sollte entsprechend dem Ansprechen des Patienten auf das Arzneimittel individuell angepasst werden, wie durch die tägliche Überwachung der Prothrombinzeit (PT) angezeigt und gemäß dem International Normalized Ratio (INR) angegeben wird. Eine hohe Aufsättigungsdosis kann das Risiko von Blutungen und anderen Komplikationen erhöhen, bietet keinen schnelleren Schutz vor Thrombusbildung und wird daher nicht empfohlen. Niedrige Anfangsdosen werden bei Patienten empfohlen, die älter oder geschwächt sind oder die als Reaktion auf COUMADIN möglicherweise eine höhere INR als erwartet haben. Es wird empfohlen, die Behandlung mit COUMADIN mit Dosen von 2,5 bis 5 mg pro Tag mit Dosisanpassungen basierend auf den INR-Bestimmungen zu beginnen.
Erhaltungsdosis
Die meisten Patienten werden mit zufriedenstellenden Ergebnissen bei Dosen von 2,5 bis 10 mg pro Tag gehalten. Die individuelle Dosis und die Dosierungsintervalle sollten auf der Grundlage der INR-Werte des Patienten bestimmt werden.
Die Dauer der Therapie ist individuell; Im Allgemeinen sollte die Antikoagulanzientherapie fortgesetzt werden, bis das Risiko einer Thrombose und Embolie überwunden ist.
Zu Informationszwecken sind nachfolgend die empfohlenen therapeutischen INR-Bereiche für jede Indikation angegeben (siehe auch Neuer Leitfaden zur oralen Antikoagulanzientherapie der Föderation der Antikoagulanzien-Überwachungszentren 1997).
Aufgrund begrenzter Daten wird bei Patienten mit biologischen Herzklappen eine Warfarin-Therapie (INR 2-3) für 12 Wochen nach dem Einsetzen der Klappe empfohlen. Bei Patienten mit zusätzlichen Risikofaktoren wie Vorhofflimmern oder früherer Thromboembolie sollte eine längerfristige Therapie in Betracht gezogen werden .
* Sofern medizinisch nicht anders angezeigt, scheint ein INR über 4,0 bei den meisten Patienten keinen weiteren therapeutischen Nutzen zu haben und ist mit einem höheren Blutungsrisiko verbunden.
Bei einer INR über 5 sollte der Patient die Einnahme von Warfarin sofort abbrechen und einen Arzt aufsuchen.
Besondere Bevölkerungsgruppen
Nierenfunktionsstörung
Bei Patienten mit eingeschränkter Nierenfunktion ist keine Dosisanpassung erforderlich, obwohl eine häufigere Überwachung angebracht sein kann, um die Warfarin-Dosis im therapeutischen Bereich zu halten.
Leberfunktionsstörung
Eine Leberfunktionsstörung kann die Reaktion auf Warfarin aufgrund der Abnahme seines Metabolismus und aufgrund einer gestörten Synthese von Gerinnungsfaktoren verstärken. Daher ist eine Dosisreduktion erforderlich.
Kinder und Jugendliche
Aus kontrollierten klinischen Studien liegen keine ausreichenden Informationen zur Anwendung bei Kindern vor.
Die Sicherheit und Wirksamkeit von COUMADIN bei Kindern und Jugendlichen unter 18 Jahren ist nicht erwiesen.
Ältere Patienten
Bei älteren und/oder geschwächten Patienten werden niedrige Anfangsdosen empfohlen.
COUMADIN mit Heparin
Da zwischen der Verabreichung der Anfangsdosis und der therapeutischen Verlängerung der Prothrombinzeit ein Intervall von etwa 12-18 Stunden liegt und in Notfallsituationen (z. pulmonal), initial Natriumheparin zusammen mit COUMADIN verabreichen Eine gleichzeitige Therapie mit unfraktioniertem Heparin beeinflusst die Ergebnisse des INR-Tests, daher wird empfohlen, den Test mindestens sechs Stunden nach Absetzen des Heparins durchzuführen.
04.3 Kontraindikationen
COUMADIN ist unter folgenden Umständen kontraindiziert:
Überempfindlichkeit gegen den Wirkstoff oder einen der in Abschnitt 6.1 genannten sonstigen Bestandteile
Schwangerschaft
Bei Frauen im gebärfähigen Alter, die keine empfängnisverhütenden Maßnahmen anwenden (siehe Abschnitt 4.6 „Schwangerschaft und Stillzeit“).
Hämorrhagische Tendenzen und Blutdyskrasien
Kürzlich durchgeführte oder geplante Operation mit hohem Blutungsrisiko
Blutungsneigung im Zusammenhang mit aktiver Ulzeration oder anhaltenden Blutungen der: Magen-Darm-, Urogenital- und Atemwege; Blutung des zentralen Nervensystems; Hirnaneurysma, Dissektionsaneurysma der Aorta; Perikarditis, Perikarderguss; bakterielle Endokarditis
Abtreibung, Eklampsie und Präeklampsie drohen
Unbeaufsichtigte Patienten mit einem damit verbundenen hohen Risiko der Nichteinhaltung der Behandlung
Wirbelsäulenpunktion und andere diagnostische oder therapeutische Verfahren mit dem Risiko unkontrollierbarer Blutungen
Große Lumbal- oder Regionalanästhesie
Bösartige Hypertonie
Johanniskraut (Hypericum perforatum): Hypericum perforatum-Präparate sollten wegen des Risikos eines verringerten Plasmaspiegels und einer verminderten therapeutischen Wirksamkeit von Warfarin nicht gleichzeitig mit Warfarin eingenommen werden (siehe Abschnitt 4.5 „Wechselwirkungen mit anderen Arzneimitteln und sonstige Wechselwirkungen“).
04.4 Besondere Warnhinweise und geeignete Vorsichtsmaßnahmen für die Anwendung
Blutung
COUMADIN kann schwere oder tödliche Blutungen verursachen. Blutungen treten am wahrscheinlichsten im ersten Monat auf. Zu den Risikofaktoren für Blutungen gehören eine hohe Antikoagulationsintensität (INR > 4,0), ein Alter von 65 Jahren oder mehr, eine hohe Variabilität der INR-Werte in der Vorgeschichte, gastrointestinale Blutungen in der Vorgeschichte, Bluthochdruck, zerebrovaskuläre Erkrankungen, Anämie, Malignität, Trauma, Nierenschäden, bestimmte genetische Faktoren und verlängerte Warfarin-Therapie.
Bei den meisten Patienten scheint ein INR von mehr als 4,0 keinen zusätzlichen therapeutischen Nutzen zu bieten und mit einem höheren Blutungsrisiko verbunden zu sein.
Bei allen behandelten Patienten sollten regelmäßige INR-Bestimmungen durchgeführt werden. Patienten mit erhöhtem Blutungsrisiko können von häufigeren INR-Kontrollen, sorgfältigen Dosisanpassungen zum Erreichen der gewünschten INR und einer kürzeren Therapiedauer, die dem klinischen Zustand angemessen ist, profitieren , verhindert die Beibehaltung der INR im therapeutischen Bereich das Blutungsrisiko nicht.
Arzneimittel, Ernährungsumstellungen und andere Faktoren können die mit der COUMADIN-Therapie erreichten INR-Werte beeinflussen.Die INR sollte häufiger überwacht werden, wenn eine Therapie mit anderen Arzneimitteln, einschließlich pflanzlichen Arzneimitteln, eingeleitet oder abgebrochen wird, oder wenn die Dosierung mit anderen Arzneimitteln geändert wird (siehe Abschnitt 4.5 „Wechselwirkungen mit anderen Arzneimitteln und sonstige Wechselwirkungen“).
Die Patienten sollten über Maßnahmen zur Minimierung des Blutungsrisikos aufgeklärt werden und die Anzeichen und Symptome einer Blutung melden.
Ein starker Anstieg (> 50 Sekunden) der aktivierten partiellen Thromboplastinzeit (APTT) mit einem PT/INR im gewünschten Bereich wurde als Indikator für ein erhöhtes postoperatives Blutungsrisiko identifiziert.
Gewebenekrose
Nekrose und/oder Gangrän der Haut und anderer Gewebe stellen ein seltenes, aber ernstes Risiko dar (Amputation des betroffenen Gewebes, der Gliedmaßen, der Brust oder des Penis).
Eine sorgfältige klinische Bewertung ist erforderlich, um festzustellen, ob die Nekrose durch eine latente Krankheit verursacht wird. Obwohl mehrere Behandlungen versucht wurden, wurde keine Therapie der Nekrose als einheitlich wirksam angesehen. Die Behandlung mit COUMADIN sollte im Falle einer Nekrose abgebrochen werden. Die Behandlung mit Antikoagulanzien muss fortgesetzt werden , sollten alternative Medikamente in Betracht gezogen werden.
Systemische Atheroembolien und Cholesterin-Mikroembolien
Eine Antikoagulationstherapie mit COUMADIN kann die Freisetzung von atheromatösen embolischen Plaques erhöhen. Systemische Atheroembolien und Cholesterin-Mikroembolien können sich je nach Embolisationsort mit einer Reihe von Anzeichen und Symptomen manifestieren. Die am häufigsten betroffenen viszeralen Organe sind die Nieren, gefolgt von Pankreas, Milz und Leber. Einige Fälle führten zu Nekrose oder zum Tod. Ein charakteristisches Syndrom von Mikroembolien ist das Blauzehen-(Fuß-)Syndrom. Die Behandlung mit COUMADIN sollte abgebrochen werden, wenn solche Phänomene beobachtet werden. Wenn eine fortgesetzte Antikoagulationstherapie erforderlich ist, sollten alternative Medikamente in Betracht gezogen werden.
Heparin-induzierte Thrombozytopenie
COUMADIN sollte nicht als Ersttherapie bei Patienten mit Heparin-induzierter Thrombozytopenie (HIT) und Heparin-induzierter Thrombozytopenie mit thrombotischem Syndrom (HITTS) angewendet werden. Bei Patienten mit HIT und HITTS traten Fälle von Extremitätenischämie, Nekrose und Gangrän auf, wenn die Heparinbehandlung abgebrochen und die Warfarin-Therapie begonnen oder fortgesetzt wurde. Bei einigen Patienten haben die Folgen zur Amputation der betroffenen Teile und/oder zum Tod geführt. Eine Behandlung mit COUMADIN kann nach einer Normalisierung der Thrombozytenzahl erwogen werden.
Andere Faktoren, die das Ansprechen auf die COUMADIN-Therapie beeinflussen können
Mittlere bis schwere Leberfunktionsstörung
Infektionskrankheiten oder Störungen der Darmflora (z.B. Sprue, Antibiotikatherapie)
Verwendung von festsitzenden Kathetern
Mangel der durch Protein C vermittelten gerinnungshemmenden Reaktion: COUMADIN reduziert die Synthese der natürlichen Antikoagulanzien Protein C und Protein S. Erbliche oder erworbene Mängel von Protein C oder seinem Cofaktor Protein S wurden nach Gabe von Warfarin mit Gewebenekrose in Verbindung gebracht. Eine gleichzeitige Antikoagulationstherapie mit Heparin über 5-7 Tage zu Beginn der COUMADIN-Therapie kann das Auftreten von Gewebenekrose bei diesen Patienten minimieren. Die Behandlung mit Warfarin sollte abgebrochen werden, wenn der Verdacht besteht, dass es die Entwicklung einer Nekrose verursachen kann, und eine Heparin-Antikoagulation sollte in Betracht gezogen werden.
Augenoperationen: Bei der Kataraktoperation war die Anwendung von COUMADIN mit einer signifikanten Zunahme geringfügiger Komplikationen aufgrund von Nadelstichen oder einer Blockade der Lokalanästhesie verbunden, jedoch nicht mit chirurgischen Blutungskomplikationen, die potenziell gefährlich für die Sicht sind. Da ein Absetzen oder eine Reduzierung der Therapie mit COUMADIN zu schweren thromboembolischen Komplikationen führen kann, muss die Entscheidung, COUMADIN vor weniger invasiven und komplexen Augenoperationen wie Linsenoperationen abzusetzen, auf den Risiken einer gewichteten Antikoagulationstherapie in Bezug auf den Nutzen basieren.
Echte Polyzythämie
Vaskulitis
Diabetes Mellitus
Schlechter Ernährungszustand
Vitamin-K-Mangel
Erhöhte Aufnahme von Vitamin K Erbliche Resistenz gegen Warfarin
Patienten mit kongestiver Herzinsuffizienz können einen höheren als erwarteten PT / INR aufweisen, daher sind häufigere Laboruntersuchungen und reduzierte COUMADIN-Dosen erforderlich.
Laufende Behandlung von zahnärztlichen und chirurgischen Eingriffen
Bestimmte zahnärztliche oder chirurgische Eingriffe können ein Absetzen oder eine Dosisanpassung der COUMADIN-Therapie erforderlich machen.Risiken und Risiken sollten berücksichtigt werden.
Vorteile bei Unterbrechung der Therapie mit COUMADIN, auch für kurze Zeit. Die INR sollte unmittelbar vor jedem zahnärztlichen oder chirurgischen Eingriff bestimmt werden Bei Patienten, die sich minimal-invasiven Eingriffen unterziehen und die vor, während oder unmittelbar nach solchen Eingriffen antikoaguliert werden müssen, ist eine Dosisanpassung von COUMADIN erforderlich, um die INR auf dem niedrigsten Niveau von zu halten Der therapeutische Bereich kann die Aufrechterhaltung der Antikoagulation sicher ermöglichen.
Kinder und Jugendliche
Es wurden keine angemessenen und gut kontrollierten Studien bei Kindern und Jugendlichen durchgeführt, und die optimale Dosis, Sicherheit und Wirksamkeit bei dieser Population sind nicht bekannt.
Anwendung bei älteren Menschen
Patienten im Alter von 60 Jahren oder älter scheinen eine stärker als erwartete INR-Reaktion auf die gerinnungshemmende Wirkung von Warfarin zu zeigen. Bei der Verabreichung von Warfarin an ältere Patienten in jeder Situation oder körperlichen Verfassung, in der ein zusätzliches Risiko besteht, ist Vorsicht geboten Niedrige Anfangsdosen von Warfarin werden für ältere Patienten empfohlen.
Pharmakogenetik
Genetische Variabilität insbesondere in Bezug auf Gene, die für CYP2C9- und VKORC1-Proteine kodieren, kann die zur Erzielung des gewünschten klinischen Effekts erforderliche Warfarin-Dosis signifikant beeinflussen.Wenn eine Assoziation mit diesen Polymorphismen bekannt ist, ist äußerste Vorsicht geboten.
Wichtige Informationen zu einigen Inhaltsstoffen:
Dieses Arzneimittel enthält Lactose, daher sollten Patienten mit der seltenen hereditären Galactose-Intoleranz, Lapp-Lactase-Mangel oder Glucose-Galactose-Malabsorption dieses Arzneimittel nicht einnehmen.
04.5 Wechselwirkungen mit anderen Arzneimitteln und sonstige Wechselwirkungen
Zahlreiche Faktoren, allein oder in Kombination, einschließlich Änderungen der Medikamente, pflanzlichen Präparate und der Ernährung, können die Reaktion des Patienten auf Antikoagulanzien, einschließlich Warfarin, beeinflussen.
Arzneimittel können über pharmakodynamische oder pharmakokinetische Mechanismen mit COUMADIN interagieren. Die den Arzneimittelinteraktionen mit COUMADIN zugrunde liegenden pharmakodynamischen Mechanismen sind Synergismus (verringerte Hämostase, verminderte Synthese von Gerinnungsfaktoren), kompetitiver Antagonismus (Vitamin K), Veränderungen der physiologischen Kontrolle des Vitamin-K-Stoffwechsels (hereditäre Resistenz). Arzneimittelwechselwirkungen mit COUMADIN sind hauptsächlich auf Enzyminduktion, Enzymhemmung und reduzierte Plasmaproteinbindung zurückzuführen. Es ist wichtig zu beachten, dass einige Arzneimittel mit COUMADIN durch mehr als einen Mechanismus interagieren können.
PT-/INR-Bestimmungen sollten häufiger durchgeführt werden, wenn eine Therapie mit anderen Arzneimitteln, einschließlich pflanzlicher Präparate, eingeleitet oder abgebrochen wird, oder wenn die Dosierung anderer Arzneimittel, pflanzlicher Präparate geändert wird oder wenn Sie die Dosierung anderer Arzneimittel ändern, einschließlich Arzneimittel, die für eine kurze Zeit verwendet werden (wie Antibiotika, Antimykotika, Kortikosteroide).
Weitere Informationen zu Wechselwirkungen mit COUMADIN oder Nebenwirkungen im Zusammenhang mit Blutungen finden Sie in den Produktinformationen aller gleichzeitig angewendeten Arzneimittel.
Wechselwirkungen mit CYP450
Zu den am Warfarin-Stoffwechsel beteiligten CYP450-Isoenzymen gehören CYP2C9, 2C19, 2C8, 2C18, 1A2 und 3A4. Das stärkere S-Enantiomer von Warfarin wird von CYP2C9 metabolisiert, während das R-Enantiomer von CYP1A2 und 3A4 metabolisiert wird.
CYP2C9-, 1A2- und/oder 3A4-Inhibitoren haben das Potenzial, die Wirkung von Warfarin zu verstärken (INR zu erhöhen), indem sie die Warfarin-Exposition erhöhen.
Induktoren von CYP2C9, 1A2 und/oder 3A4 haben das Potenzial, die Wirkung (Abnahme der INR) von Warfarin durch Verringerung der Warfarin-Exposition zu verringern.
Arzneimittel, die das Blutungsrisiko erhöhen
Arzneimittel, die zu bestimmten Klassen gehören, von denen bekannt ist, dass sie das Blutungsrisiko erhöhen, werden im Folgenden vorgestellt.
Da das Blutungsrisiko bei gleichzeitiger Anwendung solcher Arzneimittel mit Warfarin erhöht ist, sollten Patienten, die eines dieser Arzneimittel zusammen mit COUMADIN erhalten, engmaschig überwacht werden.
Antikoagulanzien
Thrombozytenaggregationshemmer
Thrombolytika
Nichtsteroidale Antirheumatika (NSAR)
Serotonin-Wiederaufnahmehemmer
Antibiotika und Antimykotika
Es gab Berichte über INR-Veränderungen bei Patienten, die Warfarin und Antibiotika oder Antiphingine erhielten, aber klinische pharmakokinetische Studien haben keine konsistente Wirkung dieser Wirkstoffe auf die Plasmakonzentrationen von Warfarin gezeigt. Die INR sollte zu Beginn sorgfältig überwacht werden mit COUMADIN behandelt werden.
Breitbandantibiotika können die Wirkung von Warfarin verstärken, indem sie die Darmflora, die Vitamin K produziert, reduzieren.
Medikamente, die INR . beeinflussen
Medikamente, die mit COUMADIN interagieren und einen Anstieg der INR-Werte verursachen können, umfassen:
Medikamente, die mit COUMADIN interagieren und eine Abnahme der INR-Werte verursachen können, umfassen:
Kräuterzubereitungen und Lebensmittel
Vorsicht ist geboten, wenn pflanzliche Präparate zusammen mit COUMADIN eingenommen werden. Es gibt nur wenige adäquate und gut kontrollierte Studien, die das Potenzial für metabolische und/oder Arzneimittelwechselwirkungen zwischen pflanzlichen Präparaten und COUMADIN bewerten. Aufgrund der fehlenden Standardisierung der Herstellung von pflanzlichen Arzneimitteln kann die Wirkstoffmenge variieren. Dies könnte die Fähigkeit zur Bewertung potenzieller Wechselwirkungen und Wirkungen auf die gerinnungshemmende Wirkung weiter verwirren.
Einige pflanzliche Präparate können bei alleiniger Einnahme Blutungen verursachen (z. B. Knoblauch und Ginkgo biloba) und können gerinnungshemmende, thrombozytenaggregationshemmende und/oder fibrinolytische Eigenschaften haben. Diese Wirkungen werden voraussichtlich zusätzlich zu den gerinnungshemmenden Wirkungen von COUMADIN wirken kann die Wirkung von COUMADIN vermindern (z. B. Coenzym Q10, Johanniskraut, Ginseng) Einige pflanzliche Präparate und Lebensmittel können durch Wechselwirkungen mit CYP450 mit COUMADIN interagieren (z. B. Echinacea, Grapefruitsaft, Ginko, Hydraste, Johanniskraut) .
Das Ansprechen des Patienten sollte mit weiteren INR-Bestimmungen überwacht werden, wenn eine pflanzliche Zubereitung begonnen oder beendet wird.
Einige pflanzliche Präparate, die die Gerinnung beeinflussen können, sind unten als Referenz aufgeführt, obwohl diese Liste nicht als erschöpfend angesehen werden sollte. Viele Kräuterpräparate haben mehrere gebräuchliche Namen und wissenschaftliche Namen. Im Folgenden sind die bekanntesten gebräuchlichen Namen von Kräuterpräparaten aufgeführt.
a Enthält Cumarine, hat thrombozytenaggregationshemmende Eigenschaften und kann aufgrund des möglichen Gehalts an Vitamin K koagulierende Eigenschaften haben.
b Enthält Cumarine und Salicylate.
c Enthält Cumarine und hat fibrinolytische Eigenschaften.
d Enthält Cumarine und hat thrombozytenaggregationshemmende Eigenschaften.
e Es hat thrombozytenaggregationshemmende und fibrinolytische Eigenschaften.
Die therapeutische Wirksamkeit von Warfarin kann durch die gleichzeitige Gabe von Präparaten auf Basis von Johanniskraut (Hypericum perforatum) reduziert werden, da diese Präparate die für den Arzneimittelstoffwechsel verantwortlichen Enzyme induzieren und daher nicht verabreicht werden dürfen. gleichzeitig mit Warfarin. Der Induktionseffekt kann noch mindestens 2 Wochen nach Beendigung der Behandlung mit Hypericum perforatum-Produkten anhalten.
Wenn ein Patient Hypericum perforatum-Produkte gleichzeitig mit Warfarin einnimmt, sollten die INR-Werte überwacht und die Therapie mit letzterem abgebrochen werden.
Überwachen Sie die INR-Werte genau, da sie nach dem Absetzen von Hypericum perforatum ansteigen können. Die Warfarin-Dosierung muss möglicherweise angepasst werden.
04.6 Schwangerschaft und Stillzeit
Schwangerschaft
COUMADIN ist während der Schwangerschaft bei Frauen, die schwanger sind oder schwanger werden könnten, kontraindiziert, da das Arzneimittel die Plazentaschranke passiert und tödliche fetale Blutungen in die Gebärmutter verursachen kann (siehe Abschnitt 4.3 „Gegenanzeigen“).
Bei Kindern, deren Mütter während der Schwangerschaft mit Warfarin behandelt wurden, wurden auch Fälle von angeborenen Fehlbildungen berichtet.Die Exposition gegenüber COUMADIN während der Schwangerschaft verursacht eine bekannte Reihe schwerwiegender angeborener Fehlbildungen (Warfarin-Embryopathie und Fetotoxizität), fetale Blutungen und ein erhöhtes Risiko für Fehlgeburten und fetale Die Auswirkungen von COUMADIN auf Fortpflanzung und Entwicklung wurden bei Tieren nicht untersucht. Wenn dieses Arzneimittel während der Schwangerschaft angewendet wird oder wenn eine Patientin während der Einnahme dieses Arzneimittels schwanger wird, sollte die Patientin über die möglichen Risiken für den Fötus aufgeklärt werden .
Beim Menschen passiert Warfarin die Plazenta und die fötalen Plasmakonzentrationen nähern sich den mütterlichen Werten.Warfarin-Exposition während des ersten Schwangerschaftstrimesters verursachte bei etwa 5 % der exponierten Nachkommen eine Reihe angeborener Missbildungen. Warfarin-Embryopathie ist gekennzeichnet durch nasale Hypoplasie mit oder ohne spitze Epiphysen (punktierte Chrondrodysplasie) und Wachstumsverzögerung (einschließlich niedrigem Geburtsgewicht) Dorsal Median, gekennzeichnet durch Agenesie des Corpus callosum; Dandy-Walker-Malformation, Kleinhirn-Mittellinienatrophie und ventrale Mittellinien-Dysplasie, gekennzeichnet durch Optikusatrophie. Warfarin-Exposition während des zweiten und dritten Trimesters wurde mit geistiger Behinderung, Blindheit, Schizoenzephalie, Mikrozephalie, Hydrozephalus und anderen unerwünschten Schwangerschaftsergebnissen in Verbindung gebracht.
Fütterungszeit
Basierend auf veröffentlichten Daten von 15 stillenden Müttern wurde Warfarin in der Muttermilch nicht nachgewiesen. Von den 15 termingerecht geborenen Säuglingen wiesen 6 Säuglinge Prothrombinzeiten im erwarteten Bereich auf. Für die anderen 9 gestillten Säuglinge wurden keine Prothrombinzeiten ermittelt. Auswirkungen auf Frühgeborene wurden nicht untersucht.
Daher ist bei der Verabreichung von COUMADIN an stillende Frauen Vorsicht geboten, da ein Risiko für Neugeborene/Säuglinge nicht ausgeschlossen werden kann. Es ist ratsam, die Gerinnungsparameter des Neugeborenen zu überprüfen und auf blaue Flecken und Blutungen zu achten.
04.7 Auswirkungen auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen
COUMADIN hat keinen oder einen zu vernachlässigenden Einfluss auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen
04.8 Nebenwirkungen
Die folgenden schwerwiegenden Nebenwirkungen wurden mit COUMADIN berichtet:
Blutung
Während der Behandlung mit COUMADIN kann es zu Blutungen von leichten bis schweren Blutungen (einschließlich tödlichem Ausgang) kommen. Die Blutung kann in jedem Gewebe oder Organ stattfinden und sich als innere oder äußere Blutung mit begleitenden Symptomen und Komplikationen manifestieren.
Typischerweise können folgende Körpersysteme betroffen sein:
oberer Magen-Darm-Trakt (gingivale Blutung, Hämatemesis) oder unterer (Melaena, Hämatochezie, rektale Blutung)
Auch retroperitoneale Blutungen können auftreten.
Atemwege (Epistaxis, Hämoptyse), einschließlich seltener Fälle von pulmonalen Alveolarblutungen
Urogenitaltrakt (Hämaturie, vaginale Blutungen, Menorrhagie)
Haut (Prellungen, Blutergüsse und Petechien)
Es können auch Blutungen im Zentralnervensystem auftreten, einschließlich intrakranieller Blutung oder Wirbelhämatom, Augenblutung, intraartikulärer Blutung, Pleurablutung, Perikardblutung, Nebennierenblutung und Leberblutung.
Einige Blutungskomplikationen können als Anzeichen und Symptome auftreten, die nicht sofort als Folge einer Blutung erkannt werden. Diese Nebenwirkungen sind in der folgenden Tabelle mit einem Sternchen (*) gekennzeichnet.
Nekrose der Haut und anderer Gewebe
Systemische Atheroembolien und Cholesterin-Mikroembolien
Die folgenden Nebenwirkungen wurden aus Erfahrungen nach der Markteinführung mit Warfarin berichtet: Da diese Reaktionen freiwillig aus einer Population ungewisser Größe gemeldet wurden, ist es nicht immer möglich, die Häufigkeit zuverlässig abzuschätzen.
Die folgende Tabelle listet die Nebenwirkungen nach Systemorganklassen, MedDRA-Terminologie und Häufigkeit auf.
Häufigkeiten sind definiert als: sehr häufig (ge; 1/10); häufig (ge; 1/100,
* Medizinische Symptome oder Zustände aufgrund von Blutungskomplikationen.
Laborergebnisse
Es können Veränderungen des Hämoglobinspiegels, des Hämatokrits und der hepatobiliären Enzyme auftreten.
Meldung von vermuteten Nebenwirkungen
Die Meldung von vermuteten Nebenwirkungen, die nach der Zulassung des Arzneimittels auftreten, ist wichtig, da sie eine kontinuierliche Überwachung des Nutzen-Risiko-Verhältnisses des Arzneimittels ermöglicht. Angehörige von Gesundheitsberufen werden gebeten, jeden Verdachtsfall einer Nebenwirkung über das nationale Meldesystem zu melden. "Adresse https: //www.aifa.gov.it/content/segnalazioni-reazioni-avverse
04.9 Überdosierung
Anzeichen und Symptome: Vermutete oder manifeste abnormale Blutungen (z. B. Blut im Stuhl oder Urin, Hämaturie, übermäßiger Menstruationsfluss, Melaena, Petechien, Blutergüsse oder anhaltende Blutungen aus oberflächlichen Wunden) ist ein frühes Anzeichen einer "Antikoagulation auf ein unbefriedigendes Niveau von Sicherheit.
Behandlung: Eine übermäßige Antikoagulation mit oder ohne Blutung kann durch Absetzen der COUMADIN-Therapie und ggf. durch parenterale oder orale Gabe von 1-2 mg Vitamin K1 (Phytomenadion) kontrolliert werden Nach einer schnellen Umkehrung eines erhöhten PT / INR können Patienten in den thrombotischen Zustand zurückkehren, den sie vor der Behandlung hatten.Die Wiederaufnahme der COUMADIN-Dosierung kehrt die Wirkung von Vitamin K um und mit vorsichtigen Dosisanpassungen kann wieder eine therapeutische PT / INR erreicht werden. Wenn eine schnelle Antikoagulation angezeigt ist, kann Heparin für die Einleitungstherapie vorzuziehen sein.
Wenn eine kleine Blutung zu einer größeren fortschreitet, verabreichen Sie 5 bis 25 mg (selten bis zu 50 mg) Vitamin K1 parenteral.
In Notfallsituationen aufgrund schwerer Blutungen können die Gerinnungsfaktoren durch Gabe von 15 mg/kg frischem Vollblut oder gefrorenem Frischplasma oder durch Gabe von 30-50 Einheiten/kg Prothrombinkomplexkonzentrat wieder auf normale Werte gebracht werden.
Die Verwendung von Blutprodukten ist mit dem Risiko von Hepatitis und anderen Viruserkrankungen sowie mit einem erhöhten Thromboserisiko verbunden, daher sollte die Verwendung dieser Präparate nur bei ausgedehnten Blutungen aufgrund einer Überdosierung von COUMADIN vorbehalten bleiben, welche Gefahr das Leben des Patienten.
Gereinigte Faktor-IX-Präparate sollten nicht verwendet werden, da sie die durch die Behandlung mit COUMADIN zusammen mit Faktor IX erniedrigten Prothrombin- und Faktor VII- und X-Spiegel nicht erhöhen. Bei auffälligem Blutverlust können massierte Erythrozyten verabreicht werden. Bei älteren Patienten oder Patienten mit Herzerkrankungen sollten Blut- oder Plasmatransfusionen sorgfältig überwacht werden, um eine „Lungenembolie“ zu vermeiden.
05.0 PHARMAKOLOGISCHE EIGENSCHAFTEN
05.1 Pharmakodynamische Eigenschaften
Pharmakotherapeutische Gruppe: Antithrombosemittel - Vitamin-K-Antagonist ATC-Code: B01AA03
Der Wirkstoff von COUMADIN (Warfarin-Natrium) ist das Natriumsalz von 3-(- Acetonylbenzyl)-4-hydroxycumarin und gehört zur Gruppe der indirekten dicumarolen Antikoagulanzien.
COUMADIN und andere Cumarin-Antikoagulanzien wirken durch Hemmung der Synthese von Vitamin-K-abhängigen Gerinnungsfaktoren, zu denen die Faktoren II, VII, IX und X und die Antikoagulans-Proteine C und S gehören. Die Halbwertszeiten betragen: Faktor II 60 Stunden; Faktor VII 4-6 Stunden; Faktor IX 24 Stunden; Faktor X 48-72 Stunden; Protein C 8 Stunden und Protein S 30 Stunden. Die resultierende Wirkung in vivo ist eine sequentielle Depression der Aktivität von Faktor VII, IX, X und II. Vitamin K ist ein wesentlicher Faktor für die postribosomale Synthese von Vitamin K-abhängigen Gerinnungsfaktoren. Vitamin K fördert die Biosynthese von Carboxyglutaminsäureresten, die für die biologische Aktivität von Proteinen essentiell sind.Warfarin soll die Synthese von Gerinnungsfaktoren stören, indem es die Regeneration von Vitamin K1-Epoxid hemmt. Der Grad der Depression hängt von der verabreichten Dosis ab. Therapeutische Warfarin-Dosen verringern die Gesamtmenge der aktiven Form jedes Vitamin-K-abhängigen Gerinnungsfaktors um 30 bis 50 %.
Die gerinnungshemmende Wirkung tritt im Allgemeinen innerhalb von 24 Stunden nach der Verabreichung des Arzneimittels auf, aber die maximale gerinnungshemmende Wirkung kann auch nach 72-96 Stunden auftreten. Die Wirkdauer einer Einzeldosis von racemischem Warfarin beträgt 2-5 Tage.
Das Medikament hat keine direkte Wirkung auf stabilisierte Thrombosen und kehrt auch keine ischämischen Schäden um; Wenn jedoch eine Thrombose aufgetreten ist, besteht das Ziel der gerinnungshemmenden Behandlung darin, eine weitere Ausdehnung und damit verbundene Komplikationen zu verhindern, die zu schwerwiegenden, sogar tödlichen Folgen führen können.
05.2 Pharmakokinetische Eigenschaften
COUMADIN stellt eine racemische Mischung der R- und S-Enantiomere dar. Beim Menschen hat das S-Enanatiomer eine 5-mal höhere Antikoagunat-Aktivität als das R-Enantiomer, weist jedoch im Allgemeinen eine schnellere Klärung auf.
Nach oraler Gabe ist die Resorption im Wesentlichen vollständig und die maximalen Plasmakonzentrationen werden innerhalb von 1-9 Stunden erreicht.Annähernd 97 % werden an Plasmaalbumin gebunden. COUMADIN induziert normalerweise innerhalb von 36-72 Stunden eine Hypoprothrombinämie und seine Wirkungsdauer kann 4-5 Tage anhalten, wodurch eine glatte und lang anhaltende Ansprechkurve erzeugt wird.
Bis zu 92 % der oral verabreichten Dosis werden im Urin wiedergefunden, hauptsächlich in Form von Metaboliten.
05.3 Präklinische Sicherheitsdaten
LD50 (mg/kg): Maus p.o. = 700; NS. = 160 Ratten p.o. = 8,7; NS. = 25
06.0 PHARMAZEUTISCHE INFORMATIONEN
06.1 Hilfsstoffe
Stärke, Magnesiumstearat, Stearinsäure, Lactose.
06.2 Inkompatibilität
Keiner
06.3 Gültigkeitsdauer
24 Monate
06.4 Besondere Vorsichtsmaßnahmen für die Aufbewahrung
Nicht über 30 °C lagern. In der Originalverpackung aufbewahren.
06.5 Art der unmittelbaren Verpackung und Inhalt des Packstücks
PVC- und Aluminiumblister
Packung mit 30 teilbaren Tabletten
06.6 Gebrauchs- und Handhabungshinweise
Keine besonderen Anweisungen
07.0 INHABER DER MARKETING-ERLAUBNIS
Bristol-Myers Squibb S.r.l., Via Virgilio Maroso, 50 - Rom
08.0 NUMMER DER MARKETING-ERLAUBNIS
AIC 016366027
09.0 DATUM DER ERSTEN GENEHMIGUNG ODER ERNEUERUNG DER GENEHMIGUNG
Mai 2010