HPV-bedingte Infektionen
Akronym für Humanes Papillomavirus, HPV ist an hyperproliferativen Läsionen beteiligt, die in verschiedenen Schleimhaut- und Hautregionen lokalisiert sind, einschließlich der Vulva, des Gebärmutterhalses, der Vagina, des Anus und der Mund- und Rachenschleimhaut;

Man geht davon aus, dass HPV-Infektionen zu den häufigsten sexuell übertragbaren Krankheiten gehören: Schätzungen zufolge hat sich ein Großteil der Frauen (zwischen 75 und 90 %) mindestens einmal in ihrem Leben mit dem Virus infiziert. Hervorzuheben ist, dass glücklicherweise die Effizienz des Immunsystems vieler Frauen in der Lage ist, das Virus ohne pharmakologische Intervention auszurotten.
Die Wahrscheinlichkeit, dass die Papillomavirus-Infektion vom Immunsystem nicht in kurzer Zeit ausgerottet wird, ist stark durch den kontrahierten HPV-Genotyp bedingt und bei den Varianten mit hohem onkogenem Risiko deutlich höher.
Mikrobiologische Analyse
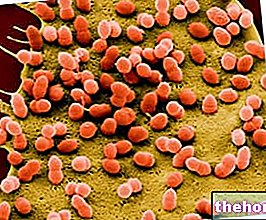
Das HPV-Virion ist ein Perikapsid-freier Erreger (Naked Virus) mit einer ikosaedrischen Struktur: Es ist von einem ikosaedrischen Kapsid mit einem Durchmesser von 50 nm bedeckt. Das Kapsid wiederum besteht aus 72 Kapsomeren (12 Pentamere und 60 Hexamere), die einen 5-zackigen Vorsprung mit einer Art zentralem Kern bilden. Es gibt zwei Proteine, die das Kapsid bilden:
- Protein L1 oder Hauptprotein, das allen Varianten des Humanen Papillomavirus gemeinsam ist: Es stellt 80 % der Virusproteine dar. Es wird angenommen, dass die meisten Antikörper gegen dieses Protein produziert werden.
- Minor Protein oder L2: vervollständigt die restlichen 20%. Sie ist bei den verschiedenen Formen des Humanen Papillomavirus nicht konstant.
Aus mikrobiologischer wissenschaftlicher Forschung wird beobachtet, dass 7.900 Basenpaare ein einziges Molekül des viralen Genoms bilden: Die DNA des Virus ist zirkulär und kovalent geschlossen.
Genotypen und Klassifikation
Der Begriff Papillom es besteht aus einem Präfix "papilla", lateinischer Ableitung, und einem Suffix "-oma", was wörtlich "Tumorpustel" bedeutet.
Die in ihrer Zusammensetzung äußerst heterogenen Papillomviren gehören zur Familie der Papillomviridae und das Genre von Papillomvirus.
Es gibt zahlreiche Stämme des Papillomavirus: Bis heute wurden über 120 identifiziert, aber es wird davon ausgegangen, dass die Zahl der Genotypen ständig wächst. Unter den mehr als 100 wissenschaftlich isolierten Serotypen des Papillomavirus wurde eine Einteilung in 16 Gruppen vorgenommen, die durch die Buchstaben des griechischen Alphabets zwischen A und P unterschieden werden. Genauer gesagt werden diese Viren anhand mehrerer Faktoren klassifiziert:
- Nukleotidsequenz
- phylogenetische Position
- onkogenes Potenzial
Darüber hinaus sind die Papillomaviren nach dem Wirkort katalogisiert: Einige üben ihre pathogene Kraft auf Hautebene aus (hauptsächlich HPV-Typ Beta), andere sind spezifisch für die Schädigung der Schleimhäute (HPV Alpha).
Die Genotypen des humanen Papillomavirus werden ebenfalls in drei Stufen eingeteilt, abhängig vom möglichen onkogenen Risiko:
- Einige der HPV-Genotypen mit hohem onkogenen Risiko sind HPV 13, HPV 16, HPV 18, HPV 31, HPV 33, HPV 35, HPV 39, HPV 45, HPV 51, HPV 52, HPV 56, HPV 58, HPV 59, HPV 68 , HPV73, HPV.
- HPV 26, 53 und 66 werden als „wahrscheinlicher Hochrisiko-Genotyp“ kategorisiert
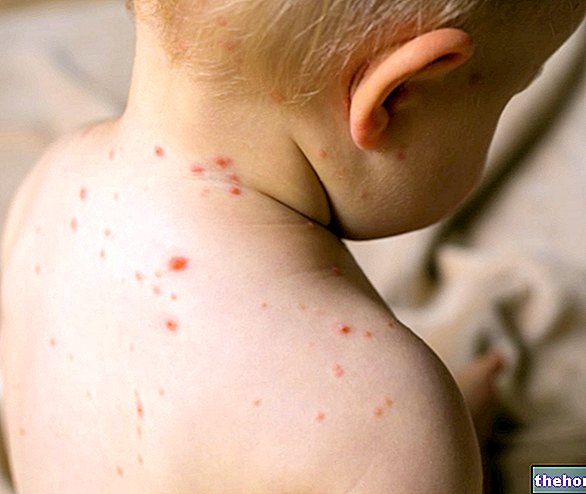
- Die anderen HPV-Genotypen, insbesondere 6 und 11 (die häufigsten), weisen ein sehr geringes Risiko für eine Tumordegeneration auf: Sie sind tatsächlich die Genotypen, die an der Bildung von Genitalwarzen beteiligt sind.
Glücklicherweise gehört die überwiegende Mehrheit der Viren zu den Papillomviridae es verursacht keine gefährlichen oder alarmierenden Läsionen, man denke nur an Hautwarzen, die zwar lästig sind, aber sicherlich nicht zu den schwerwiegenden dermatologischen Läsionen gehören. Unter den Papillomaviren wird jedoch einer kleinen Minderheit vorgeworfen, eine bösartige Transformation der beteiligten Zellen, also Krebs, vor allem im Gebärmutterhals, Anus, Speiseröhre, Kehlkopf und in der Mundhöhle herbeizuführen.
Das Bild unten zeigt deutlich, dass HPV 16 der Serotyp ist, der für die meisten (53,5%) der Zervixkarzinome verantwortlich ist, die auf das humane Papillomavirus zurückzuführen sind; der Zusatzbeitrag von HPV 18 beträgt 17,2 %: HPV 16 und HPV 18 sind damit erwartungsgemäß allein für über 70 % der auf Humane Papillomviren zurückzuführenden Zervixkarzinome verantwortlich.

Schau das Video
- Schau dir das Video auf youtube an
Nach Brustkrebs ist bösartiger Krebs aufgrund von HPV bei Frauen am häufigsten: Schätzungen zufolge erkranken in unserem Land jedes Jahr mehr als 3.000 neue Frauen an diesem Krebs, der den Gebärmutterhals befällt.