Herausgegeben von Dr. Stefano Casali
Anatomische Faktoren
Koronargefäße können unterteilt werden in:
- Leitgefäße (große epikardiale Äste und ihre Äste)
- Widerstandsgefäße (intramyokardiale Äste und Arteriolen).
Die Koronarresistenz wird durch extrinsische Faktoren (kompressive Wirkung des ventrikulären Myokards) und intrinsische Faktoren (neurohormonelle, myogene und metabolische Natur) reguliert.
Mechanische Faktoren
- Der Koronarfluss tritt hauptsächlich in der Diastole auf, da in der Systole die intramuralen Äste durch die ventrikuläre Kontraktion praktisch verschlossen sind.
- Daraus folgt, dass Tachykardie für die Entwicklung einer Ischämie prädisponiert, da sie die Zeit bis zur Diastole verkürzt.
- Die subendokardialen Schichten sind im Allgemeinen der Ischämie am stärksten ausgesetzt, vor allem weil sie dem endokavitären diastolischen Druck am stärksten ausgesetzt sind.
Neurogene Faktoren
- Die Koronararterien werden vom S.N.A.
- Die Stimulation des Ganglion stellata (orthosympathisch) bewirkt eine Vasodilatation (vermittelt durch Beta-Rezeptoren), erhöht aber gleichzeitig die Kontraktilität und die Herzfrequenz. Beta-Rezeptor-Blockade induziert das Auftreten von Alpha-vermittelten Wirkungen (Vasokonstriktion).
Stoffwechselfaktoren
- Der Anstieg des metabolischen Bedarfs des Myokards bestimmt die Hydrolyse von ATP und die nachfolgende Freisetzung von Adenosin im Interstitium.
- Adenosin induziert eine Vasodilatation (die dem Eintritt von Calciumionen in die glatten Muskelzellen entgegenwirkt) insbesondere auf der Ebene der Widerstandsgefäße, mit einer daraus folgenden Zunahme des Koronarflusses proportional zum Anstieg des Stoffwechselbedarfs.
- Adenosin ist nicht die einzige an diesem Prozess beteiligte Substanz (das Eicosanoid-System, die Nitroxid-Synthetase-Aktivität), aber wahrscheinlich die wichtigste.
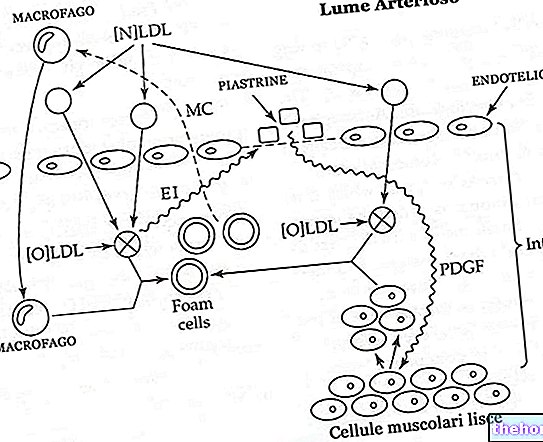
Pathophysiologie
An der Entstehung der Myokardischämie sind zwei Faktoren beteiligt:
- Die Verringerung des Koronarflusses.
- Der Anstieg des myokardialen Sauerstoffverbrauchs (MVO2).
Reduzierung des Koronarflusses:
- Bei einem erhöhten metabolischen Bedarf ist der Koronarkreislauf den Anforderungen mit einsetzender Ischämie nicht mehr gewachsen.
- Die Ischämie betrifft zunächst die subendokardialen Schichten.
- Eine Modulation des Koronartonus in Verbindung mit neurohumoralen Faktoren kann die Koronarreserve vorübergehend verändern; dies erklärt die Variabilität der ischämischen Schwelle, die normalerweise in der Klinik selbst bei der gleichen Person beobachtet wird.
Determinanten des myokardialen O2-Verbrauchs:
Das Herz ist ein aerobes Organ, und physiologisch liefert die Bestimmung des myokardialen O2-Bedarfs einen genauen Index seines Gesamtstoffwechsels.
Die wichtigsten Determinanten des myokardialen O2-Verbrauchs sind:
- Pulsschlag.
- Kontraktilität.
- Wandspannung.
Klinische Manifestationen
- Stabile Koronarsyndrome: Angina pectoris aufgrund von Anstrengung
- Akute (instabile) Koronarsyndrome: instabile Angina, neu auftretende Angina, Postinfarkt-Angina, Crescendo-Angina, Prinzmetal-Variante der Angina (vasospastisch).
Auslösende Faktoren
- Durch Anstrengung provozierter Angriff, insbesondere kann er bei einer Arbeit ausgelöst werden, bei der die Arme über der Schulterhöhe eingesetzt werden.
- Kalte Umgebung, Wandern gegen den Wind, Wandern nach einer großen Mahlzeit.
- Hypertensiven Krise.
- Angst, Wut, Angst, emotionale Anspannung.
- Geschlechtsverkehr.
Assoziierte Symptome
- Kurzatmigkeit, Schwindel, Herzklopfen, Schwäche.
Literaturverzeichnis
Harrison.: Grundsätze der Inneren Medizin 12. Aufl. McGraw Hill 990.
Chierchia S., Brunelli C., Simonetti I. und Coll.: Ablauf der Ereignisse bei Angina pectoris in Ruhe: primäre Reduktion des koronaren Blutflusses. Verkehr, 61 : 1980.
Helfant R.H.: Stabile Angina pectoris: Risikostratifizierungen und Therapieoptionen. Verkehr, 82: 1990.
Maseri A.: Pathogenetische Mechanismen der Angina pectoris: erweiterte Ansichten. Br. Herz. J., 43 : 1980.
Physiologie des Menschen, E. Di Prampero und A. Veicsteinas, Edi Ermes.
vom-Dahl J, Eitzman DT, al-Aouar ZR, et al. Zusammenhang von regionaler Funktion, Perfusion und Stoffwechsel bei Patienten mit fortgeschrittener koronarer Herzkrankheit, die sich einer chirurgischen Revaskularisation unterziehen. Auflage 1994; 90: 2356-2366.
Di-Carli MF, Asgarzadie F, Schelbert HR, et al. Quantitativer Zusammenhang zwischen myokardialer Lebensfähigkeit und Verbesserung der Herzinsuffizienzsymptome nach Revaskularisation bei Patienten mit ischämischer Kardiomyopathie. Auflage 1995; 92: 3436-3444.
Bern & Levy, Kardiovaskuläre Physiologie, McGraw-Hill
Ades PA. Kardiale Rehabilitation und Sekundärprävention der koronaren Herzkrankheit. N Engl J Med 2001.
Dafoe WA, Lefroy S, Pashkow FJ et al. Programmmodelle für die kardiale Rehabilitation. In: Clinical CardiacRehabilita-tion: Ein Leitfaden für Kardiologen. Williams und Wilkins 1999.
Wannamethee SG, Shaper AG, Walker M. Körperliche Aktivität und Mortalität bei älteren Männern mit diagnostizierter koronarer Herzkrankheit. Auflage 2000.
Kasten C. - Taglietti V. Grundlagen der Physiologie Band I und II, La Goliardica Pavese, Pavia. Band I, 1996.
Kritischer Patient bei Herz-Kreislauf-Erkrankungen. Roberto Torre, Cristiana Luciani, Susanna Sodo, September 2005.
Weitere Artikel zum Thema "Ischämische Herzkrankheit: Pathophysiologie"
- Koronare Herzkrankheit in Kürze
- Ischämische Herzerkrankung
- Ischämische Herzkrankheit - Medikamente zur Behandlung von ischämischen Herzkrankheiten
- Herzerkrankungen und Stoffwechselstörungen